INTRODUCCIÓN
Las infecciones respiratorias agudas son la causa principal de muerte en algunos países en desarrollo. Aunque el estudio de Carga Global de Enfermedad 2020 reveló menos muertes relacionadas con infecciones del tracto respiratorio inferior que en las dos décadas anteriores, demasiados están todavía muriendo por esta causa: cerca de tres millones, mayormente menores de 5 años de edad. De hecho, la neumonía mata más niños que el virus de la inmunodeficiencia humana o la malaria.1
En Brasil, como en otros países de la América Latina y el Caribe los pueblos indígenas se encuentran entre los grupos sociales más marginalizados. El perfil de morbimortalidad en ellos es marcado por enfermedades infecciosas, parasitarias y carenciales, particularmente en la población infantil menor de 5 años donde las infecciones respiratorias agudas (IRA) aparecen como principal causa de enfermedad y muerte.2,3
El análisis del Censo Demográfico de 2000 confirma los altos niveles de mortalidad infantil indígena en el país con una tasa de 51,4 x 1000, sustancialmente más elevada que la tasa de mortalidad infantil nacional (30,1 x 1000) y que la de otros segmentos reconocidamente desfavorecidos de la sociedad brasileña como son los niños de raza negra (34,9 x 1000).4
En un estudio reciente sobre IRA en indígenas Guaraní residentes en 83 aldeas en el Sur y Sudeste del Brasil, se verificó que 71,9 % de las hospitalizaciones con causas definidas en menores de 5 años fueron debido a las infecciones respiratorias agudas bajas.2
En el polo base de Campo Alegre que atiende 8 aldeas con una población de 6600 personas hasta la semana epidemiológica 16 del año en estudio (2017) fueron atendidas 278 personas con síndrome gripal: de ellas, 65 menores de un año; 108, de 1 a 4 años; y 23, de 5 a 9 años; y 51 pacientes con síndrome respiratorio agudo grave, de ellos: 19 menores de un año; 16, de 1 a 4 años; y 4, de 5 a 9 años.5
Desde 1999 se estableció el Subsistema de Atención a la Salud Indígena, reconociendo estos pueblos con sus especificidades étnicas y culturales. Se realiza en Distritos Sanitarios Especiales Indígenas (DSEI) donde son desarrolladas acciones de atención primaria en Polos Bases (PB) por medio de Equipos Multidisciplinarios de Salud Indígenas (EMSI) que actúan en las aldeas.6
Los Agentes Indígenas de Salud (AIS) constituyen una categoría ocupacional en Brasil correspondiente a los promotores de salud y que en la población brasileña no indígena se conocen como agentes comunitarios de salud. Sus principales atribuciones son desarrollar la promoción de salud en sus comunidades mediante actividades que van desde el conocimiento de la política nacional de atención a la salud indígena, registro de familias, conocimiento del itinerario terapéutico hasta la realización de un tratamiento supervisado, o sea, el AIS, como miembro de los EMSI, participa de la construcción y ejecución de las acciones de promoción de salud y prevención de enfermedades en su comunidad.7
La alta prevalencia de las IRA como principales causas de morbimortalidad infantil indígena, el papel fundamental de los AIS como promotores de salud, la necesidad de reducir las hospitalizaciones, así como la no existencia de vacunas para cubrir el amplio espectro de agentes infecciosos de las IRA estimuló a los autores a desarrollar esta investigación con el objetivo de diseñar acciones educativas para elevar el nivel de información en agentes indígenas ticunas en salud sobre los signos de alarma de las infecciones respiratorias agudas.
MÉTODOS
Se desarrolló una investigación acción participativa con diseño antes y después en el Polo Base Campo Alegre del DSEI Alto Rio Solimões, municipio de São Paulo de Olivença, Estado Amazonas, Brasil, entre marzo y mayo de 2017. El universo de estudio estuvo conformado por los 28 AIS que se encontraban distribuidos en las nueve aldeas y eran responsables por el acompañamiento de los niños menores de 5 años, que constituían el grupo de mayor riesgo para desarrollar complicaciones de IRA. De ellos, con un muestreo no probabilístico intencional, se seleccionaron 21 teniendo como criterios de inclusión la voluntariedad de participar (consentimiento informado) y aquellos que no faltaron a ninguna de las tres sesiones de trabajo.
Los métodos empleados del nivel teórico fueron el analítico-sintético y el sistémico-estructural en la fundamentación teórica de la investigación y la organización interna de las acciones educativas.
Del nivel empírico: la encuesta en forma de cuestionario para el análisis de las variables establecidas.
Matemático: para los valores absolutos y relativos sobre la base del cálculo porcentual. Para el procesamiento de los datos se utilizó el programa estadístico SPSS, versión 13. Los resultados se expusieron en tablas para su mejor comprensión.
Las variables utilizadas se operacionalizaron de la siguiente manera:
Datos generales: edad (años cumplidos en el momento del estudio. Se establecieron los siguientes grupos etarios: entre 21 y 30 años, 31 y 40, 41 y 50, y 51 y 60). Sexo y años de experiencia (hasta 5 años, de 6 a 10, de 11 a 15, 16 a 20 y más de 20).
Preparación previa en las IRA: si recibió o no cursos anteriores sobre el tema.
Nivel de información sobre los signos de alarma de las infecciones respiratorias agudas a través de los siguientes ítems: cuando un niño no bebe ni mama, el aleteo nasal, las convulsiones o movimientos anormales, la presencia de tiraje, respiración rápida, pérdida de conciencia, los vómitos frecuentes, el gemido, que no consiguiera llorar ni hablar, la presencia de fiebre, secreción nasal y la tos. Se otorgó un punto por marcar cada ítem según clave de respuestas (12 puntos en total), o sea, marcar como signos de alarma los primeros nueve enumerados anteriormente, y como no signos los últimos tres. Se consideró con un nivel adecuado si obtuvo una puntuación de 8 o más e inadecuado si fue menor de 8. Se aplicó al inicio y al finalizar la intervención educativa.
Las acciones educativas fueron valoradas por 3 especialistas de la Universidad Federal de São Paulo responsables por la especialización en el campo de la salud Indígena, con categorías docentes principales y más de 10 años de experiencia docente en esta área. Los indicadores para la valoración fueron: pertinencia, asequibilidad, factibilidad y fundamento científico-metodológico o cientificidad.
RESULTADOS Y DISCUSIÓN
En la Tabla 1 se puede observar que de los 21 AIS que trabajaban en el PB, 17 son del sexo masculino lo que representa un 80,8 % del total y solamente 7 son del sexo femenino. En relación al grupo etario hubo predominio de las edades entre 41 a 50 y de 51 a 60 años.
Tabla 1 Distribución de AIS de acuerdo con el grupo etario y sexo. PB Campo Alegre, DSEI Alto Rio Solimões. Marzo a mayo. 2017
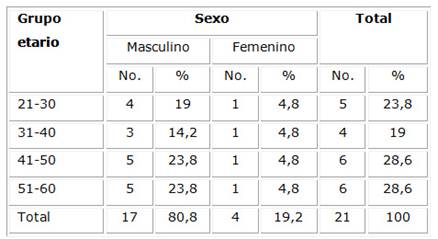
Fuente: cuestionario.
Este resultado sobre el sexo coincide con una pesquisa etnográfica sobre la actuación de los agentes indígenas de salud en la Tierra Indígena Kwatá- Laranjal, municipio de Borba, Amazonas;8 el perfil mostró que los hombres constituyeron el 84 % y las mujeres solo el 16 %. En otro estudio realizado, Pereira9) también encontró prevalencia del sexo masculino entre los agentes indígenas de salud del Alto Xingu donde se concede a los hombres un papel que puede ser definido como más “político” ya que son ellos los responsables por las intermediaciones interétnicas, incluyendo las relaciones con la sociedad nacional. Sin embargo, Chagas Acosta et al.10 en Río San Francisco Medio y Submedio, Estado Bahía, encontraron prevalencia de mujeres en cargos de líderes en varias aldeas lo cual demuestra mayor permeabilidad a modelos diversos de división sexual del trabajo que se oponen a aquellos rigurosamente establecidos en la tradición indígena con poco roce interétnico.
Coletti Duarte,11 quien estudió la mujer indígena terena refiere que ellas sufren de un cúmulo de negación de derechos y una doble condición de invisibilidad por su identidad indígena y por ser mujer, lo que en la civilización occidental representa ocupar una posición de segunda categoría en la estructura social.
Se infiere que la mayoría de las mujeres ticunas son víctimas de la discriminación. Ellas se embarazan muy jóvenes y en más de una ocasión; se consideran “responsables” por el cuidado de sus hijos, de las labores domésticas y frecuentemente de ayudar a sus esposos en la agricultura para apoyar en la economía familiar, por esto se les hace difícil abandonar sus hogares para iniciar estudios de superación.
Respecto a la edad, el resultado obtenido difiere de autores como Scopel et al.8 quienes encontraron predominio de las edades entre 31 a 40 años. No se localizaron otros trabajos relacionados con esta variable.
El intervalo de años de experiencia más frecuente fue de 16-20 años para el 42,8 % de la muestra, como se puede apreciar en la Tabla 2.
Tabla 2 Distribución de AIS según años de experiencia y sexo. PB Campo Alegre, DSEI Alto Rio Solimões. Marzo a mayo. 2017

Fuente: cuestionario
El resultado obtenido es similar al encontrado en los AIS de Kwatá-Laranjal donde más de la mitad de la muestra tenía más de 10 años realizando la actividad.9
Diehl et al12) y Diehl et al.13) expresaron que en la práctica, desde finales de la década de 1970 los AIS estaban siendo entrenados e incluidos en los servicios de atención primaria por algunas universidades, organizaciones no gubernamentales (ONG) indígenas y no indígenas. Se destacan las experiencias del Consejo Indigenista Misionario, del Projecto Xingu (Mato Grosso), de Rio Envira (Acre), de la región de Rio Negro (Amazonas), de los de Tikuna (Amazonas) y de Santa Catarina; sin embargo, diverge de una investigación realizada en la Tierra Indígena Xapecó, en la cual se observó que en las aldeas localizadas en este municipio había poca permanencia de los AIS en el cargo.
La existencia o no de preparación previa sobre IRA se muestra en la Tabla 3 donde se observa que 19 de los 21 agentes de salud habían recibido cursos sobre el tema, anteriores a la intervención.
Tabla 3 Distribución de AIS según preparación previa sobre IRA y sexo. PB Campo Alegre, DSEI Alto Rio Solimões. Marzo a mayo. 2017
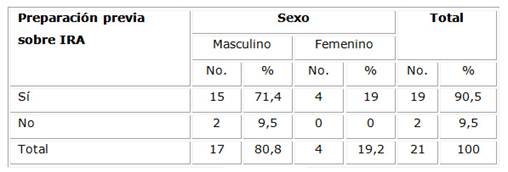
Fuente: cuestionario.
Lo observado se aproxima a lo hallado por de Moura-Pontes et al.14 y Rocha15 quienes al valorar la capacitación de los agentes de salud, verificaron que en el período de 1990 a 2006 ellos recibieron 12 entrenamientos cortos, aunque no disponían de contenidos programados preparados para la especificidad de las culturas locales y se limitaban a temas biomédicos.
Entre 2005 y 2010,8,12) los agentes Munduruku de la tierra indígena Kwatá-Laranjal relataron que tuvieron apenas cursos breves y específicos. La mayoría de los AIS con menos de seis años de trabajo no recibieron ninguna capacitación fuera de la rutina. En ese caso, los más nuevos obtenían conocimiento sobre cómo actuar por medio de otros miembros de los EMSI y, principalmente, de manera informal, al acompañarse de agentes más experimentados. Diehl et al.13 afirmaron que la necesidad de cursos de formación y charlas educativas sobre temas específicos fue una demanda constante observada entre los AIS Xokléng y los Kaingáng.
A lo largo de los 11 años de gestión de la Fundación Nacional de Salud, las iniciativas de capacitación de los trabajadores de la salud indígena fueron discontinuas y de modo general desconsideraron especificidades socioculturales, enfocándose en la biomedicina.14
Los 21 AIS que actuaban en la Tierra Indígena Xapecó citaron capacitaciones anteriores a los DSEI que trataban sobre el uso de plantas medicinales y visita domiciliar, ofrecidas de manera esporádica. Aunque la capacitación se haya establecido en la Política Nacional desde la creación de los DSEI, las pesquisas revisadas demuestran que existen grandes lagunas en su regularidad y continuidad, y que la supervisión del trabajo del AIS, que contribuiría para el proceso pedagógico en servicio, aún estaba ausente.12,15 Los autores infieren que los dos agentes que no habían recibido cursos fue debido al poco tiempo ejerciendo la actividad.
Las acciones educativas fueron realizadas en tres sesiones de trabajo que coincidieron con la reunión del equipo multidisciplinario de salud indígena, con una periodicidad mensual y una hora de duración:
Primera sesión: se realizó una técnica de presentación donde cada persona se identificó con su nombre y edad. Posteriormente se les explicó a los agentes de salud el propósito de la investigación, el anonimato de la información recogida y su uso sin fines de lucros para el consentimiento informado. En ese primer encuentro se habló del concepto de IRA, sus causas, epidemiologia en Brasil y su comportamiento en las poblaciones indígenas y específicamente en el PB Campo Alegre.
Segunda sesión: se realizó una técnica de lluvia de ideas para recoger opiniones sobre el tema y se recordó el contenido de la sesión anterior. Se abordaron los síntomas y signos, cuáles de ellos constituían señales de alarma y sobre aspectos básicos del tratamiento.
Tercera sesión: se rememoró el tema anterior. Se mostraron vídeos del curso de Atención Integral a las Enfermedades Prevalentes en la Infancia8) enfatizándose en los signos de alarma de las IRA y al finalizar se aplicó nuevamente la encuesta para evaluar el nivel de información adquirido.
Los especialistas consultados valoraron las acciones diseñadas como adecuadas por ser pertinentes, ya que constituía una necesidad la capacitación de estos profesionales en las infecciones respiratorias dadas su incidencia y letalidad en área indígena así como la existencia previa de un nivel de información no adecuado; ser asequibles, pues fueron elaboradas en un lenguaje comprensible de acuerdo a su nivel de formación y sin perder la esencia del conocimiento; factibles, al disponer de los recursos para desarrollarlas y tener fundamento científico-metodológico ya que fueron planificadas cronológicamente con rigor científico.
Según se observa en la Tabla 4, inicialmente 3 tenían un nivel adecuado y después de aplicadas las acciones, 19 adquieren esta condición; mientras que de los 18 con nivel no adecuado, solo 2 no lograron mejorar con las acciones educativas. Se infiere que la causa de los dos que se mantuvieron con nivel no adecuado pudiera relacionarse con dificultades en el dominio del idioma portugués.
Tabla 4 Distribución de AIS acuerdo con el nivel de información antes y después de la intervención. PB Campo Alegre, DSEI Alto Rio Solimões. Marzo a mayo. 2017

Fuente: cuestionario.
El resultado obtenido coincide con Quintana16 quien en su proyecto de intervención educativa para las madres con niños menores de 5 años sobre las IRA perteneciente al municipio de Rio Negro, Mato Grosso del Sur, obtuvo resultados positivos ya que 87,5 % de ellas tenía conocimientos no adecuados antes de la intervención educacional y al culminarla solo el 7,5 % mantuvo esa condición, de modo que los cambios fueron significativos.
Un adecuado nivel de información permite una mejor actuación de estos profesionales en la detección precoz del riesgo de complicaciones y así disminuir la mortalidad infantil en las poblaciones indígenas. Las acciones implementadas contribuyeron a mejorar el nivel de información sobre los signos de peligro de las infecciones respiratorias agudas.
Los estudios realizados en contextos indígenas son escasos y en la bibliografía revisada no fueron halladas otras investigaciones de intervención que abordaran el tema de la superación de los agentes indígenas de salud. Se recomienda desarrollar acciones educativas de forma permanente para los agentes de salud de estas poblaciones a fin de elevar sus conocimientos sobre las infecciones transmisibles por vía respiratoria y la detección precoz de sus signos de alarma, aún más hoy donde la situación epidémica mundial por la COVID-19 se ha convertido en causa de morbilidad y mortalidad importante, particularmente en Brasil.
CONCLUSIONES
El diagnóstico realizado permitió determinar carencias de conocimientos en la muestra estudiada por lo que se diseñaron y aplicaron acciones educativas que favorecieron el cambio positivo y por tanto una mejor efectividad en la actuación de estos agentes de la salud en las poblaciones indígenas.














