INTRODUCCIÓN
En los países en desarrollo la prevalencia de enfermedades quirúrgicas no está bien cuantificada, pero se supone que, al menos, del 7-15 % del global de enfermedades requerirán de solución quirúrgica.1,2,3,4 En África subsahariana la atención sanitaria especializada, como es la cirugía, está muy dificultada sobre todo en el ámbito rural. A ello contribuyen razones económicas (asistencia sufragada por los pacientes), geográficas (largos desplazamientos hasta el hospital), las deficientes infraestructuras y la falta de personal sanitario.1,2,5,6,7,8
Al contrario de lo que sucede con la gestión de enfermedades infecciosas y salud materno-infantil, en los países en desarrollo la cirugía no se ha considerado como una prioridad de salud pública.5 Menos del 30 % de las intervenciones quirúrgicas mundiales se realizan en países subdesarrollados que, con 5 000 millones de personas, constituyen el 71,5 % de la población mundial.4,6 Según Archapong9 el incremento de la población de los países con bajo desarrollo condiciona que la actividad quirúrgica esté en situación de precariedad y en áreas rurales supone un verdadero reto ya que la mayor parte de las cirugías se realizarán de urgencia.6,10 En la actualidad se está tomando conciencia de la importancia del papel preventivo de la cirugía y especialistas en salud pública ya reconocen el impacto positivo sociosanitario de implementar los tratamientos quirúrgicos también en hospitales de distrito con escasa tecnología y recursos limitados.3,6,11
Se ha sugerido que este escenario de condiciones subóptimas, puede implicar resultados posoperatorios de baja calidad, con un riesgo incrementado de infecciones posoperatorias, morbilidad y mortalidad.12,13,14
Nuestro objetivo fue describir la actividad quirúrgica desarrollada durante ocho años en el Hospital General Rural de Gambo (HGG), en Etiopía, y evaluar el tipo de operaciones realizadas y, como control de calidad quirúrgica, analizar las tasas de complicaciones en infecciones posoperatorias del sitio quirúrgico en el posoperatorio, la morbilidad general y la mortalidad posoperatorias.
MÉTODOS
Se realizó un estudio descriptivo, retrospectivo, de las intervenciones quirúrgicas practicadas en el HGG, por un grupo de cooperación quirúrgica entre 2007-2017 en ocho campañas quirúrgicas. El hospital, de 146 camas, gestionado por misioneros de la Consolata, está situado en West-Arsi a 245 km al sureste de Addis Ababa. El área de captación del HGG comprende aproximadamente 100 000 habitantes, la mayoría viven en un entorno rural y trabajan en la agricultura. La atención en Medicina general y Pediatría está a cargo de dos médicos especializados en Cuba durante la década 1985-1995, por los programas de cooperación médica entre Etiopía y Cuba.
El área quirúrgica consta de dos salas de operaciones con material quirúrgico adecuado para cirugía general, personal auxiliar y un técnico anestesista bien formado en anestesia loco-regional y con posibilidad de realizar anestesia general con intubación endotraqueal (inducción con sulfato de atropina, ketamina y diacepam y anestesia inhalatoria con halotano). En el año 2016 el hospital contrató a una cirujana etíope; la asistencia quirúrgica estuvo compartida por colaboración humanitaria de equipos italianos, holandeses y, desde España, por las campañas de traumatología y cirugía general coordinadas por la ONG ATA Tamiru Aduna, con la que participamos en el Hospital de Gambo.
Las campañas quirúrgicas, con una duración de 3 semanas/año, se componían por un equipo multidisciplinar de dos cirujanos, un cirujano experimentado especialista y un médico interno residente (MIR) R3-4, un anestesista y, en función del año y disponibilidad (tres ocasiones), de un ginecólogo, y/o un otorrinolaringólogo con experiencia en cirugía cervical.
Los pacientes se atendían y seleccionaban en consultas externas y se proponían para cirugía programada en el horario laboral del hospital, de 8-14 horas realizando unas 13-15 sesiones operatorias por campaña. Además, se realizó atención continuada las 24 horas para las urgencias internas y externas.
Los estudios de laboratorio eran limitados al hemograma, test de coagulación y test de VIH y embarazo. El hospital dispone de un técnico en radiología para radiografías simples de tórax y abdomen, y de un ecógrafo para manejo por el personal médico. No dispusimos de tomografía computarizada, ionogramas ni estudios hormonales tiroideos y las biopsias se remitían al hospital de referencia al no disponer de patólogo.
Para el control intraoperatorio se contaba con un monitor multicanal, oxímetro de pulso `y tensiómetro. En los pacientes de cirugía mayor se protocolizó la administración de antibioticoterapia profiláctica preoperatoria con amoxicilina y ácido clavulánico (2g/iv) o cefalosporinas de 2ª generación, según disponibilidad en la farmacia del hospital.
El control posoperatorio inmediato corría a cargo del personal auxiliar y del anestesista, en una sala de recuperación con balas de oxígeno. Los pacientes ingresados eran controlados por nuestro equipo junto a asistentes sanitarios locales, con pautas estandarizadas de fluidoterapia, analgesia y antibioticoterapia.
Durante las misiones quirúrgicas 2007-2017 se recogieron en una base de datos el sexo, edad, diagnóstico, tipo de cirugía (urgente o programada), operaciones realizadas y complicaciones posoperatorias; infecciones del sitio quirúrgico, morbilidades, reintervenciones, transfusiones de sangre y mortalidad posoperatoria.
RESULTADOS
Fueron intervenidos 587 pacientes, 310 (52 %) correspondieron a cirugía mayor y 277 a cirugía menor con anestesia local, con una media de 71 pacientes (rango: 45-89) operados por campaña quirúrgica. 220 fueron mujeres (37 %) y 367 hombres (63 %) con edad media de 36 años (6 meses-78 años). Como se desglosó en la tabla 1, 394 procedimientos (66 %) fueron de cirugía general y digestiva, 77 (13 %) urológicos, 78 (14 %) ginecológicos y 38 (7 %) de traumatología; fueron intervenidos de urgencia 89 pacientes (13 %).
De cirugía general y digestiva realizamos cirugía menor en 246 casos y cirugía mayor en 148 pacientes, con prevalencia de las cirugías de hernia con 63 operaciones. En las hernias inguinales (58 casos) la técnica más empleada fue la hernioplastia de Lichtenstein con mallas comerciales de polipropileno. A 17 pacientes con hernias de la línea media, epigástricas y umbilicales se les realizó plastias de Mayo con refuerzo supraponeurótico de mallas de polipropileno. La tasa de complicaciones posoperatorias en estos pacientes fue de 4,6 %, con una mortalidad de 0 % e incidencia de infección del sitio quirúrgico (ISQ) en 1,6 %. En otras 20 operaciones programadas por afecciones digestivas (8 colecistectomías, 1 quiste hidatídico, 5 resecciones por dolicocolon y vólvulos, 2 reconstrucciones de Hartman previas, y 4 resecciones de tumores de colon y pélvicos), la tasa de ISQ fue de 10 % (2 pacientes). Dos pacientes fueron reintervenciones, por fístula urinaria y absceso abdominal tras peritonitis difusa respectivamente, con 1 mortalidad por anoxia perioperatoria.
Tabla 1 Distribución por tipo de operaciones realizadas, especialidades e incidencia de infección del sitio quirúrgico (ISQ)
| Tipo de operación | Número de casos | % | Número de ISQ | % |
|---|---|---|---|---|
| Cirugía menor | 277 | 48 | 3 | 1 |
| Cirugía mayor | 310 | 52 | 16 | 5,3 |
| Cirugía general y digestiva Cirugía menor Cirugía mayor | 394 246 148 | 66 | 6 | 4,3 |
| Cirugía digestiva Urgencias | 29 6 | 4 | ||
| Cirugía tiroidea y cervical | 22 | 1 | ||
| Cirugía de hernias Urgencias | 63 4 | 1 | ||
| Cirugía de mama | 15 | - | ||
| Amputaciones de miembros inferiores | 7 | - | ||
| Várices de miembros inferiores | 2 | - | ||
| Cirugía ginecológica Urgencias | 78 44 | 14 | 6 | 7,7 |
| Cirugía urológica Urgencias | 77 15 | 13 | 2 | 2,6 |
| Cirugía traumatológica Urgencias | 38 20 | 7 | 2 | 5 |
En cirugía cervical se realizaron 3 intervenciones de Sistrunk por quistes tiroglosos, 2 quistes branquiales y 17 bocios (13,5 %); se practicaron 6 hemitiroidectomías y 11 tiroidectomías subtotales bilaterales o casi totales tipo Dunhill. No hubo hipocalcemias clínicas ni lesiones recurrenciales. Las complicaciones posoperatorias fueron dos seromas (8 %), ISQ 1 caso y mortalidad de 0 %.
La mayoría de las cirugías de mama (9 de 15 pacientes) fueron por tumoraciones malignas avanzadas y con adenopatías axilares, en las que se realizó mastectomía radical modificada. Se detectaron 2 seromas (13 %) sin ISQ ni mortalidad.
La cirugía ginecológica consistió en 33 cesáreas, 22 histerectomías (miomas, tumores de cérvix y prolapsos uterinos), 14 anexectomías por salpingitis, embarazos ectópicos o quistes ováricos, 6 legrados, 1 fístula vésico-vaginal y 2 exéresis de quistes de Bartholino. Como complicaciones se presentaron ISQ en 6 pacientes (7 %) y mortalidad en 3 casos (3,8 %), 2 por sepsis tras rotura uterina y una pospelviperitonitis.
En cirugía urológica, se realizaron 14 prostatectomías transvesicales por hipertrofia benigna de próstata, 25 fimosis y parafimosis, 25 intervenciones de Lord por hidroceles, 5 orquiectomías, 2 nefrectomías, 3 cistolitotomías, 3 punciones suprapúbicas y drenaje de un absceso perinefrítico. Las complicaciones fueron 3 hematomas tras intervenciones de Lord y dos infecciones de herida tras prostatectomía, sin mortalidad posoperatoria.
Los procedimientos traumatológicos fueron, en su mayoría, de urgencia; amputaciones digitales o lesiones tendinosas (11) y heridas para cura tipo Friedrich. De forma programada se operaron mayoritariamente gangliones. En este grupo, dos pacientes (5 %) tuvieron ISQ.
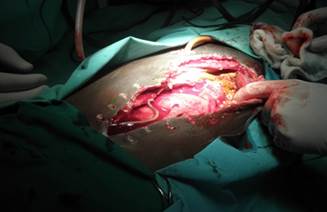
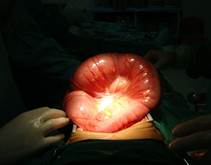
De los 89 pacientes (13 %) que precisaron cirugía urgente (tabla 1) 10 fueron por enfermedades, digestivas diversas: apendicitis (3 casos), hernias incarceradas 4, perforaciones intestinales 3, vólvulos de sigmoides 2 y 1 caso de peritonitis por perforación tífica y por Ascaris lumbricoides (figuras 1 y 2).
Las 9 anastomosis intestinales se realizaron manualmente, exceptuando dos casos en los que se contaba con autosutura CEEA para las reconstrucciones de Hartmann. No se produjeron dehiscencias anastomóticas ni evisceraciones de laparotomías. En cirugía digestiva la ISQ fue de 4 pacientes (19 %) con mortalidad de 2 pacientes; 1 sepsis por peritonitis difusa, 1 amputación por gangrena húmeda.
En la tabla 2 se recoge la morbilidad y mortalidad general, ISQ, reintervenciones y transfusiones sanguíneas requeridas. En conjunto, la tasa de infección del sitio quirúrgico fue del 3,3 % del total de los pacientes y del 5,3 % en los pacientes de cirugía mayor, con un 2 % de mortalidad.
DISCUSIÓN
El Hospital Rural General de Gambo (Etiopía) es de referencia para unos 100 000 habitantes, población con pocos recursos económicos, dependen de la agricultura mayoritariamente y acuden con frecuencia con enfermedades avanzadas o afecciones urgentes evolucionadas, situaciones en que el riesgo de ISQ, de reintervenciones y mortalidad está aumentado.15,16
Según el Índice de desarrollo humano para África 2016,17 Etiopía ocupa el puesto 174 de 188 países y aún tiene un importante déficit de infraestructuras sociosanitarias, de personal médico y especialistas quirúrgicos, sobre todo en áreas rurales.2,6,10,18 En 2012,10 para una población de 13 000 000 de habitantes en la Oromía solo se disponía de 13 cirujanos, 16 ginecólogos y 35 técnicos anestesistas, o sea, 1 especialista quirúrgico por millón de habitantes, cifras similares a las de otros países del África subsahariana.1,6
La escasez de cirujanos es uno de los graves problemas de la sanidad en Etiopía. La duración y coste de la capacitación requerida y los bajos salarios de la sanidad estatal ocasionan una “fuga” de al menos el 20 % de los pocos especialistas quirúrgicos hacia la sanidad privada en áreas urbanas o al extranjero.10,13,18,19,20 Por ello, los sistemas nacionales de salud de Etiopía y otros países africanos13,20) han apostado por formar técnicos-enfermeros para realizar procedimientos quirúrgicos y anestésicos específicos.6,9 Aunque estos programas de formación concreta o task shifting12,18,21 han dado resultados asistenciales muy satisfactorios en los hospitales rurales, creemos que la implicación de equipos quirúrgicos en programas de cooperación internacional, como la colaboración de Cuba en la formación de especialistas o la actividad asistencial en destino, como en nuestro caso, continúan siendo un apoyo necesario y contribuyen a una mayor asistencia quirúrgica de la población local. La cirugía ha demostrado ser muy costo-efectiva sobre todo para traumatismos, tumores y malformaciones, cirugía abdominal urgente y complicaciones obstétricas.1,2,3,7 En términos de economía sanitaria, los AVAD o DALY (suma de años de vida perdidos por mortalidad o discapacidad) evitados al mejorar la asistencia quirúrgica podrían reducir entre 20 y 40 % la mortalidad en los países en desarrollo, evitando la pérdida de casi 2 millones de vidas anualmente.3,7
Por parte de cirujanos y residentes de Cirugía existe un interés creciente por participar en misiones de cirugía solidaria en países en desarrollo.22,23,24 Trabajar en hospitales rurales de África obliga al cirujano cooperante y a los equipos quirúrgicos a una preparación previa. El cirujano general en África contrasta con el perfil de cirujano europeo especializado y, con frecuencia, atenderá enfermedades de ginecología-obstetricia, de urología y traumatología, lo que requiere reforzar conocimientos y habilidades de estas especialidades antes de participar en programas de cooperación.24,25
En un estudio comparativo de las enfermedades quirúrgicas atendidas por Médicos sin Fronteras (MSF) y un grupo de cooperación americano25 solo el 56 % de las cirugías eran propias de Cirugía General y Digestiva, con una carga alta de procedimientos de Ginecología y Obstetricia (47 %), Traumatología (20 %) y Urología (2 %); los casos de Cirugía General y Digestiva (30 %) eran de menor complejidad que los tratados en hospitales de países occidentales.
Los problemas que pueden plantear algunos procedimientos como una tiroidectomía total o un estoma no son los mismos en Europa que en África.26,27,28 La imposibilidad de disponer de hormona tiroidea contraindica la tiroidectomía total en favor de una cirugía más conservadora de parénquima tiroideo y, al igual que otros autores,26,27,28) para bocios grado 3-4 consideramos prudente optar por tiroidectomías subtotales o por la intervención de Dunhill para evitar al máximo complicaciones potencialmente letales como la hipocalcemia y lesiones recurrenciales. De igual manera el rechazo social por falta de higiene y de bolsas de ostomía, también hace replantear una colostomía frente a una anastomosis cólica considerada de riesgo. En nuestra experiencia no hemos tenido que reoperar por fistulas o dehiscencias de suturas digestivas.
Consideramos que la participación activa de residentes de cirugía en estos programas de cooperación resulta de interés para su formación docente y asistencial pues refuerza habilidades diagnósticas −más basadas en la semiología clínica−, adquieren experiencia en enfermedades poco prevalentes en occidente y realizan un alto número de intervenciones quirúrgicas, debiendo estar tutorizados por cirujanos expertos, como ha ocurrido en nuestras misiones.22,23,24 Además, es de interés que el trabajo realizado por los MIR tenga reconocimiento curricular y asistencial como rotatorio externo certificado por las comisiones de docencia de cada hospital, como conseguimos para nuestros MIR participantes. Al igual que otros autores4,10 compartimos la opinión de que sería muy deseable desarrollar programas de formación específica en enfermedades quirúrgicas prevalentes en países en desarrollo, a ser posible, fomentados por organismos profesionales y estatales.
En los países en desarrollo, operaciones sencillas como apendicectomías, cesáreas y otras cirugías de urgencia(6,29) se han asociado con altas tasas de infección y mortalidad posoperatorias. Consideramos nuestros resultados como satisfactorios, con cifras similares a las referidas por MSF30 en ISQ y mortalidad. Destacamos también nuestro bajo porcentaje de transfusiones sanguíneas en cirugía mayor, quizá por extremar la hemostasia y técnica operatoria al ser conscientes de las dificultades para obtener donaciones.
En los países desarrollados la tasa de ISQ es de 2-6,2 %31,32 mientras que en Etiopía y en otros países subsaharianos33,34,35,36,37,38 asciende al 20-30 %. En nuestra experiencia, el 6,3 % de ISQ en un hospital rural contrasta positivamente con estos estudios. Posiblemente nuestra baja tasa de ISQ esté relacionada con el mantenimiento de la esterilidad en el quirófano y por la protocolización y cumplimiento de la antibioticoterapia preoperatoria en las intervenciones de cirugía mayor, datos también confirmados por Saxser y colaboradores39 que redujeron la tasas de ISQ de 21 % al 4 % aun con antibioticoterapia subóptima.
En nuestra experiencia, el uso de prótesis en la cirugía herniaria no ha supuesto un incremento de complicaciones infecciosas, y ni siquiera con mallas de bajo coste, otros autores,40,41,42 han detectado mayor tasa de recurrencias en comparación con las mallas convencionales, con resultados en calidad quirúrgica similares a los obtenidos en nuestro país.(43
Aunque las campañas quirúrgicas de corta duración (≤ de 2-3 semanas) o Blitz Surgery,21 han sido consideradas rentables para solventar problemas quirúrgicos puntuales, este tipo de cooperación quirúrgica son criticadas por el escaso valor revertido en formación para el personal sanitario local.4,12,44,45 Por ello, nosotros hemos seleccionado a los pacientes susceptibles de cirugía y mantenido un seguimiento de resultados posoperatorios inmediatos pues un seguimiento a largo plazo resulta prácticamente imposible por las características demográficas de la población rural atendida. Al igual que otros autores2,4,12 compartimos la opinión de que los programas de cooperación quirúrgica más efectivos deberán basarse, no solo en la actividad sanitaria personalizada o a través de ONGs, sino en establecer programas de formación en destino (teach and train) estables a largo plazo, integrando a organismos académicos y estatales,1,18,20,21,44,45 programas ya implantados en algunos países del África subsahariana con resultados prometedores en la mejoría de formación quirúrgica.
Un objetivo crucial de las misiones de cirugía humanitaria es minimizar la morbilidad y mortalidad posoperatoria. Creemos necesario que los cirujanos cooperantes adaptemos nuestros conocimientos y experiencia a los recursos locales disponibles, realicemos técnicas y operaciones seguras insistiendo en la prevención de la ISQ y en la concienciación del personal nativo, pues la no prevención condiciona mayor estancia y reingresos hospitalarios, genera costes evitables en la economía hospitalaria y retrasa la incorporación a la actividad laboral de los pacientes.
Consideramos nuestros resultados de morbilidad y mortalidad quirúrgica como satisfactorios, ofreciendo con un equipo multidisciplinar, una cirugía de calidad en el Hospital Rural de Gambo y con número ajustado de complicaciones infecciosas posoperatorias.