Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina
versión On-line ISSN 1561-302X
Rev cubana med vol.54 no.4 Ciudad de la Habana oct.-dic. 2015
Rev Cubana Med. 2015;54(4)
TRABAJO ORIGINAL
Caracterización de aislamientos intrahospitalarios de Klebsiella pneumoniae en un hospital terciario
Characterization of nosocomial isolates of Klebsiella pneumoniae in a tertiary hospital
Lic. Bettsy Suárez Trueba, Lic. Yusnielis Bustamante Pérez, Dra. Marcia Hart Casares, Téc. Modesta Madelin Romero García, Dra. Alba González Maestrey, Dra. María Luisa Martínez Batista
Hospital Clinicoquirúrgico "Hermanos Ameijeiras". La Habana, Cuba.
RESUMEN
Introducción: las enterobacterias son una familia heterogénea de microorganismos que se asocia con relativa frecuencia a infecciones intrahospitalarias y, en el contexto local, ocupan el segundo lugar del mapa microbiano.
Objetivo: caracterizar fenotípicamente aislamientos de Klebsiella pneumoniae procedentes de pacientes ingresados en el Hospital Clinicoquirúrgico "Hermanos Ameijeiras" en el período 2013-2014.
Métodos: se realizó un estudio descriptivo de corte transversal de todos los aislamientos de Klebsiella pneumoniae identificados en el servicio de microbiología de este hospital. Se determinó la susceptibilidad antimicrobiana así como los mecanismos de resistencia a los antibióticos betalactámicos y aminoglucósidos; se clasificaron, además, según los patrones de resistencia.
Resultados: en las Unidades de Cuidados Intensivos se encontró el 41,3 % de los aislados seguido de los servicios quirúrgicos que representaron el 32,1 %. Teniendo en cuenta el sitio de obtención de la muestra, el 55,9 % se aisló en los hemocultivos. Los resultados de susceptibilidad mostraron que la ampicillina con el sulbactam constituía el antimicrobiano con mayor porcentaje de resistencia (75,2 %) y en orden decreciente, las cefalosporinas. El grupo de los carbapenémicos (1,8 % y 5,5 % para imipenem y meropenem, respectivamente) y la amikacina (24,7 %) tuvieron bajos porcentajes de resistencia. Los aislamientos con perfiles multidrogorresistentes fueron los más frecuentes (92,1 %) y las enzimas más detectadas, las betalactamasas de espectro extendido frente a betalactámicos y la AAC (3)-VI frente a aminoglucósidos.
Conclusiones: en las UCI y en muestras de hemocultivos existe el mayor porcentaje de aislamientos; la ampicillina con el sulbactam mostró los mayores niveles de resistencia y, por el contrario, la amikacina y los carbapenémicos los más bajos. El patrón multidrogorresistente fue el más frecuente, sin relación entre los patrones de resistencia y el sitio de obtención de la muestra o el servicio de procedencia; las betalactamasas de espectro extendido fueron las enzimas que predominaron frente a betalactámicos, y la AAC (3)-VI, frente a los aminoglucósidos lo cual constituye un hecho trascendental: la detección del primer aislamiento Klebsiella pneumoniae productora de carbapenemasa.
Palabras clave: Klebsiella pneumoniae, betalactamasas.
ABSTRACT
Introduction: enterobacteria are a heterogeneous family of microorganisms that are relatively frequently associated with nosocomial infections and, in the local context, are second in the microbial map.
Objective: phenotypically characterize Klebsiella pneumoniae isolates from patients admitted to Hermanos Ameijeiras Clinical Hospital drom 2013 to 2014.
Methods: adescriptive cross-sectional study was performed of all Klebsiella pneumoniae isolates identified in this hospital microbiology department. Antimicrobial susceptibility and resistance mechanisms to beta-lactam and aminoglycoside antibiotics were determined; they are further classified according to resistance patterns.
Results: 41.3 % of isolates was found at intensive care units, followed by 32.1 % accounted for surgical services. Considering the site of sample collection, 55.9 % was isolated from blood cultures. The results showed that susceptibility to ampicillin sulbactam was the highest percentage of antimicrobial resistance (75.2 %) and in descending order, cephalosporins. Carbapenems group (1.8 % and 5.5 % for imipenem and meropenem, respectively) and amikacin (24.7 %) had low rates of resistance. MDR isolates profiles were the most frequent (92.1%) and the most detected enzymes, extended spectrum beta-lactamases against beta-lactams and AAC (3)-VI against aminoglycosides.
Conclusions: in the ICU and blood cultures there is a higher percentage of isolates; ampicillin with sulbactam showed the highest resistance levels and, conversely, amikacin and carbapenems showed lower. The MDR was the most common pattern, unrelated resistance patterns and site of specimen collection or service of origin. Extended-spectrum beta-lactamase enzymes dominated in comparison to beta-lactams, and AAC (3)-VI, compared to aminoglycosides which is an important fact: the detection of the first insulation KPC.
Keywords: Klebsiella pneumoniae, beta-lactamase.
.
INTRODUCCIÓN
Las enterobacterias son una familia heterogénea de microorganismos que se encuentran formando parte de la microbiota normal intestinal de los seres humanos, generalmente sin causar enfermedades; no obstante, se ha informado su asociación frecuente con infecciones intrahospitalarias y, entre ellas, Klebsiella pneumoniae representa el 14,5 %.1
Los habituales perfiles de multirresistencia que muestran los aislamientos de Klebsiella pneumoniae pueden hacer fracasar cualquier tratamiento,2 esta situación ha provocado que las autoridades médicas y microbiológicas se preocupen y establezcan alertas con el objetivo de minimizar la morbilidad y la mortalidad por infecciones asociadas a esta bacteria.3 En el mundo, 16 de cada 53 millones de personas mueren a causa de enfermedades infecciosas,4 por lo cual la Organización Mundial de la Salud sugiere aumentar los esfuerzos para tomar medidas para prevenir y controlar la detección y la diseminación local de microorganismos mutlirresistentes.5 En el mapa microbiano del Hospital Clínicoquirúrgico "Hermanos Amejeiras" (HCQHA), las enterobacterias ocupan el segundo lugar, por ello, las investigaciones de los últimos años van dirigidas a mejorar el control y la vigilancia de estos patógenos; razón por la cual el presente trabajo tiene como objetivo general caracterizar aislamientos de Klebsiella pneumoniae procedentes de pacientes ingresados en el período 2013 - 2014 según el sitio de obtención de la muestra, el servicio de procedencia y los patrones de resistencia; analizar la asociación entre patrones de resistencia, el sitio de obtención de la muestra y el servicio de procedencia y detectar la producción de betalactamasas y aminoglucosidasas en los aislamientos resistentes mediante métodos automatizados.
MÉTODOS
Se realizó un estudio descriptivo de corte transversal de todos los aislamientos de Klebsiella pneumoniae (un aislado por paciente) procedentes de pacientes ingresados entre el 1 de febrero del 2013 y el 31 de enero del 2014. Los datos utilizados fueron obtenidos de los registros de los departamentos de urinario, misceláneas, hemocultivo y respiratorio empleando las variables sitio de obtención de la muestra y servicio de procedencia (referido a la ubicación de ingreso del paciente). Todos los aislamientos fueron identificados por métodos convencionales; el antibiograma y los mecanismos de resistencia se obtuvieron según los resultados del sistema automatizado Vitek2 compact que utiliza el método de microdilución. Se utilizaron las tarjetas AST-058 que contenian los siguientes antimicrobianos: ampicillina, ampicillina/sulbactam, cefazolina, ceftazidima, ceftriaxone, cefepime, cefoxitina, meropenem, imipenem, gentamicina, amikacina, tobramicina, levofloxacina, ciprofloxacina, nitrofurantoina, sulfametoxazol/trimetoprim. Se excluyeron del estudio la ampicillina porque Klebsiella pneumoniae tiene resistencia intrinseca a este antimicrobiano, la nitrofurantoina y el sulfametoxazol/trimetoprim porque son drogas poco utilizadas en pacientes graves así como la cefoxitina que solo se utilizó como marcador de resistencia. Los aislamientos con fenotipos betalactamasas de espectro extendido (BLEE) se corroboraron por el método de doble difusión con disco y a aquellos con resistencia a carbapenémicos se les realizó el test de Hodge y partir de los resultados las pruebas específicas con tiras de E-test para identificar la carbapenemasa implicada (meropenem/meropenem-acido borónico, imipenen/imipenen-EDTA y cefotetán con cloxacillina (LIOFilemch)). Se realizó un análisis estadístico descriptivo con frecuencias absolutas y relativas (porcentajes). No se realizaron pruebas de hipótesis para evaluar relación entre variables porque las tablas de contingencia tienen muchas categorías y en estos casos existen celdas con 25 % o más de frecuencias esperadas menores que 5, lo que imposibilita que sea válida la prueba chi cuadrado.
RESULTADOS
En el HCQHA, en los últimos años, el número de pacientes infectados por enterobacterias en las Unidades de Cuidados Intensivos (UCI) ha aumentado de manera gradual (mapa microbiológico del hospital); se observa un número significativo de aislamientos de Klebsiella pneumoniae en pacientes graves con sepsis y una disminución de la sensibilidad a los antimicrobianos.
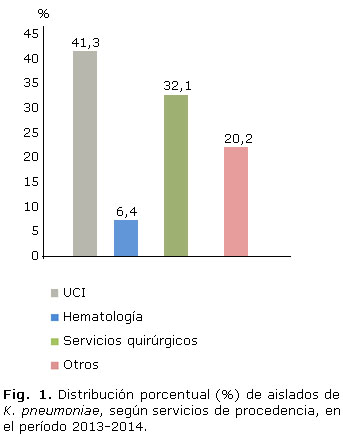
En la figura 1 se muestra la distribución de los aislados de Klebsiella pneumoniae, según los servicios de procedencia de la muestra.
En las UCI se localizó el mayor porcentaje de aislamientos (41,3 %) seguido por los servicios quirúrgicos (32,1 %) y, en orden decreciente, otros servicios donde se incluían: medicina interna, oftalmología, otorrinolaringología, gastroenterología, psiquiatría, neurología, endocrinología, neumología y reumatología.
Aun cuando el porcentaje de aislamientos aportados por las salas de hematología fue bajo (6,4 %), hay que destacar que los pacientes de este servicio se encuentran, por lo general, comprometidos inmunológicamente y la susceptibilidad a contraer infecciones es mayor, potenciado por los múltiples ingresos que requieren y las estadías hospitalarias prolongadas, que condicionan el surgimiento de infecciones producidas por microorganismos resistentes.
La distribución de los aislamientos, según el sitio de obtención de la muestra, se expone en la figura 2. Del total de muestras, el mayor porcentaje de aislamientos se obtuvo a partir de hemocultivos (55,9 %) seguido por los urocultivos. Menos del 10 % de los aislamientos fueron a partir de secreciones endotraqueales. Este sitio cobra una importancia extrema por la mortalidad tan elevada que se aprecia en pacientes con sepsis respiratoria.
En la tabla se muestra la sensibilidad a los antimicrobianos, resultado obtenido por el método de microdilución, a través del sistema automatizado Vitek2 compact.
Las penicilinas con inhibidores, en el grupo de los betalactámicos, representaron los mayores porcentajes de resistencia y, en orden decreciente, las cefalosporinas con cifras entre 58,8 % y 74,3 %, a excepción de la cefepima que solo mostró 38,5 %. Los carbapenémicos tuvieron los valores de resistencia más bajos de este grupo y de toda la investigación con valores máximos de 5,5 %.
En el grupo de los aminoglucósidos, los porcentajes de resistencia fueron mayores para la gentamicina (62,4 %) y la tobramicina (65,1 %); y menores en el caso de la amikacina (24,7 %). Las quinolonas constituyen hoy una importante alternativa en el tratamiento de las infecciones causadas por enterobacterias productoras de betalactamasas de espectro extendido. Aunque en el HCQHA se conoce que los niveles de resistencia a este grupo son elevados, se mantiene entre las líneas de tratamiento solo cuando en las pruebas de susceptibilidad hay evidencia de posible respuesta terapeútica.
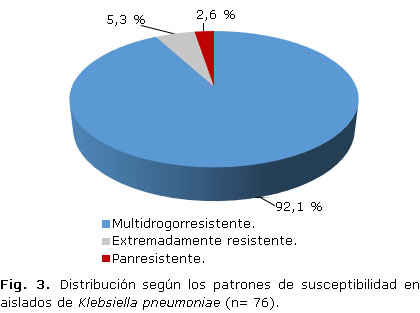
Múltiples definiciones se han propuesto para los patrones de resistencia que abarcan las categorías de multidrogorresistente, extremadamente resistentes y panresistentes. En la figura 3 se muestra cómo se distribuyeron los aislados atendiendo a esta clasificación. Del total de aislamientos, 33 no cumplieron con ninguna de las categorías anteriores y se comportaron sensibles en su totalidad, por lo que solo se pudieron clasificar 76 en estos grupos. El fenotipo de multirresistencia fue el más identificado y no se encontró asociación entre los diferentes patrones de resistencia y el sitio de obtención de la muestra o el servicio de procedencia lo cual está influenciado por el tamaño de la muestra utilizado.
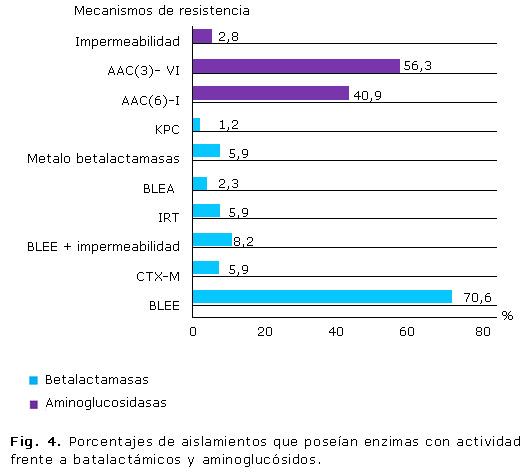
La resistencia bacteriana es un fenómeno que ha venido tomando protagonismo en los últimos tiempos. En la figura 4 se muestran los principales mecanismos de resistencia implicados y que son identificados por el sistema de expertos que tiene incorporado el Vitek 2 compact.
El mecanismo más detectado frente a betalactámicos fue la presencia de betalactamasas de espectro extendido (70,6 %), seguido por las betalactamasas de espectro extendido más impermeabilidad (8,2 %). El porcentaje representado por carbapenemasas del tipo KPC, a pesar de ser bajo, resulta de gran importancia debido a que constituyó el primer aislamiento de KPC en Cuba. Frente a los aminoglucósidos, las acetiltransferasas (AAC (3)-VI /AAC (3)-IIa) con el 56,3 %, seguido por la acetiltransferasa (AAC (6)-I (40,9 %) y la impermeabilidad (2,8 %).
DISCUSIÓN
Las enterobacterias multirresistentes aisladas en las UCI es un fenómeno mundial. Una investigación desarrollada en Taiwán asegura que más del 40 % de los pacientes estudiados en las UCI presentaban infecciones por Klebsiella pneumoniae,6 datos que se acercan a los planteados en esta investigación; por el contario, en el estudio publicado por autores cubanos de Camagüey solo se notifica el 27,2 % de prevalencia7 y en un hospital de Holguín, el 23,07 %.8 Los mayores porcentajes de aislamientos en las UCI podrían estar relacionados con la mayor utilización de procederes invasivos que conducen a la ruptura de barreras naturales de protección ya que Klebsiella pneumoniae es un patógeno oportunista reconocido,9 que afecta principalmente a los pacientes hospitalizados y permanece además en superficies inanimadas por largos período, este hecho facilita su diseminación en el medio hospitalario y las manos del personal de salud constituyen un vehículo fundamental de transmisión en la ocurrencia frecuente de brotes.10
Los altos valores encontrados en hemocultivos ponen en evidencia la capacidad de Klebsiella pneumoniae de atravesar las barreras naturales y provocar bacteriemias y, en una fase superior, septicemias. Resultados similares se exponen en un artículo publicado en el 2012, en el cual se halló más del 50 % de los aislamientos de esta bacteria en muestras de sangre11 y en otro similar divulgado en Francia.12 En otras regiones se expresan resultados diferentes; así por ejemplo en México solo en el 4,8 % de los hemocultivos fue identificado este patógeno13 y en un hospital universitario en Medellín, el 20,8 %.14
El polisacárido capsular de las especies del género Klebsiella ha sido considerado el factor principal que media la virulencia de este microorganismo. Sin embargo, el tener una mayor cantidad de manosa en su estructura, le confiere una mayor capacidad de penetrar los tejidos15 estas características podrían explicar su mayor capacidad de invasión al sistema sanguíneo si se tiene en cuenta el daño previo de las barreras naturales de los pacientes estudiados. El aislamiento de microorganismos a partir de hemocultivos, ocasiona un serio problema para el paciente y para el servicio asistencial, porque implica que el microbiólogo debe efectuar una correcta interpretación del antibiograma y de los fenotipos de resistencia, para sugerir una prescripción que evite el fallo terapéutico.
Las infecciones del tracto urinario (ITU) representaron alrededor del 20 % del total de muestras. La gran mayoría de las ITU están producidas por microorganismos que provienen del colon y, por tanto, la microbiota fecal del paciente condiciona en gran medida su etiología. En el contexto local en el grupo de las enterobacterias, Klebsiella pneumoniae es, después de Escherichia coli, el patógeno más aislado causante de ITU. Su capacidad de sobrevivir al ambiente hospitalario, unido el uso previo de antibióticos y otros factores de riesgo inherentes al huesped susceptible condicionan de manera irrevocable su presencia en el tracto urinario.
A partir del año 2014, el Instituto de Normas Clinicas y de Laboratorio (CLSI, por sus siglas en inglés) modificó los puntos de corte para la interpretación de pruebas de susceptibilidad para el antibiótico cefepime frente a las enterobacterias, estos cambios incluyeron el remplazo de la categoría intermedia por la categoría sensible dosis dependiente (SDD), esta se recomienda en lugar de intermedio ya que existen múltiples regímenes de tratamiento aprobados para su uso y de esta manera se incorpora la opción de utilizar dosis más altas en aquellos aislamientos con concentración mínima inhibitoria de 4 - 8 µg/mL o 19 a 24 mm de zona de inhibición; de esta forma, la cefepima podría seguir siendo una opción de tratamiento para estos pacientes.16
Los betalactámicos son un grupo de antimicrobianos cuyo mecanismo de acción se basa en la inhibición de la síntesis de la pared celular de las bacterias con lo cual logran un efecto bactericida, su farmacocinética y farmacodinámica justifican su indicación como primera línea de tratamiento en múltiples infecciones. Los niveles de resistencia a ampicilina/sulbactam obtenidos en esta investigación coinciden con los publicados en China, donde los valores sobrepasan el 70 %.17 De igual forma, en Bogotá, un estudio divulgado en el Boletín informativo GREBO, representa como en diferentes ciudades de Colombia, los aislamientos resistentes a este conjunto de antimicrobianos, exceden el 50 %.18
Otro grupo de gran impacto asistencial son las cefalosporinas. En el estado de Sucre, en el año 2009, los valores de resistencia a cefalosporinas de tercera generación fueron superiores al 70 % y en el caso de cefepime los valores sobrepasaron el 25 %,19 comparables con los de esta investigación.
En una investigación similar realizada en el HCQHA, hace algunos años, se obtuvieron porcentajes menores de resistencia a cefalosporinas (47,5 %),20 este incremento de la resistencia nos permite conocer sobre la posible toma de decisiones en el comité de antibióticos para trazar nuevas políticas que favorezcan la contención de este proceso ya que podría responder, de manera siginificativa, a la amplia y gran utilización de las cefalosporinas; en especial las de tercera generación, basado en su amplio espectro de acción y su rápida difusión a los tejidos.
El meropenem es el único carbapenémico disponible en nuestro sitema de salud. Dos estudios elaborados en el Instituto de Medicina Tropical "Pedro Kouri" (IPK), aseguran que la totalidad de los aislamientos del género Klebsiella eran sensibles a este grupo de antibióticos,21,22 hecho este que, junto a los datos obtenidos en el presente trabajo, sugieren la poca probabilidad de la existencia de altos índices de resistencia frente a estos fármacos. Los carbapenémicos son antibióticos utilizado frente a infecciones producidas por microorganismos gramnegativos multirresistentes, su utilización en este hospital está relacionada con el resultado del antibiograma, el sitio de infección y la gravedad del paciente; eso podría explicar los bajos niveles de resistencia encontrados en este grupo con respecto a otros betalactámicos y al resto de las drogas utilizadas, en sentido general. Aun así, la presencia de aislamientos resistentes a carbapenémicos constituye un problema para el médico de asistencia porque las opciones terapeúticas para estos pacientes son muy escasas ya que en muchas ocasiones, necesitan terapias combinadas.
Las cifras de resistencia frente a gentamicina fueron similares a las planteadas en Colombia, donde los valores sobrepasaron el 60 %,23 y también en Cuba, con el 60,6 %.24 El interés encontrado en la literatura, donde se discuten con mayor frecuencia y actualidad, los casos de disminución en la susceptibilidad de Klebsiella pneumoniae a la gentamicina, no así para el resto de los aminoglucósidos, se debe a que la gentamicina es un antimicrobiano de amplia utilización y su aplicación en el ámbito comunitario podría estar asociada a las altas cifras de resistencia. De manera diferente se puede asegurar, que los valores de resistencia de la amikacina son bajos, debido a que esta constituye un antimicrobiano que solo se utiliza en el nosocomio, de forma general combinada con un betalactámico y con resultados de antibiograma que justifiquen su empleo así como una mayor estabilidad en su estructura química.
Un grupo de expertos del Centro Europeo para la Prevención y Control de Enfermedades (ECDC, por sus siglas en inglés) y del el Centro de Control de Enfermedades (CDC por sus siglas en inglés) se reunieron para llegar a un consenso y crear términos internacionales estandarizados en la clasificación de patrones de resistencia.25
Los elevados porcentajes de multidrogorresistencia encontrados podrían deberse a que en este hospital, como centro terciario de atención, acuden pacientes con afecciones graves previamente tratados en otras instituciones y también a la microbiota ambiental que de manera directa influye en el mapa microbiano; estos factores junto a otros inherentes al hospedero y a la bacteria condicionan la presencia de fenotipos resistentes en el nosocomio.
Algunos estudios han evidenciado la capacidad que tienen las bacterias para producir enzimas capaces de inactivar los antimicrobianos. Frecuentemente, los genes que portan resistencia a un grupo de antimicrobianos no lo hacen de manera individual y casi siempre portan genes a otros grupos de antimicrobianos. Las betalactamasas de espectro extendido son un grupo importante sobre el que se ha venido investigando por la posibilidad que tienen dichas enzimas de inactivar las cefalosporinas de tercera generación, antimicrobianos de amplia utilización en la práctica clínica.
Un informe ofrecido en 2013, divulgó que en Latinoamérica más del 50 % de las Klebsiella pneumoniae aisladas a partir de pacientes hospitalizados son productoras de betalactamasas de espectro extendido.26,27 Estas enzimas son producidas, fundamentalmente, por bacilos gramnegativos que inactivan tanto las cefalosporinas como el aztreonam, no así las cefamicinas (cefoxitina) ni los carbapenémicos. Se ha descrito, en su mayoría, en pacientes hospitalizados en las unidades de cuidados intensivos.28 Los principales factores de riesgo para el desarrollo de infecciones producidas por gramnegativos productores de betalactamasas de espectro extendido son: uso de sondas urinarias, catéteres arteriales, nutrición parenteral y uso previo de antimicrobianos,29 estos aspectos justifican su mayor incidencia en este estudio al ser los servicios de atención al grave el sitio donde más se aisló a Klebsiella pneumoniae.
En el año 2007 se comenzó a notar una tendencia a la resistencia de carbapenémicos en la familia Enterobateriaceae y se informó la aparición de la carbapenemasa KPC (tomado de la Organización Panamericana de la Salud). A esta enzima se le asocia hasta el 57 % de la tasa de mortalidad en países como Israel y Estados Unidos.30 La literatura informa su amplia diseminación por el mundo y algunos autores aseguran que el 18 % de los aislados de Klebsiella pneumoniae presenta carbapenemasa del tipo KPC.31 Su existencia en Cuba es real y las medidas epidemiológicas que genera su aparición en el nosocomio la hacen convertirse en un patógeno alarmante.32
La detección de cepas con KPC implica un impacto epidemiológico y su detección dependerá en gran medida de la capacidad de nuestros laboratorios para detectarla de manera precoz y precisa, así como de las medidas que el personal de salud tome.
En el año 2009, en este mismo centro hospitalario, se realizó una investigación que arrojó resultados diferentes. En ese momento, era la enzima inactivante más identificada frente la acetiltransferasa AAC (6)-I, esta última con capacidad de hidrolizar a kanamicina, amikacina, tobramicina y netilmicina. En la actualidad, la mayor prevalencia de acetiltranferasa AAC (3)-VI /AAC (3)-IIa presenta mayor resistencia a gentamicina y tobramicina, fenotipicamente estas dos enzimas se comportan de manera idéntica por lo que los métodos genotípicos serían los indicados para discriminar entre ellas. En un estudio realizado por la Universidad Autónoma de Barcelona de los patrones que afectan aminoglucósidos de uso clínico, el más prevalente fue el provocado por acetiltranferasa AAC (3)-IIa: resistencia a gentamicina y tobramicina, presente en 60 % de los aislados con resistencias a aminoglucósidos de uso clínico.33
La resistencia es un fenómeno que ha evolucionado en el tiempo. Las bacterias han demostrado su inteligencia desarrollando mecanismos que evaden los antibióticos más utilizados en la práctica diaria, queda ahora de nuestra parte hacer un diagnóstico y una indicación lo más acertada posible para lograr optimizar el recurso antimicrobiano.
En conclusión, el 60 % de los aislamientos se localizó en las Unidades de Cuidados Intensivos y en muestras de hemocultivos, lo que indica la alta frecuencia de Klebsiella pneumoniae en pacientes graves; la ampicillina con sulbactam mostró los mayores niveles de resistencia y la amikacina y los carbapenémicos los más bajos, lo que convierte a estos dos últimos en buenas opciones terapeúticas.
Los aislamientos de Klebsiella pneumoniae con patron multidrogorresistente fueron los más frecuentes en los aislados estudiados. El tamaño de la muestra determina la relación entre los patrones de resistencia y el sitio de obtención de la muestra o el servicio de procedencia. Las betalactamasas de espectro extendido en Klebsiella pneumoniae predominaron frente a los betalactámicos y la AAC (3)-VI frente a los aminoglucósidos y se identificó el primer aislamiento de carbapenemasa KPC, lo que demuestra la capacidad de desarrollar resistencia.
REFERENCIAS BIBLIOGRÁFICAS
1. Bouchillon SK, Badal RE, Hoban DJ, Hawser SP. Antimicrobial susceptibility of inpatient urinary tract Isolates of gram-negative bacilli in the United States: results from the study for monitoring antimicrobial resistance trends (SMART) program: 2009-2011. Clin Ther. 2013;35(6):872-7.
2. Lopez-Pueyo MJ, Barcenilla-Gaité F, Amaya-Villar R, Garnacho-Montero J. Multirresitencia antibiótica en unidades de críticos. Med Intensiva. 2011;35(1):41-53.
3. Carmeli Y, Akova M, Cornaglia G, Daikos GL, Garau J, Harbrth S, et al. Controlling the spread of carbapenemase-producing Gram-negatives: therapeutic approach and infection control. Clin Microbiol Infect. 2010;16(2):102-11.
4. Morejón García M. Situación actual de la resistencia bacteriana. MEDISAN. 2011;15(5):568-72.
5. Quiñones D. Alerta epidemiológica: emergencia de carbapenemasas tipo KPC Y NDM-1 en Cuba. BOLIPK. 2014;24(9):64.
6. Lin YT, Jeng YY, Chen TL, Fung CP. Bacteremic community-acquired pneumonia due to Klebsiella pneumoniae:clinical and microbiological characteristics in Taiwan, 2001-2008. BMC Infect Dis. 2010;10:307.
7. Basulto Barroso MM, Galdós Sánchez MC, Carr González J, Díaz Agüero H. Infección nosocomial respiratoria en la Unidad de Cuidados Intensivos. AMC [revista en la Internet]. 2009 Abr [citado 17 Jul 2015];13(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1025-02552009000200005&lng=es .
8. García SB, Rojas M, Calderón B, Quiñones D, Abreu M. Aislamiento de Klebsiella pneumoniae en pacientes con infecciones intra y extrahospitalarias. CCM. 2012;16(1).
9. Marchaim D, Chopra T, Pogue JM, Perez F, Hujer AM, Rudin S, et al. Outbreak of colistin-resistant, carbapenem-resistant Klebsiella pneumoniae in Metropolitan Detroit, Michigan. Animicrob Agents Chemother. 2011;55(2):593-9.
10. Rivera-Jacinto MA. Betalactamasas de espectro extendido en cepas de Escherichia coli y Klebsiella sp. aisladas de reservorios inanimados en un hospital del norte del Perú. Rev Esp Quimioter. 2012;25(2):161-3.
11. Lee GC, Burgess DS. Treatment of Klebsiella pneumonia Carbapenemase (KPC) infections: a review of published case series and case reports. Ann Clin Microbiol Antimicrob. 2012;11:32.
12. Dortet L, Poirel L, Normand P. Rapid Detection of ESBL-Producing Enterobacteriaceae in Blood Cultures. Emerg Infect Diseas. 2015;21(3):504-7.
13. Hernández-Delgado L, Pallares-Trujillo C, Moncada-Barron D, Arroyo-Escalante S, Flores-Nava G, Lavalle-Villalobos A. Brote por Klebsiella pneumoniae causado por contaminación extrínseca. Bol Med Hosp Infant Mex. 2007;64(6):377-83.
14. Echeverri-Toro LM, Rueda Zulma V, Maya W, Agudelo Y, Ospina S. Klebsiella pneumoniae multi-resistente, factores predisponentes y mortalidad asociada en un hospital universitario en Colombia. Rev Chil Infectol [revista en la Internet]. 2012 Abr [citado 2015 Jul 17];29(2):175-82. Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0716-10182012000200009&lng=es. http://dx.doi.org/10.4067/S0716-10182012000200009
15. Vuotto C, Longo F, Pia M, Donelli G, Varaldo PE. Antibiotic resistance related to biofilm formation in Klebsiella pneumoniae. Pathogens. 2104;3(3):743-58.
16. Rodríguez-Riera Z, Tolón-Murgia BI, Lopez-lopez MA. Antibióticos cefalosporánicos: Actualidades y perspectivas. Revista CENIC Ciencias Biológicas. 2013;44(1).
17. Tan HL, Wang Y, Cheng XQ, Huang YM, Zhang LJ. Molecular characterization and phenotypic analysis of multidrug-resistant Escherichia coli and Klebsiella pneumoniae isolates from a tertiary-care hospital in Yunnan Province, China. Afr J Microbiol Res. 2015;9(4):239-47.
18. Leal AL, Ávarez CA, Cortés JA, Ovale MV, Larrota A, Artas G, et al. Análisis de la vigilancia de la resistencia bacteriana año 2013. Componente pediátrico y adulto. Boletín Informativo GREBO2014 [citado 2015 Jul 17]. Disponible en: http://www.grebo.org/documentos/Boletin_Grebo_2014.pdf
19. García J, Rodríguez E, Carpio C, Albarado L, Salazar E, Flores F, et al. Susceptibilidad antimicrobiana in vitro de enterobacterias nosocomiales productoras de betalactamasas de espectro expandido: Cumaná, Estado Sucre. Kasmera. 2009;37(1):38-50.
20. Suárez B, Hart M, Espinosa F, Salazar D. Detección de mecanismos de resistencia en aislamientos clínicos de Klebsiella pneumoniae multidrogorresistentes. Rev Cubana Med.2012;51(3):228-38.
21. González L, Ramos A, Nadal L, Morffi J, Hernández E, Álvarez AB, et al. Identificación fenotípica y molecular de β-lactamasas de espectro extendido TEM y SHV producidas por Escherichia coli y Klebsiella spp. aislados clínicos en hospitales. Rev Cubana Med Trop. 2007;59(1):52-8.
22. Santisteban Larrinaga Y, Carmona Cartaya Y, Pérez Faria YC, Díaz Novoa L, García Giro S, Kobayashi N, et al. Infecciones por los géneros Klebsiella y Acinetobacter en hospitales pediátricos cubanos y resistencia antibiótica. Rev Cubana Med Trop [revista en la Internet]. 2014 Dic [citado 20 Jul 2015];66(3):400-14. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0375-07602014000300008&lng=es
23. Hoyos AD, Rivera O, Hoyos C, Mesa C, Alfaro JM. Características clínicas, epidemiológicas y de susceptibilidad a los antibióticos en casos de bacteriemia por Klebsiella pneumoniae en neonatos. CES Medicina. 2007;21(2):31-3.
24. Espinosa F, Hart M, Ponce M, Suárez B. Importancia epidemiológica, asistencial y económica del cultivo de orina, en pacientes hospitalizados y de la comunidad. Rev Cubana Med. 2013;52(1):49-59.
25. Magiorakos AP, Sririvasan A, Carey RB, Carmeli Y, Falagas ME, Giske CG, et al. Multidrug-resistant, extensively drug-resistant and pandrug-resistant bacteria: an international expert proposal for interim standard definitions for acquired resistance. Clin Microbiol Infect. 2012 Mar;18(3):268-81.
26. Tuon FF, Kruger M, Terreri M, Penteado-Filho SR, Gortz L. Klebsiella ESBL bacteremia-mortality and risk factors. Braz J Infect Dis. 2011;15(6):594-8.
27. Robino L, Cordeiro N, García-Fulgueiras V, Bado I, Algorta G, Vignoli R. Fallo terapéutico por resistencia antibacteriana intra-tratamiento, a propósito de dos casos clínicos. Rev Chil Infectol [revista en la Internet]. 2013 Jun [citado 2015 Jul 20];30(3):326-8. Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0716-10182013000300010&lng=es. http://dx.doi.org/10.4067/S0716-10182013000300010
28. Cercedano E. Impacto pronóstico de las betalactamasas de espectro extendido. Rev Clin Esp. 2011;211:139-41.
29. Martínez-Martínez L, Calvo J. El problema creciente de la resistencia antibiótica en bacilos gramnegativos: situación actual. Enferm Infecc Microbiol Clin. 2010;28(Supl.2):25-31.
30. Paciel D, Seija V, Prieto J, Vignoli R, Medina J, Savio E. Enterobacterias productoras de KPC (Klebsiella pneumoniae carbapenemasa). Rev Tendencias 2011 [citado 2015 Jul 20]. Disponible en: http://www.infectologia.edu.uy/images/stories/pdf/publicaciones/biomedicas/tendencias/KPC_pacieletal.pdf
31. Pagano L, Caira M, Trecarichi EM, Spanu T, Di Blasi R, Sica S, et al. Carbapenemase producing Klebsiella pneumoniae and Hematologic Malignancies. Emerg Infect Dis. 2014;20(7):1235-6.
32. Quiñones Pérez D, Carmona Cartaya Y, Zayas Illas A, Abreu Capote M, Salazar Rodríguez D, García Giro S, et al. Resistencia antimicrobiana en aislamientos clínicos de Klebsiella spp. y producción de B-lactamasas de espectro extendido en hospitales de Cuba. Rev Cubana Med Trop [revista en la Internet]. 2014 Dic [citado 20 Jul 2015];66(3):386-99. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0375-07602014000300007&lng=es
33. Grümbaum F. Resistencia a aminoglucósidos en Enterobacteriaceae [Tesis de doctorado]. Barcelona: Universidad Autónoma de Barcelona, Departamento de Bioquímica/Biología Molecular; 2014.
Recibido: 7 de julio de 2015.
Aceptado: 21 de agosto de 2015.
Dra. Bettsy Suárez Trueba. Hospital Clinicoquirúrgico "Hermanos Ameijeiras", San Lázaro No. 701 entre Belascoaín y Marqués González, Centro Habana, La Habana, Cuba. CP 10300.