Introducción
El hipotiroidismo subclínico (HSC) es una disfunción tiroidea caracterizada por niveles elevados de hormona estimulante del tiroides (TSH) en presencia de niveles séricos normales de hormonas tiroideas.(1,2) La prevalencia de esta enfermedad se reporta entre un 4 % y 10 %, aumentando estas cifras con la edad (7 %-26 %), es más frecuente en el sexo femenino y del 2 %-5 % de los pacientes evolucionan a un hipotiroidismo manifiesto.(3)
Aunque los pacientes con diagnóstico de hipotiroidismo subclínico generalmente son asintomáticos, en algunos casos, pueden estar presentes algunos signos y síntomas del hipotiroidismo manifiesto(2) y algunas alteraciones hemodinámicas como hipertensión arterial diastólica y disfunción diastólica del ventrículo izquierdo.(4)
En los últimos años se plantea cada vez más, una posible relación del HSC con daño cardiovascular y con un mayor riesgo de mortalidad.(5) Este fenómeno puede deberse a múltiples causas, en primer lugar, la presencia de un perfil lipídico aterogénico donde la hipercolesterolemia juega un papel primordial y cuyo mecanismo fisiopatológico se basa en una disminución del catabolismo de las lipoproteínas de baja densidad (LDL) como consecuencia de la reducción tanto en el número como en la actividad de sus receptores, aumento de los triglicéridos endógenos y disminución del colesterol asociado a proteínas de alta densidad (c HDL), todo lo cual, favorece la aparición de ateroesclerosis.(6)
Hoy se conoce que además, el HSC cursa con alteraciones endoteliales dependientes no solo del perfil lipídico desfavorable, sino también del estrés oxidativo y la disminución de la sensibilidad a la insulina que intrínsecamente se relacionan con un aumento de los niveles séricos de TSH, lo que ocasiona un( incremento en la rigidez arterial y disfunción endotelial.(3,7,8,9,10)
En la actualidad existen diferentes métodos a través de los cuales se puede determinar la presencia de daño endotelial como es el caso del ultrasonido carotídeo, a partir del cual se puede medir la rigidez arterial y el grosor de la íntima media carotídea (GIMC),(1) reconocido marcador de ateroesclerosis subclínica(2) y cuya elevación se menciona frecuentemente asociada al HSC.(11,12,13)
Entre las razones que plantean algunos autores para el tratamiento hormonal del hipotiroidismo subclínico se encuentran: mejoría del perfil lipídico,(14) mejoría en la función cardíaca, prevención de la progresión al hipotiroidismo manifiesto y efectos beneficiosos de esta terapéutica sobre estadios precoces de la aterosclerosis entre otros,(6) sin embargo los estudios que muestran una disminución de eventos cardiovasculares post tratamiento con levotiroxina son limitados(1) y presentan resultados contradictorios pues mientras unos indican la mejoraría de algunos parámetros lipídicos(10,14) y del GIMC, sobre todo cuando la duración del tratamiento sustitutivo es superior a 6 meses,(9,10) otros no encontraron diferencias significativas.(3)
Todo esto ha generado una gran controversia en cuanto a los beneficios concretos de este tratamiento y a los criterios que deben tomarse en cuenta para iniciarlo, pues el mismo no está desprovisto de inconvenientes; entre otros, se puede generar un hipertiroidismo iatrogénico en hasta un 21 % de casos.(6)
Diversos grupos de consenso (American Thyroid Association, American Association of Clinical Endocrinologists) sugieren tratar con cifras de TSH superiores a 10 µIU/ml, pues existen pocos datos sobre si tratar con cifras entre 4,5 y 10 µIU/ml reporta beneficio.(1) En nuestro país se utiliza el tratamiento sustitutivo en el HSC cuando existen anticuerpos positivos, dislipidemia, valores de TSH > 10 µIU/ml o de existir incremento progresivo de la TSH.(15)
Si bien a través del tiempo se han realizado múltiples investigaciones sobre el hipotiroidismo subclínico, las que se refieren a los efectos beneficiosos del tratamiento sustitutivo son escasas y presentan resultados contradictorios tanto en la literatura nacional como internacional por todo lo cual el presente estudio se propuso determinar el efecto de este en el GIMC como marcador de aterosclerosis carotídea subclínica.
Métodos
Se realizó un estudio de intervención durante el periodo comprendido entre enero del 2018 y enero del 2021 donde se siguió una cohorte de 94 pacientes con diagnóstico de hipotiroidismo subclínico (confirmado con al menos dos determinaciones hormonales) sin tratamiento sustitutivo que acudieron a la consulta de endocrinología del Hospital Docente Clínico Quirúrgico 10 de octubre y cumplieron con los criterios de inclusión.
Criterios de inclusión: Pacientes con hipotiroidismo subclínico sin tratamiento sustitutivo, de 18 a 50 años de edad, de ambos sexos, de más de un año de evolución, que presentaron algunos de los parámetros para iniciar tratamiento establecidos en el Consenso en el diagnóstico y tratamiento de las afecciones del tiroides de nuestro país (anticuerpos positivos, dislipidemia, o valores de TSH > 10µIU/ml o de existir incremento progresivo de la TSH).15
Criterios de exclusión: antecedentes de cardiopatía isquémica, enfermedad cerebrovascular, insuficiencia renal, hepatopatía, diabetes mellitus u otra enfermedad crónica que favorezca la aparición o el desarrollo de ateroesclerosis.
Criterios de salida: Inasistencia a las consultas de seguimiento, interrupción del tratamiento por más de dos semanas, aparición de efectos adversos importantes atribuidos al tratamiento, abandono voluntario del tratamiento.
Se incluyeron variables sociodemográficas (edad y sexo), hemoquímicas (colesterol total, colesterol LDL, colesterol HDL y triglicéridos), hormonales (TSH) y ultrasonografías (GIMC). Al asistir por primera vez a consulta, se le realizó a cada paciente el programa de estudio completo. Las concentraciones de TSH se determinaron mensualmente para el ajuste de dosis hasta lograr el estado eutiroideo, posteriormente se determinaron con frecuencia trimestral y al año de logrado el estado de eutiroidismo se repitió nuevamente el programa de estudio completo.
Adquisición de los parámetros hemoquímicos y hormonales
Se realizó la extracción (10 mL) por punción en la vena cubital depositándose la sangre en un tubo con EDTA, un tubo con heparina y un tubo con gel seco para suero. Para la determinación del colesterol total (CT) y los triglicéridos se emplearon los reactivos Colestest y Monotriglitest respectivamente, producidos en la empresa “Carlos J. Finlay”, La Habana, Cuba. El CT y los triglicéridos se procesaron en un equipo Hitachi 7170 A, Tokyo, Japan. Para las variables colesterol HDL (c-HDL) y colesterol LDL (c-LDL), se emplearon los reactivos C HDL InmunoFS, LDL-C Select FS, respectivamente, mediante determinación cuantitativa in vitro en suero o plasma en equipos fotométricos (test inmunoturbidimétrico), fabricados por DiaSys Diagnostic Systems GmbH, Holzheim, Alemania. Se consideró dislipidemia ante la presencia de valores de CT > 5,1 mmol/l (200 mg/dl), c-LDL > 2,6 mmol/L (100mg/dl), c-HDL < 1 mmol/l (40 mg/dl) y de triglicéridos >1,7 mmol/l (150 mg/dl). La TSH se determinó por ensayo inmunoradiométrico (IRMA) en el Centro de Isotopos (CENTIS) con un rango de normalidad de 0,3-3,5 µIU/ml.
Adquisición de los parámetros ultrasonográficos
El examen ultrasonográfico se realizó en un equipo de ultrasonidos Aloka, Alfa -10 (MitakaShi -Tokio, Japón), con transductor S5-1 provisto de imagen armónica se realizaron las siguientes mediciones: Grosor íntima-media carotídeo: Se colocó el paciente en decúbito supino con ligera laterización del cuello, ubicándose un transductor lineal con frecuencia de 7,5 MHZ en posición longitudinal con respecto a la arteria carótida común (posición laterosuperior del cuello por dentro del músculo esternocleidomastoideo), con la señal del electrocardiograma activada para obtener imágenes vasculares al final de la diástole, visualizándose con una profundidad de 4 cm. Para la determinación del GIMC se examinaron ambas arterias carótidas comunes en un segmento de 10 mm distal a la emergencia del bulbo carotídeo y se realizaron las mediciones a nivel de la pared posterior, con un programa semiautomático de detección de bordes. El valor de GIMC considerado como normal fue el de 1 mm.
Análisis estadístico
Para las variables cualitativas se utilizaron la frecuencia absoluta y porcentajes, mientras que para las cuantitativas continuas se emplearon además la media y la desviación estándar con intervalos de confianza de 95 % (IC=95 %). Se estimó por intervalos de confianza los RR (RR: tasa de incidencia de expuestos/ tasa de incidencia de no expuestos) considerando que si RR>1- la exposición es un posible factor de riesgo, RR<1- la exposición es un posible factor de protección, RR=1- no hay asociación causal y el riesgo atribuible (RA: tasa de incidencia de expuestos- tasa de incidencia de no expuestos) para determinar el impacto del tratamiento. Los resultados se expresaron en tablas y gráficos. Para el análisis estadístico se aplicó el programa SPSS versión 20.0 (SPSS Inc., Chicago, III, USA).
Aspectos éticos
El estudio se realizó de acuerdo con las recomendaciones de la Declaración de Helsinki. Los pacientes aceptaron voluntariamente su incorporación al estudio mediante la firma del consentimiento informado.
Resultados
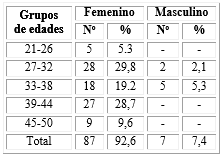
Hubo un predominio del sexo femenino con un 92,6 % perteneciendo la mayoría de los pacientes a los grupos comprendidos entre 27-32 años (31,9 %) y 39-44 años (28,7 %), ningún paciente fue menor de 21 años (Tabla 1).
Antes de iniciar el tratamiento sustitutivo con levotiroxina sódica más de la mitad de la cohorte mostró hipercolesterolemia (87,2 %) mientras el incremento del valor del c-LDL y los triglicéridos se encontró en el 55,3 % y 38,3 % de los pacientes respectivamente, el 19,1 % de los mismos exhibieron valores bajos de c-HDL. Tras un año de mantener el estado eutiroideo a partir del tratamiento sustitutivo solo el 47,9 % de los pacientes mantuvieron el valor del CT elevado, encontrándose una disminución del número de pacientes con cifras elevadas de c-LDL (34 %) y con cifras bajas de c-HDL (16 %) así como también un incremento en el número de pacientes con hipertrigliceridemia (52,1 %) (Tabla 2). En relación a este último parámetro es válido señalar que del total de pacientes en los que se hallaron cifras elevadas post tratamiento (49), el 65,3 % (32) ya presentaba esta alteración desde el inicio del estudio mientras que en el 34,7 % (17) la hipertrigliceridemia se reportó tras el año de eutiroidismo. En ningún sujeto el GIMC fue superior a 1mm ni antes ni tras el tratamiento sustitutivo.
Tabla 2 Distribución de pacientes según valores de GIMC y parámetros lipídicos antes y tras un año de control con tratamiento sustitutivo
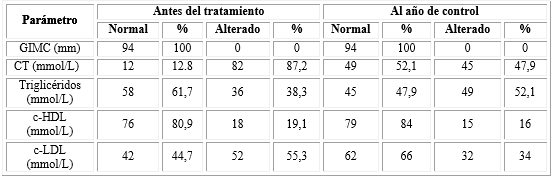
GIMC: Grosor Intima-Media Carotídeo, CT: Colesterol total c-LDL: Colesterol asociado a lipoproteína de baja densidad, c-HDL: Colesterol asociado a lipoproteína de alta densidad. En el caso del CT, c-LDL y Triglicéridos el valor alterado expresado en la tabla se refiere al incremento mientras que para el c-HDL se refiere a la disminución.
Después de un año de eutiroidismo todos los valores medios de los parámetros estudiados (excepto los triglicéridos y el c-HDL) experimentaron modificaciones consistentes en el descenso de los mismos lo que fue más evidente en el caso del CT (de 7,38±1,84 a 5,21±0,80) y el c-LDL (de 2,79±1,11 a 2,03±0,99), también se encontró un incremento en el valor de la media del c-HDL (de 1,29±0,27 a 1,39±0,34) (Tabla 3).
Tabla 3 Modificación de los valores medios de los parámetros estudiados tras un año de control con tratamiento sustitutivo
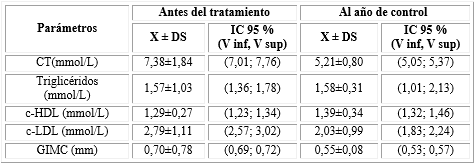
V inf: Valor inferior o mínimo, V sup: Valor superior o máximo, CT: Colesterol total, c-LDL: Colesterol asociado a lipoproteína de baja densidad, c-HDL: Colesterol asociado a lipoproteína de alta densidad, GIMC: Grosor Intima-Media Carotídeo.
Los pacientes con HSC que no recibieron tratamiento sustitutivo tuvieron 3,28 y 1,38 probabilidades más de presentar hipercolesterolemia y niveles elevados de c-LDL respectivamente que los pacientes que lo reciben (Tabla 4).
Tabla 4 Estimación por intervalos de confianza del riesgo relativo
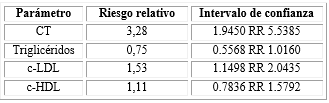
CT: Colesterol total, c-LDL: Colesterol asociado a Lipoproteína de baja densidad, c-HDL: Colesterol asociado a Lipoproteína de alta densidad.
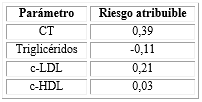
El cálculo del riesgo atribuible como medida para expresar el impacto del tratamiento sustitutivo mostró como resultados más notables una reducción del CT y el c-LDL en un 39 % y 21 % de los pacientes respectivamente, así como también una elevación de los triglicéridos en el 11 % (Tabla 5).
Discusión
El hipotiroidismo subclínico se asocia a un riesgo incrementado de enfermedad cardiovascular, aterosclerosis y mortalidad(6,16) secundario a la disfunción endotelial que provoca como consecuencia, entre otros factores, de un perfil aterogénico(6,8) y una disminución de la sensibilidad a la insulina,(3,8) a pesar de todo esto, su tratamiento es un tema que en la actualidad genera gran polémica entre los investigadores en relación a si su instauración tiene efectos beneficiosos o no sobre algunos de los elementos antes planteados.
Si bien la presencia de un perfil lipídico alterado es una manifestación bien conocida de disfunción tiroidea, los resultados de los estudios relacionados con este tema en pacientes con HSC son contradictorios, en este estudio al igual que en el realizado por Hueston WJ(17) se encontraron valores medios elevados de CT y c-LDL, sin embargo otras investigaciones han reportado conjuntamente valores medios incrementados de triglicéridos y disminuidos de c-HDL,(18) aumento solo del CT y los triglicéridos(19) o incremento únicamente de los valores medios de este último parámetro.(1)
Un fenómeno similar ocurre con las investigaciones que se refieren a los efectos del tratamiento sustitutivo sobre los lípidos en el HSC donde los resultados paradójicos han sido atribuidos a la influencia de otras variables como edad, sexo, raza, etnias, índice de masa corporal, tabaquismo, valores lipídicos previos al tratamiento y duración del mismo diferentes entre las poblaciones en estudio, aunque algunos autores no han reportado ninguna modificación de los valores lipídicos tras el tratamiento con levotiroxina,(3,20) de forma general se describen efectos beneficiosos de este.
Mientras Mulec(21) en su estudio de 51 pacientes encontró que los valores medios de CT, c-LDL y triglicéridos disminuyeron y los de c-HDL aumentaron tras el tratamiento por 8 semanas con levotiroxina resultados similares a los referidos por Saxena,(22) Maurya(23) no halló modificaciones de los valores medios de c-LDL y Pala(24) no reportó disminución de los triglicéridos lo que concuerda con este estudio donde los valores medios de este lípido no se modificaron y sin embargo, aumentó el número de pacientes que tras el tratamiento presentaron hipertrigliceridemia.
Este resultado podría parecer contradictorio, pero si analizamos un poco las características individuales de los pacientes que mostraron valores incrementados de triglicéridos al finalizar el estudio veremos que el 65,3 % (32) de los mismos presentaba valores elevados previos al tratamiento por lo que en ellos el mismo no ejerció efecto alguno. No es posible explicar la causa exacta de este resultado, sin embargo, pudiera estar relacionada con la influencia de otras variables que no se tuvieron en consideración como la presencia de una dieta rica en azucares refinados y la ingestión de bebidas alcohólicas en estos pacientes.
La relación entre el HSC y la disfunción del endotelio considerada uno de los primeros pasos en el desarrollo y evolución de la aterosclerosis ha sido estudiada desde hace varios años(11) empleándose con frecuencia el GIMC como marcador no solo de enfermedad aterosclerótica subclínica(10,13) útil en el diagnóstico temprano de la enfermedad cardiovascular(25) sino también como marcador de progresión o regresión una vez establecida la presencia de aterosclerosis.(26,27)
Diferentes autores han demostrado la presencia de un GIMC mayor en pacientes con HSC en relación con controles eutiroideos, como es el caso de Yao(13) en un metaanálisis de 13 estudios con 494 pacientes con esta disfunción tiroidea y 390 controles y una heterogeneidad significativa del 82,4 %, Beralkar(12) y Saif(11) sin sobrepasar el rango de normalidad resultado similar al apreciado en esta investigación donde además tras la administración del tratamiento sustitutivo se encontró una disminución del mismo lo que no coincide con lo reportado por algunos autores como Yasar(3) y Vijayan(28) los cuales administraron levotiroxina sódica durante periodos de tiempos inferiores al de esta investigación (3 y 4 meses respectivamente) pero concuerda con los resultados de 2 metaanálisis recientes, el de Aziz(29) con 11 ensayos clínicos, un total de 314 pacientes y una duración del tratamiento que oscilo entre 2 y 24 meses y el de Zhao(10) que englobó 12 estudios controlados aleatorizados con un total de 364 pacientes.
El tratamiento sustitutivo del hipotiroidismo subclínico tiene efectos beneficiosos sobre el GIMC expresados a través de la reducción del mismo lo que pudiera ser secundario a la mejoría del perfil lipídico y podría retardar la aparición de la aterosclerosis carotídea subclínica en estos pacientes.