Introducción
El pasado año, cuando comenzaba la epidemia de COVID-19, la Revista Cubana de Pediatría publicó un resumen del presente tema1 dirigido al personal sanitario que atiende pacientes en un medio donde ambas enfermedades coexisten. La necesidad de su abordaje se mantiene y aumenta por cuanto ambas infecciones persisten alrededor nuestro y la COVID-19 es cada vez más frecuente en la edad pediátrica y tiene cuadro clínico más grave. Su confusión es motivo de error diagnóstico. Al Laboratorio Nacional de Referencia en el Instituto de Medicina Tropical (IPK) y a otros laboratorios continúan llegando muestras de pacientes febriles con presunto diagnóstico de infección por COVID-19 y son negativas a esta causa a la vez que son positivas a dengue (Alvarez M, comunicación personal, 2021). Lo anterior expresa un alto riesgo de atender inadecuadamente a un determinado paciente y ensombrecer su pronóstico. Sea esa la justificación del presente artículo que retoma lo principal del anterior y agrega algunas novedades surgidas en el tiempo para actualizar los conocimientos acerca de ambas enfermedades.
Dengue y COVID-19: semejanzas y diferencias
Al principio de la pandemia, en Cuba y en países de Asia2 y Europa,3 parecía que la edad joven era un factor protector de la infección por el nuevo coronavirus o, al menos, impedía las formas graves de la enfermedad. Se ha demostrado que esto no es así, pues en este año 2021 casi 20 % de los casos diagnosticados en Cuba corresponden a la edad pediátrica y aumentan progresivamente los niños y adolescentes que agravan.
El virus no respeta neonatos ni lactantes pequeños, pues algunos requieren de atención en unidades de terapia intensiva pediátricas. En cuanto al dengue, está aceptado que toda persona es susceptible a la infección, pero que las mujeres y niños pequeños podrían correr mayor riesgo porque sus actividades condicionan mayores periodos de contacto con los mosquitos infectados en el entorno doméstico.4).En ocasiones, a esas edades tempranas el cuadro clínico es poco característico5 y el diagnóstico de dengue es confundido con el de otras infecciones.6
La confusión en cuanto a su diagnóstico se explica sobre todo por ser ambas enfermedades de origen viral, expresarse ambas con fiebre a su inicio y, con frecuencia, asociarse a vómitos o diarreas. Ambas pueden dar faringitis y tos. Aunque el dengue no es un virus respiratorio, algunos estudios informan que 25 % de los pacientes con dengue confirmado tienen tos y 20 % presentan síntomas del tracto respiratorio alto.7
Por su parte, la COVID-19 puede manifestarse con fiebre y dolor en músculos y articulaciones sin manifestaciones respiratorias,8) así como anorexia y cefalea, si bien el dolor retrorbitario parece ser característico del dengue. El problema no es solo de Cuba, sino en un área extensa de nuestra región de las Américas,9) donde ambas infecciones ocurren en forma epidémica. Eso explica el resumen hecho por algunos colegas del Caribe, quienes expresan en forma de tabla las semejanzas y diferencias entre ambas enfermedades (Tabla).
Tabla COVID-19 y dengue: semejanzas y diferencias
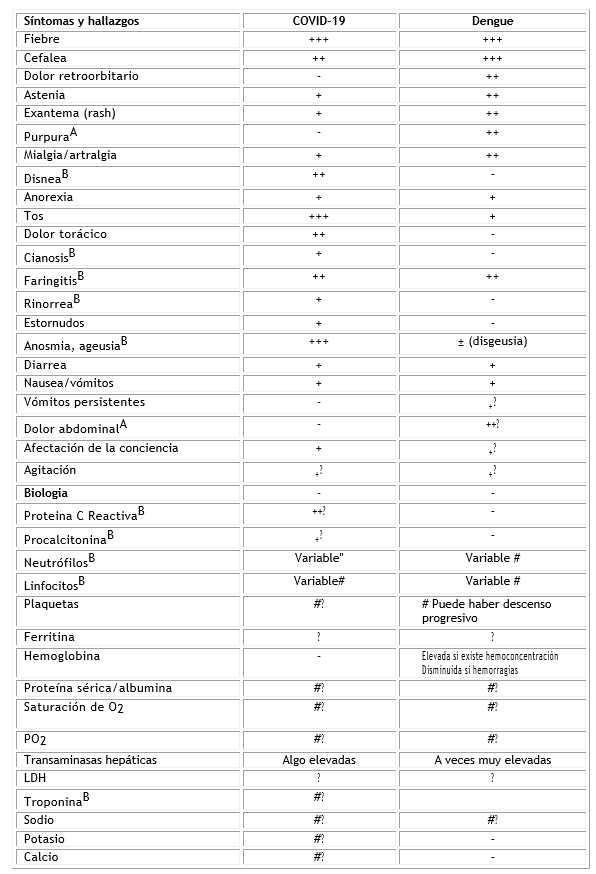
AIndica criterio de dengue; BIndica criterio de COVID-19; PCR: proteína C-reactiva; LDH: deshidrogenasa láctica; ?: valor pronóstico.
El Colegio Americano de Cardiología recomienda no prescribir los indicadores señalados con # a menos que haya sospecha de infarto.
Fuente: Nacher, et al con modificaoines.10
Los autores insisten en que muchos signos clínicos pueden señalar hacia una u otra enfermedad, sobre todo cuando se analizan grandes series de casos pero a nivel individual, la gran variabilidad clínica no permite un diagnóstico de certeza.10
La COVID-19 es principalmente una enfermedad respiratoria aguda, por lo cual la tos es predominante, y el paciente puede presentar dolor torácico e incluso cianosis, así como disnea. También se describen estornudos como parte del cuadro clínico inicial. Pero tal vez lo más característico es la anosmia y ageusia. Debe tenerse presente, sin embargo, que en el dengue también el paciente puede referir dificultad en encontrarle sabor a los alimentos, sobre todo los adultos. Las mialgias y artralgias parecen ser más intensas y frecuentes en los enfermos con dengue, así como la presencia de exantema, el cual no es infrecuente en ambas pero no es característico en ninguna, si bien en el dengue a veces este es purpúrico.
El dolor abdominal se asocia con más frecuencia al dengue y cuando es intenso y mantenido es un signo de alarma que indica que se está produciendo extravasación de plasma, y el choque hipovolémico puede ser inminente. También los vómitos, cuando se presentan en número de cuatro o más en un periodo de pocas horas, se interpreta como signo de alarma. El dengue, además, puede manifestarse en petequias, localizadas o diseminadas, no necesariamente asociadas a trombocitopenia, así como otros sangrados en piel, si bien los vómitos con estrías de sangre o franca hematemesis reconocen generalmente otra fisiopatología, y esta última se aprecia generalmente después de choque prolongado. Las manifestaciones del sistema nervioso central (SNC) como agitación y afectación de la conciencia no se aprecian al inicio del cuadro y pueden ser signos de evolución desfavorable en ambas enfermedades.
En el dengue los resultados del laboratorio clínico pueden demostrar un aumento de la hemoglobina y del hematocrito en pacientes con hipovolemia por extravasación de plasma, o estar disminuidos si se ha producido una hemorragia de suficiente magnitud, principalmente digestiva o respiratoria, cuya localización siempre indica gravedad, igual que la del SNC. El recuento leucocitario no se altera al inicio, pero en el dengue se asocia a leucopenia con más frecuencia y que a veces puede ser intensa, si bien la formula leucocitaria puede ser variable. La trombocitopenia es más frecuente en el dengue y cuando aparece debe dársele seguimiento, no porque se asocie a sangrados,11) que generalmente no ocurren por esta causa aislada, sino porque es un marcador de la evolución del paciente: las plaquetas disminuyen en número de modo progresivo mientras el paciente está evolucionando en su periodo crítico y su cifra más baja coincide con el choque. A su vez, el inicio de su recuperación indica que lo peor ha pasado, al menos en los casos de choque por dengue, sin otra complicación. De persistir, habrá que buscar otra explicación, como una sepsis bacteriana añadida. Otros posibles estudios de laboratorio aparecen en la tabla mencionada.
Como en toda enfermedad, el diagnóstico de la COVID-19 se apoya en el trípode: epidemiologia, clínica y laboratorio. Ante cada persona que consulta es necesario preguntar por las enfermedades que están a su alrededor, tanto en el hogar como en la escuela, o alguien que estuvo de visita, o alguna visita que recientemente realizó el paciente o un familiar allegado. Todo importa.
Procede preguntar acerca del uso de la mascarilla o nasobuco en todos los que hemos mencionado y otras costumbres como el saludo dándose las manos y el aseo frecuente de estas. Si se trata de un lactante pequeño o neonato, hay que saber si los adultos a su alrededor lo besan o acarician de modo peligroso para un contagio. En cuanto al dengue, conocer si vive o ha estado en áreas con mosquitos del genero Aedes y, en ambas enfermedades precisar si el paciente tiene alguna enfermedad crónica y si es atendido por esta causa. En el interrogatorio al paciente o al familiar acompañante se debe determinar el dia exacto en el cual comenzó la fiebre, dato imprescindible para conocer cuál es el dia de la enfermedad en la cual se nos consulta.
La confirmación de una y otra enfermedad siempre será dada por el laboratorio, siendo el diagnóstico molecular de la reacción en cadena de la polimerasa (PCR,) la prueba de oro, aunque existen estudios serológicos para el dengue y de antígenos para la COVID-19 los cuales son importantes en la práctica médica, pero no sustitutivos. Cuando coexisten en tiempo y lugar ambas enfermedades, está indicado realizar estudios para ambas.12) Aunque no sea frecuente, la cocirculación de los dos virus puede resultar en una coinfección13,14 ante cuya sospecha el auxilio del laboratorio resulta imprescindible.15
Algunos investigadores sostienen que tal coinfección no conlleva necesariamente al empeoramiento clínico comparado a cuando se sufre cada infección por separado.16) Lo anterior puede explicarse por las acciones opuestas coagulante y anticoagulante del SARS-CoV-2 y los virus del dengue o por otras causas potenciales como la interferencia viral.17) Además, algunos estudios computacionales han mostrado que los anticuerpos humanos contra el dengue son capaces de unirse a receptores de la proteína de espiga del SARS-CoV-2 y reducir la gravedad de la enfermedad.18) Esas y otras hipótesis tratan de explicar el modo en que la interacción entre los dos virus puede modular la evolución de la enfermedad.
Es necesario hacer el diagnóstico diferencial con otras enfermedades infecciosas, sean virales o bacterianas. Si predominan los síntomas y signos respiratorios, considerar patógenos como el neumococo o el Mycoplasma pneumoniae, así como el virus de la influenza u otro virus respiratorio. Si se sospecha dengue, tener en cuenta otras arbovirosis y el virus Mayaro según la procedencia del paciente; para ambas enfermedades tener presente siempre la leptospirosis, pues esta tiene tratamiento antibacteriano reconocido el cual iniciado a tiempo puede hacer la diferencia en el pronóstico del enfermo, lo que también se aplica a la salmonelosis.
Otra enfermedad a tener en cuenta es la infección primaria por el virus de la inmunodeficiencia humana (VIH) que en su debut clínico con fiebre y exantema puede confundirse con las enfermedades que estamos tratando.
El dengue es una enfermedad de siete días de duración, a lo sumo. Apenas 10 % de los casos se extiende al octavo día. La enfermedad por el nuevo coronavirus puede extenderse a varias semanas. Ambas enfermedades que estamos tratando tienen un periodo febril y otro crítico.19) El paciente con dengue presenta fiebre durante tres a cinco días, como más frecuente en los niños, y hasta seis días en los adultos, y el virus desaparece después. En la COVID-19 a partir del sexto día febril es que comienzan los síntomas que pueden llevar el paciente a la gravedad, los cuales se expresan con la mayor frecuencia durante la segunda semana y después. El agente causal se ha obtenido de los pulmones enfermos hasta varias semanas después de desaparecida la fiebre.
Tanto en una como en otra enfermedad, la gravedad depende de la respuesta del huésped. En el dengue lo constituye la extravasación de plasma que es producida por la liberación de diversas citocinas, fenómeno que se extiende por dos o tres días, no más. En la COVID-19 se produce la llamada ¨tormenta de citocinas20 y de otros mediadores que conducen a una reacción inflamatoria sistémica, tal vez más evidente en pulmones, pero que afecta corazón, riñones, intestinos y el cerebro. Se trata de una verdadera endotelitis con evidencias de infección directa viral e inflamación endotelial.21) La neumonía intersticial así producida se extiende con relativa rapidez y da paso al establecimiento de fibrosis pulmonar, a veces extensa, que constituye un factor importante en la evolución del paciente hacia la gravedad y, posteriormente, a las secuelas. A lo anterior se asocia la generación de trombos de sangre venosa que hacen más grave la afectación pulmonar. Hoy se la acepta como una enfermedad trombótica generalizada, pues el corazón y demás órganos pueden involucrarse en su desarrollo. La COVID-19 está asociada a un estado de hipercoagulabilidad que aumenta el riesgo de eventos trombóticos venosos que incluyen émbolos pulmonares22 y también trombosis arteriales.23 El dengue excepcionalmente produce encefalitis o miocarditis y es más frecuente la afectación hepática intensa.
El síndrome hiperinflamatorio multisistémico que se presenta en los niños con el nuevo coronavirus incluye manifestaciones dermatológicas, mucocutáneas y gastrointestinales, así como disfunción cardiaca.24 En estos pacientes los síntomas son inespecíficos al inicio, como vómitos, diarreas, dolor abdominal, exantema e inyección conjuntival. Estos se asocian a resultados de laboratorio consistentes en inflamación intensa, como es la elevación de la proteína C reactiva y la ferritina25 y una parte considerable evoluciona al choque con evidencias de disfunción miocárdica y requieren la administración de inotrópicos y ventilación mecánica. Algunos de esos pacientes han desarrollado dilatación de las coronarias o aneurismas, por lo que ha habido que hacer diagnóstico diferencial con la enfermedad de Kawasaki.
Las diferencias con esta última se apoyaron en criterios clínicos y laboratoriales, tales como la edad mayor en los enfermos de COVID-19 (mediana de 9 años, versus 3,8 años los que habían presentado Kawasaki) y una mayor elevación de los marcadores de inflamación.25) Por otra parte, los enfermos de COVID-19 presentan a menudo alteraciones neurológicas tales como cefalea, delirio, trastornos cognitivos, vértigos y fatiga que se asocian a la inflamación pero no a infección del encéfalo, según estudios realizados en fallecidos.26) La enfermedad también puede conducir a accidente vascular encefálico y otras neuropatologías.
El dengue no tiene tratamiento con un medicamento específico ni una vacuna eficaz. Su manejo es sintomático y de sostén, que consiste en la reposicion de líquidos por vía oral al principio de la enfermedad y por vía endovenosa cuando aparecen los signos de alarma de choque, habitualmente a la caída de la fiebre, tal como orienta la Organización Mundial de la Salud a partir de la nueva clasificación de la enfermedad.27) Esto ha sido sumamente eficaz tanto en niños28 como en adultos.29) Hoy se acepta que la hipotensión arterial es un signo tardío de choque, por lo que es necesario la vigilancia clínica de los pacientes para identificar el choque en su primera fase: taquicardia, taquisfigmia, frialdad de la piel y otros signos que expresan inadecuado riego sanguíneo debido a la hipovolemia.
Cuando el choque se diagnostica tardíamente o se trata de modo insuficiente pueden aparecer complicaciones como hemorragia digestiva, edema pulmonar no cardiogénico y fallo múltiple de órganos.30 No ha sido demostrada la utilidad de transfundir plaquetas aun cuando la trombocitopenia sea bien marcada.31
Para el nuevo coronavirus se han ensayado diversas drogas antivirales, algunas de las cuales fueron esperanzadoras en algún momento, como el remdesivir pero no tuvieron mayor repercusión posteriormente. Se ha utilizado el plasma de convalecientes, anticuerpos monoclonales, drogas antimaláricas y diversos tratamientos.32También las combinaciones de algún tipo de interferón con drogas antivirales.33) Los interferones de producción nacional se han utilizados por su acción antiviral e inmunomodularora, tanto por vía intramuscular en los hospitalizados como por vía nasal en los pacientes con ingreso domiciliario. La administración de corticoides ha sido mandatoria cuando el cuadro inflamatorio pulmonar lo ha requerido, así como Jusvinza, un antinflamatorio cubano, el cual también se ha utilizado con buen resultado y el Nimotuzumab para los pacientes graves, así como heparina. La asociación de corticoides con inmunoglobulinas de uso intravenoso ha sido útil particularmente para evitar la complicación cardiaca.34) También se han utilizado antagonistas de alguna de las citocinas.35
El seguimiento de pacientes pediátricos durante seis meses después de su egreso mostró escasa secuela específica de órganos a pesar de haber sufrido una enfermedad grave. Las preocupaciones han estado relacionadas con el reacondicionamiento físico pues se hizo evidente la pobre tolerancia a los ejercicios, y necesidad de apoyo fisioterapéutico y de salud mental.36) En cuanto a los niños que tuvieron dengue, los estudios realizados en Cuba dos años después de su egreso, no tuvieron secuelas.37
Cada país ha elaborado sus protocolos de manejo de la enfermedad para la Covid-1938 y los de Cuba se han ido actualizando de acuerdo a las características epidemiológicas y virulencia de las cepas circulantes. Las dos vacunas cubanas aprobadas (Abdala y Soberana 2 más una dosis de Soberana Plus) han logrado poco más de 92 y 91 % de eficacia son la únicas oriundas de América Latina y el Caribe y se administran de manera extensiva en todas las provincias cubanas.
Precisar al máximo la información epidemiológica y el o los datos clínicos en cada paciente parecen ser la mejor forma de diferenciar ambas enfermedades, cuyas semejanzas abundan. Los resultados de laboratorio, si están disponibles en un tiempo corto, hacen una contribución importante, en casos de coinfeccion son imprescindibles. Ante la duda, el seguimiento estrecho de cada paciente y la observación de su evolución serán definitorios. En el caso de la COVID-19 y del dengue se trata de lograr la hospitalización temprana de aquellos pacientes que la requieren39 y así evitar la enfermedad grave y la muerte.40
Se puede concluir que tal vez la semejanza mayor de ambas enfermedades consista en la necesidad de educar en su conocimiento y manejo al personal sanitario y a toda la población. Los profesionales de la salud han incorporado nuevas habilidades y las familias se han beneficiado con las orientaciones impartidas por los medios y otras vías. Evitar el contagio es la mejor prevención en el caso de la COVID-19 y la eliminación de criaderos de mosquitos es imprescindible para evitar las epidemias de dengue.














