Introducción
La infección por Enterobacterales resistentes a carbapenémicos productores de carbapenemasas (ERC-PC) se caracteriza por una tasa elevada de letalidad, y a menudo no hay antibióticos disponibles. Esto plantea graves desafíos para el manejo clínico, debido a que las bacterias resistentes ponen en peligro la salud y supervivencia de los seres humanos y aumenta la carga económica de la sociedad.1 Por tanto, la infección de ERC-PC se ha convertido en un importante problema de salud pública a nivel mundial.
En Cuba, el primer reporte de infección por ERC-PC ocurrió en 2011 la que se identificó como K. pneumoniae productora de carbapenemasa (KPC).2 Posteriormente en 2015, se reportó otra carbapenemasa tipo metalobetalactamasa (NDM) en un aislado de K. pneumoniae recuperado de un paciente hospitalizado en Guadalupe, Antillas francesas, tras su traslado desde Cuba.3 A partir de entonces se constata un incremento significativo de casos cada año.4
En el contexto de la pandemia de COVID-19, se documenta internacionalmente la emergencia de microrganismos extremadamente drogorresistentes y un aumento de la incidencia de resistencia a carbapenémicos, posiblemente relacionado con el incremento del uso de antibióticos de amplio espectro en pacientes con COVID-19.5 Esto impone un abordaje multidisciplinario para fortalecer la prevención y el control de esta emergencia en el nivel hospitalario, en el que los médicos desempeñan un papel clave en la sospecha clínica, el reporte inmediato para su diagnóstico microbiológico y acertado manejo terapéutico. Sin embargo, no existen estudios sobre los conocimientos y prácticas de los médicos cubanos sobre los ERC-PC.
La presente investigación tiene como objetivo abordar la experiencia y el nivel de conocimiento de los médicos cubanos en un hospital terciario en el comportamiento clínico de las infecciones por ERC-PC, su manejo terapéutico, prevención y control, así como identificar necesidades de aprendizaje sobre esta emergencia global que cursa con una mortalidad elevada y cuenta con opciones terapéuticas muy limitadas.
Métodos
Se realizó un estudio observacional (descriptivo, de corte transversal) sobre los conocimientos y la práctica de los médicos cubanos respecto a los ERC-PC, en forma de cuestionario, durante cuatro meses (de noviembre de 2021 hasta febrero de 2022), incluyendo la fase de elaboración de cuestionario y la fase de encuesta a los médicos.
El estudio se llevó a cabo en uno de los hospitales centinelas (tercer nivel) con mayor tasa de detección de ERC-PC en La Habana, según datos de la vigilancia nacional de ERC-PC por el Laboratorio Nacional de Referencia de Infecciones Asociadas a la Asistencia Sanitaria (LNR-IAAS) del Instituto de Medicina Tropical Pedro Kourí. Se incluyó a un total de 70 médicos de 103 médicos (68 %) activos entre residentes de especialidades médicas y especialistas. Los médicos provenían de la Unidad de Cuidados Intensivos (UCI), urología/litotricia, cirugía general, medicina interna, nefrología, trasplante y hematología que fueron los servicios más afectados por ERC-PC en el hospital.
Para explorar los conocimientos y las prácticas de los médicos sobre la infección por ERC-PC, se aplicó un cuestionario específico para el tema. En la elaboración de este participaron dos microbiólogos, dos epidemiólogos y un infectólogo. Los contenidos se seleccionaron teniendo en cuenta las directrices de la Organización Mundial de la Salud para la prevención y el control de Enterobacterias, Acinetobacter baumannii y Pseudomonas aeruginosa resistentes a los carbapenemes en los centros sanitarios,6 y los aspectos claves de los procesos de la práctica clínica.
El cuestionario contenía cuatro secciones: (I) Información sociodemográfica; (II) Conocimientos sobre ERC-PC (20 ítems): aspectos generales, epidemiología-transmisión, diagnóstico-tratamiento y prevención-control; (III) Experiencia de manejo clínico sobre los ERC-PC (6 ítems); y (IV) necesidades de aprendizaje (2 ítems). El nivel de dificultad de cada pregunta se determinó mediante una discusión entre los miembros del grupo coordinador.
Para su validación, el cuestionario se sometió al juicio de un panel de cinco expertos (dos microbiólogos y tres infectólogos) con más de 10 años de experiencia de trabajo. Se aplicó el método de agregados individuales en el cual los expertos evalúan individualmente cada aspecto de la temática establecida. Para cada pregunta los expertos evaluaron dos aspectos: adecuación (comprensión de la pregunta por ser clara, precisa, no ambigua y estar acorde con el nivel de información y el lenguaje del encuestado) y pertinencia (pertinencia de la pregunta para el logro del objetivo de la investigación).7 Se empleó el coeficiente V de Aiken y su intervalo de confianza (IC) del 95 % para evaluar el grado de acuerdo entre los expertos acerca de los aspectos evaluados. Las preguntas con una V de Aiken menor que 0,708 se analizaron y se relaboraron según las recomendaciones de los expertos.
El cuestionario validado fue aplicado a los médicos del hospital una vez que dieron su consentimiento para participar en el estudio.
Los cuestionarios recogidos se revisaron manualmente, y todos los datos se comprobaron por dos miembros del grupo coordinador y se introdujeron en una base de datos. Para explorar el conocimiento (parte II), los médicos se evaluaron mediante 20 preguntas, y cada respuesta correcta recibió una puntuación de 1, mientras que la incorrecta obtuvo 0. Las puntuaciones totales se clasificaron en tres niveles: (1) nivel alto: 17-20 respuestas correctas; (2) nivel medio: 13-16 respuestas correctas; (3) nivel bajo: ≤ 12 respuestas correctas. Cuando no se contestó la pregunta, se consideró la respuesta como incorrecta.
Con respecto a la experiencia en el manejo clínico y las necesidades de aprendizaje (parte III y IV) no se les asignó puntuación ordinal a las respuestas: solamente se cuantificó la frecuencia absoluta.
Los datos recogidos se guardaron en una base de datos en fichero de Excel 2016 y se procesaron estadísticamente en el programa IBM SPSS Statistics 22.0. Los datos se describieron utilizando media ± DE (para las variables cuantitativas) y frecuencias absolutas y relativas (variable cualitativa).
Se exploró los factores asociados al nivel de conocimiento a través de una regresión logística ordinal.9 Las variables incluidas en el análisis como factores fueron “tipo de servicio”, “cargo ocupacional” y “experiencia en el manejo de ERC-PC”. Los factores asociados al nivel de conocimientos con un valor de p ≤ 0,10 en el análisis univariado se incluyeron en un modelo multivariado; el valor de p ≤ 0,05 se consideró estadísticamente significativo.
La investigación cumplió con los principios de la ética biomédica y fue aprobada por el Consejo Científico y el Comité de Ética del IPK. Los propósitos y procedimientos de la investigación se sometieron a la consideración de la dirección del hospital sitio de estudio, y se les aseguró el anonimato. Se solicitó consentimiento informado a todos los participantes y se les garantizó la posibilidad de retirarse del estudio cuando así lo deseasen sin perjuicio para ellos, así como el anonimato y la confidencialidad de la información, incluyendo el nombre del hospital objeto de estudio.
Resultados
Características sociodemográficas de la población
Un total de 70 médicos participaron en esta encuesta, 52,9 % de los cuales eran médicos asistentes y 47,1 % residentes. La distribución de la edad estuvo en un rango entre 29-72 años, media de 36,3 ± 10,1. Según la distribución de servicios hospitalarios, el 20 % de los médicos provenía de cuidados críticos, seguidos de medicina interna (17,1 %), trasplante (15,7 %), cirugía general (12,9 %), nefrología (12,9 %), hematología (11,4 %) y urología/litotricia (10,0 %) (Tabla 1).
Evaluación de los conocimientos sobre Enterobacterales resistentes a carbapenémicos productores de carbapenemasas
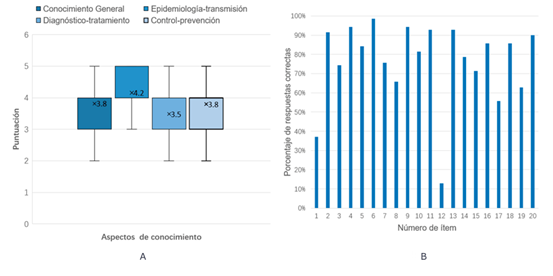
Los médicos obtuvieron calificaciones en el rango de 12-18 puntos. En la tabla 1 se muestra la distribución de las puntuaciones de conocimientos. La mayoría de los médicos (68,6 %; 48/70) estaba en un nivel medio de conocimiento (puntuación 13-16). El 24,3 % (17/70) presentaba un nivel de conocimiento relativamente alto (puntuación ≥ 17). Los médicos asistentes tuvieron un nivel de conocimiento medio-alto para ERC, que no se diferencia estadísticamente de los médicos residentes (modelo multivariado, p = 0,077). Además, se observó que el 58,6 % (41/77) de ellos tenía experiencia en el manejo clínico de infecciones por ERC-PC, y también poseían un mejor conocimiento de las ERC-PC comparado con los médicos sin experiencia (modelo multivariado p= 0,039).
En la distribución de puntuaciones por aspectos de conocimiento (Fig. 1A) se observa que los médicos presentaron los mejores conocimientos en el ámbito de epidemiología-transmisión (el rango intercuartílico y la media de puntuación fueron más altas). Sin embargo, en el aspecto de diagnóstico-tratamiento, estos valores fueron más bajos. Además, los ítems 1, 12 y 17 fueron las preguntas erróneas de alta frecuencia, con una tasa de respuesta correcta menor que el 60 %.
Tabla 1 Factores asociados al nivel de conocimiento de Enterobacterales resistentes a carbapenémicos productores de carbapenemasas (enero-febrero de 2022)
| Variables | Nivel de conocimiento | Univariado | Multivariado | ||
|---|---|---|---|---|---|
|
Alto (n = 17) No. (%) |
Medio (n = 48) No. (%) |
Bajo (n = 5) No. (%) |
|||
| Cargo ocupacional | |||||
| Médico residente | 5 (29,4) | 23 (47,9) | 5 (100) | 0,017 | 0,077 |
| Médico asistente | 12 (70,6) | 25 (52,1) | 0 (0) | ||
| Servicios | |||||
| Cuidados críticos | 5 (29,4) | 9 (18,8) | 0 (0) | 0,872 | |
| Urología/litotricia | 1 (5,9) | 5 (10,4) | 1 (20,0) | 0,377 | |
| Cirugía general | 2 (11,8) | 7 (14,6) | 1 (20,0) | 0,289 | |
| Hematología | 0 (0) | 5 (10,4) | 2 (40,0) | 0,611 | |
| Medicina interna | 2 (11,8) | 9 (18,8) | 1 (20,0) | 0,119 | |
| Nefrología | 3 (17,6) | 6 (12,5) | 0 (0) | 0,297 | |
| Trasplante | 4 (23,5) | 7 (14,6) | 0 (0) | ||
| Experiencia de manejo de ERC-PC | |||||
| Sí | 14 (82,4) | 26 (54,2) | 1 (20,0) | 0,01 | 0,039 |
| No | 3 (17,6) | 22 (45,8) | 4 (80,0) | ||
ERC-PC: Enterobacterales resistentes a carbapenémicos productores de carbapenemasas.
Prácticas clínicas de infecciones
En la figura 2 se muestra la distribución en la práctica médica en el tratamiento contra los ERC. El 97,1 % de los médicos no conocía ninguna característica epidemiológica de ERC-PC (tasa de infección por ERC-PC, perfil de susceptibilidad antimicrobiana y tipo de carbapenemasas predominante) en el hospital (Fig. 2 A). En cambio, el tratamiento combinado contra ERC-PC fue aprobado por la mayoría de los médicos (94,3 %); el régimen de carbapenem (concentración inhibitoria mínima ≤ 8 mg/L) más otro antibiótico activo y el régimen de combinación de dos antibioticos activos (no carbapenem) fueron más reconocidos, aunque el 90 % de ellos no conocía ninguno de los antibiótico nuevos para tratar ERC-PC (Fig. 2 B y C).
En el aspecto de prevención y control, las medidas más aceptadas para la prevención y control de ERC-PC fue la higiene de las manos (92,9 %), seguida por la vigilancia activa (74,3 %), limpieza ambiental (68,6 %), precaución de contacto (52,9 %) y descontaminación digestiva selectiva (14,3 %) (Fig. 3 A). Asimismo, el 71,4 % de los médicos consideró que contar con un protocolo de prevención y control de ERC-PC era imprescindible (Fig. 3 B).
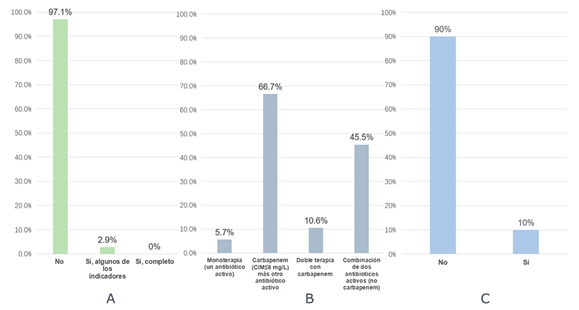
Fig. 2 Representación de la práctica médica de los médicos encuestados relacionada con el tratamiento de las infecciones por Enterobacterales resistentes a carbapenémicos productores de carbapenemasas. A. Conocimiento sobre las características epidemiológicas en el hospital. B. Regímenes de antibióticos que usan. C. Conocimientos sobre los nuevos fármacos antimicrobianos aprobados.
Necesidades de aprendizaje de los médicos sobre Enterobacterales resistentes a carbapenémicos productores de carbapenemasas
La figura 4 muestra las necesidades de los médicos en relación con ERC-PC. El 78,6 % de los médicos tuvo la necesidad de conocimientos de microbiología y diagnóstico-tratamiento. También hubo un 50 % de médicos que quiso mejorar el conocimiento de epidemiología acerca de ERC-PC. En las vías de adquisición de conocimientos, la mayoría (82,9 %) seleccionó el autodidacta, seguido de cursos, maestrías y diplomados.
Discusión
La resistencia a los carbapenémicos entre Enterobacterales es un fenómeno emergente de gran importancia clínica y de salud pública, que se favorece por el uso inadecuado de los antimicrobianos en medicina, la falta de medidas de prevención y control de las infecciones asociadas a la asistencia sanitaria, y el retraso en el diagnóstico microbiológico, entre otros.10 El manejo terapéutico preciso y oportuno es crucial, en tanto la demora cuatriplica la mortalidad de una infección grave por Enterobacterales.11 Por tanto, el conocimiento adecuado, ya sea teórico o empírico, de los médicos de asistencia sobre el abordaje multidisciplinario de las infecciones por ERC-PC impondrían un freno al desarrollo y diseminación de bacterias multirresistentes.
El presente estudio es el primer reporte en la literatura sobre conocimientos y prácticas de ERC-PC en médicos asistenciales cubanos; los hallazgos son una referencia teórico-práctica para el fortalecimiento de las políticas nacionales destinadas al control de esta emergencia, para la cual son escasas las opciones terapéuticas en países de medianos y bajos ingresos por el costo elevado de los antimicrobianos de última generación.
Se observó que la mayoría de los médicos alcazó un nivel medio de conocimiento sobre ERC-PC y tuvieron algunas experiencias prácticas en el manejo de casos. Asimismo, se detectaron brechas de conocimientos que si fueran atendidas mejorarían la práctica clínica.
Según las puntuaciones de los diferentes aspectos del conocimiento, se determinó que la preparación sobre el tema no es sistemática, además, las frecuencias elevadas de errores muestran que los conocimientos sobre aspectos claves como la identificación de ERC-PC, la distinción entre la colonización y la infección de ERC-PC, y la prevención y el control de ERC-PC deben ser fortalecidos. Para poder identificar los ERC-PC, primero se debe precisar su definición.
En la guía para el control de ERC (CDC, 2015),12 se indica que Enterobacterales cumple una de las tres condiciones siguientes: a) resistencia a cualquier carbapenem (imipenem, meropenem, doripenem); b) producción de carbapenemasas; c) si es resistencia intrínseca al imipenem (por ejemplo, Morganella morganii, Proteus sp., Providencia sp.), también deben ser resistentes a otros carbapenémicos (por ejemplo, meropenem, ertapenem, doripenem).
En relación con la distinción de la infección y la colonización es un punto clave y difícil en la práctica clínica, pues estas pueden ocurrir tanto en pacientes asintomáticos como en pacientes infectados por otro patógeno. Actualmente, debido a la controversia sobre la terapia de descolonización en pacientes colonizados por ERC, sobre este particular solo se realizan intervenciones de prevención y control. Un metaanálisis realizado en 201613 mostró que la terapia de descolonización puede reducir la colonización durante el tratamiento; pero sus efectos a largo plazo no son significativos; asimismo, existe el riesgo de inducir una resistencia bacteriana.14 Por lo tanto, la administración de antibióticos sin un diagnóstico bien definido y sin un respaldo microbiológico no solo conduce al fallo terapéutico, sino también al abuso de los antibióticos, lo que puede dar lugar a más bacterias resistentes. De igual manera, el manejo incorrecto de la prevención y el control es una causa importante de diseminación bacteriana resistente. Por ello es esencial que los médicos aumenten sistemáticamente los conocimientos relacionados con ERC-PC.
La información acerca de las experiencias prácticas en el manejo clínico de ERC-PC arrojó brechas en el tratamiento que deben mejorarse. En primer lugar, más del 90 % de los médicos ignoran la importancia de la epidemiología de ERC-PC en su hospital, lo que podría influir en la eficacia del tratamiento empírico utilizado, así como en el control de la infección. Los expertos recomiendan que la selección de la antibioterapia empírica inicial debe basarse en el tipo predominante de patógenos y el patrón local de susceptibilidad, evitando los antimicrobianos que presenten resistencia ≥ 10-15 %. Por eso es necesario que los médicos prescriptores conozcan las sensibilidades de los diferentes antibióticos y otras características epidemiológicas básicas de patógenos en su hospital.15
En segundo lugar, todavía un bajo porciento de médicos (5,7 %) reportó el empleo de monoterapia para ERC-PC. Sin embargo, la gran mayoría de los estudios y diferentes consensos de los expertos recomiendan la terapia combinada para los pacientes con infección por ERC-PC.16,17 Un estudio de metaanálisis del 2018 que evaluó el efecto de los tratamientos sobre los resultados de la mortalidad en pacientes con infecciones graves por ERC-PC reveló que la monoterapia condujo a un mayor riesgo de mortalidad; en cambio, los pacientes que recibían solo un antimicrobiano tenían el doble de probabilidades de mortalidad en comparación con los tratados con múltiples antibióticos activos.18
En tercer lugar, se encontró que la gran mayoría de los médicos no conocía los antibióticos de última generación aprobados para tratar ERC-PC, lo que indica escasa actualización al respecto. Por último, este estudio también comparó las prácticas de prevención y control de la infección para los médicos, y, a excepción de la higiene de las manos, otras medidas como la desinfección ambiental, la precaución de contacto y la vigilancia activa no fueron bien aceptadas (50-75 %), las cuales se consideran fundamentales para la prevención y el control de ERC.19
La OMS recomienda realizar el cribado activo lo antes posible a partir de un ingreso hospitalario o de una exposición de riesgo,20 medida que no se ha implementado en los hospitales de Cuba. Por lo tanto, es imprescintible actualizar el protocolo nacional para prevención y control de los ERC-PC que guia a los médicos en la práctica de prevención y control. Además, el presente estudio reveló, mediante el análisis multivariado de los factores asociados al nivel de conocimientos, si tener la experiencia de manejo de ERC-PC es un factor independiente. Por ello, los médicos necesitan más oportunidades de intercambio académico y entrenamiento práctico.
Las brechas de conocimientos y la variabilidad de las opiniones de los médicos asistenciales evidenciados en este estudio demandan el desarrollo de un plan de capacitación sistemática u otras intervenciones específicas de actualización en aspectos epidemiológicos, microbiológicos, de diagnóstico y tratamiento de ERC-PC. Aunque la mayoría de los médicos desean adquirir conocimientos de manera autodidacta, esta vía podría dar lugar a conocimientos fragmentados y a un gran desequilibrio cognitivo.
El presente estudio tiene algunas limitaciones. En primer lugar, el número relativamente pequeño de encuestados al tratarse de un estudio unicéntrico podría afectar los resultados. Sin embargo, la selección del hospital y los servicios de procedencia de los médicos participantes fue adecuada, ya que representa uno de los hospitales de mayor prevalencia de ERC-PC, de acuerdo con los datos aportados por el LNR-IAAS que desarrolla la vigilancia nacional de carbapenemasas en Cuba. En segundo lugar, los factores asociados al nivel de conocimientos se analizaron mediante un estudio transversal analítico, y en ese caso el nivel de evidencia de los resultados es inferior al del estudio de análisis observacional. En tercer lugar, aunque el cuestionario no se diseñó para una escala Likert de 5 puntos, se hicieron adaptaciones para componentes específicos exclusivos de los ERC-PC y el cuestionario se sometió a un riguroso proceso de diseño y validación.
El incremento de las infecciones por ERC-PC en el contexto de la pandemia impuso un reto natural a la capacidad de tratamiento y manejo de este tipo de casos para las instituciones asistenciales de Cuba y el resto del mundo. Los hallazgos del estudio facilitarán el desarrollo de un plan de formación continua en la temática para mejorar el desempeño de los profesionales de la salud en el control de las infecciones hospitalarias por patógenos productores de carbapenemasas y en el uso optimizado de los antibióticos, mientras brinda evidencia y oportunidad para fortalecer las normas, procedimientos y políticas terapéuticas. Esto constituye una de las tareas prioritarias desde el Ministerio de Salud Pública en la lucha contra la resistencia antimicrobiana.