Introducción
La pandemia de la COVID-19 es uno de los eventos más significativo que ha enfrentado la humanidad en el siglo xxi y es en la actualidad uno de los mayores desafíos de la salud pública. Si bien los efectos de la pandemia de la COVID-19 se experimentan a nivel mundial, muchas decisiones clave de políticas de salud diseñadas para reducir las transmisiones se determinan a nivel nacional y regional.1
La COVID-19 tiene múltiples características que difieren de otras enfermedades infecciosas, como pueden ser una alta infectividad durante la incubación y retraso de tiempo entre la dinámica real, el número observado de casos confirmados y los efectos de intervenciones.2 A pesar de que el virus está causando una enfermedad leve en muchos pacientes, el curso de la enfermedad puede ser grave, lo que lleva a la hospitalización e incluso a la muerte en ancianos o personas con afecciones comórbidas.3
La pandemia ha generado mucha preocupación entre los ciudadanos y los medios de comunicación con respecto a los números reales y oficiales proporcionados por distintos gobiernos. Para aclarar las tasas de letalidad reales y oficiales en comparación con las de otros países, así como el alcance real de la población analizada, es importante diferenciar: tasa de letalidad y tasa real de letalidad (o tasa de letalidad por infección). La tasa de letalidad es la relación entre el número de muertes y el número total de pruebas positivas, mientras que la tasa de letalidad por infección es la razón entre el número de muertes y la población infectada total. Sin embargo, debido a que toda la población infectada (sintomática y asintomática) no puede analizarse con suficiente velocidad, es necesario confiar en las tasas de letalidad para las medidas epidemiológicas y la planificación de políticas.4,5
La tasa de letalidad por la enfermedad COVID-19 es controvertida y está afectando en gran medida la discusión sobre el impacto de las medidas de contención que están agotando los aspectos socioeconómicos.4 Las estimaciones varían en las diferentes poblaciones y etapas del brote y van del 0,55 % en Islandia al 31,4 % en la región noroeste de Italia. A nivel global, es de 4,38 % (13 julio 2020). En general, la tasa de letalidad por COVID-19 puede variar mucho en diferentes países o, incluso, en diferentes regiones del mismo país.3,6,7
El 16 de junio de 2020, la tasa de letalidad en Chile era cercana al 1,83 %, pero este valor fue cuestionado por la sociedad civil, lo que llevó a la autoridad sanitaria a cambiar la metodología de reporte de las personas fallecidas. El 26 de junio, del propio año, el valor de la tasa reportado era de 3,09 %, lo que significaba un aumento del 68,85 % en solo 10 días.8
El objetivo del presente estudio es analizar la tasa de letalidad por COVID-19 y su relación con recursos hospitalarios críticos, en el contexto de la pandemia de la COVID-19.
Métodos
Se analizó la tasa de letalidad por la pandemia de la COVID-19 en Chile, sobre la base de datos oficiales. Este análisis consideró la subestimación del número de casos para obtener una estimación más real del alcance de la infección, de los indicadores de recursos hospitalarios importantes (críticos) en transición pandémica como la disponibilidad de camas hospitalarias básica, media, unidad tratamiento intensivo (UTI), unidad de cuidado intensivo (UCI) y ventiladores mecánicos; que podrían elevar la tasa de letalidad posterior al estudio.
Se realizaron predicciones epidemiológicas sobre la evolución en el tiempo del número de fallecidos en Chile. La predicción de la fecha de desaceleración de casos activos se realizó a partir de tasas de letalidad internacionales y el recuento de muertes para predecir el número real de personas infectadas y el intervalo de tiempo en que los casos activos por la COVID-19 en Chile comenzarían a desacelerar. Los datos fueron recogidos desde la base de datos COVID-19 del Ministerio de Ciencia, Tecnología, Conocimiento e Innovación de Chile entre el 3 de marzo y 25 de junio de 2020. Los datos son de carácter público.9
Los datos de la variable muertes acumuladas fueron analizados mediante tendencia exponencial doblemente suavizada. En esta técnica se empleó con suavización ARIMA (por sus siglas en inglés autoregressive integrated moving average), con “α” como constante de suavización y eje “Y” como tendencia, y se utilizaron los indicadores de error porcentual absoluto medio (MAPE), la desviación media absoluta (MAD) y la desviación cuadrática media (MSD).
La hospitalización básica se analizó mediante la curva de tendencia S y se estimó la intercepción y la asíntota. También se evaluaron los mismos errores realizados en la variable muertes acumuladas. Las variables pacientes críticos, hospitalización básica, hospitalización media, hospitalización UTI, hospitalización UCI, ventiladores mecánicos totales (VM Total) y ventiladores mecánicos ocupados (VM Ocupados) fueron analizados mediante técnicas de regresión ajustadas con el objetivo de analizar su comportamiento. En estas últimas variables fueron estimadas la ecuación de regresión, la desviación estándar de la variable respuesta y en la variable explicativa x (Sy.x), el coeficiente de determinación (R2) en todas las variables antes señaladas.
Además, los datos de las variables VM Total y VM Ocupados se unieron para su representación en un gráfico de dispersión. La distribución de ambas variables se comparó mediante medidas de ajuste: R2, error cuadrático medio (RMSE), MAPE y estadígrafo Liung-Box. El nivel de significación empleado fue de α ≤ 0,05.
Resultados
La distribución de los datos de las muertes acumuladas asociadas a la COVID-19 en Chile resultaron en una curva de crecimiento exponencial doble. Los valores de los errores MAPE, MAD y MSD fueron satisfactorios y mostraron un ajuste aceptable. La curva pronosticó que las muertes seguirían aumentando. En la figura 1 se muestra los resultados de la estimación de la curva de tendencia en la variable hospitalización básica, la cual se corresponde con una curva de crecimiento S. Los parámetros de esta curva y los valores de MAPE, MAD y MSD fueron satisfactorios y muestran un ajuste aceptable.
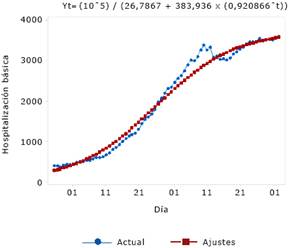 Fuente: Ministerio de Ciencia, Tecnología, Conocimiento e Innovación de Chile
Fuente: Ministerio de Ciencia, Tecnología, Conocimiento e Innovación de ChileFig. 1 Resultados de la tendencia de las hospitalizaciones básicas durante la pandemia de la COVID-19 en Chile, año 2020 (modelo de tendencia de curva S).
En las figuras 2, 3 y 4 se muestran los resultados del comportamiento hospitalización media, UTI y UCI, respectivamente. Todas ellas, al igual que la curva de pacientes críticos (pacientes críticos = 55,89 - 2,693 Día + 0,1133 Díaˆ2 - 0,000375 Díaˆ3) tienden a ecuaciones de regresiones cúbicas y con valores muy altos de R2, lo cual demuestra que están bien ajustadas y con desviaciones estándar relativamente bajas y representan satisfactoriamente el comportamiento de estas variables.
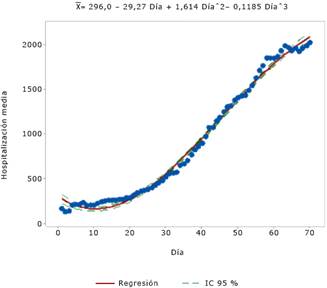 Fuente: Ministerio de Ciencia, Tecnología, Conocimiento e Innovación de Chile.
Fuente: Ministerio de Ciencia, Tecnología, Conocimiento e Innovación de Chile.Fig. 2 Resultados de la tendencia de la variable hospitalización media durante la pandemia de la COVID-19 en Chile, año 2020 (gráfica de línea ajustada).
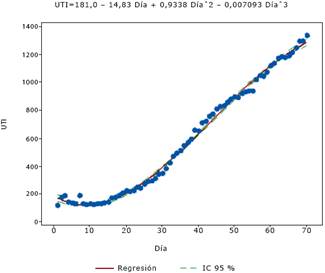 Fuente: Ministerio de Ciencia, Tecnología, Conocimiento e Innovación de Chile.
Fuente: Ministerio de Ciencia, Tecnología, Conocimiento e Innovación de Chile.Fig. 3 Resultados de la tendencia de la variable UTI durante la pandemia de la COVID-19 en Chile, año 2020.
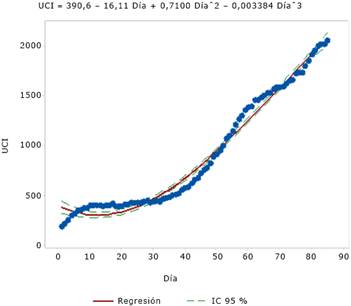 Fuente: Ministerio de Ciencia, Tecnología, Conocimiento e Innovación de Chile.
Fuente: Ministerio de Ciencia, Tecnología, Conocimiento e Innovación de Chile.Fig. 4 Resultados de la tendencia de la variable UCI durante la pandemia de la COVID-19 en Chile, año 2020.
En los datos de las variables VM Total y VM Ocupados se observó un comportamiento con tendencia al paralelismo. La forma de cada una de estas curvas es cúbica y sus ecuaciones son: VM Total = 1674 - 18,32 Día + 1,255 Díaˆ2 - 0,01016 Díaˆ3 y VM Ocupados = 1159-33,38 Día + 1,939 Díaˆ2 - 0,01633 Díaˆ3. En la tabla se presentan los resultados de la comparación de las dos curvas mediante los valores de R2, RMSE, MAPE. Todos estos estadígrafos son semejantes entre ambas curvas. Adicionalmente, el estadígrafo Liung-Box observado en las dos distribuciones no fueron significativos para ellas (p > 0,05), lo cual muestra que las distribuciones se ajustan a una curva cúbica.
Tabla Resultados de la comparación de VM Ocupada y VM Total en Chile
|
|
MAPE+ |
|
||||
|---|---|---|---|---|---|---|
| VM Ocupada | 0,992 | 24,54 | 1,096 | 18,597 | 17 | 0,352 |
| VM Total | 0,988 | 39,605 | 1,235 | 24,223 | 18 | 0,148 |
*RMSE: Raíz del error cuadrático medio. +MAPE: Error porcentual absoluto medio. gl**: grados de libertad. p++: probabilidad de cometer el error de tipo.
Discusión
Una de las tareas de la epidemiología es intentar la predicción de la evolución de las enfermedades infecciosas a través de modelos matemáticos. El modelo presentado proporciona una base para obtener un mecanismo de comprensión, bajo el tipo de circunstancias, restricciones y condiciones poblacionales actuales. Mediante el análisis de las dinámicas epidemiológicas de una enfermedad infecciosa emergente se obtiene la clave para el control exitoso de los brotes, a través de estrategias de mitigación e intervención lo cual refleja su utilidad y uso a nivel regional, nacional e internacional.10,11,12
El presente análisis muestra claramente que la tasa de letalidad por COVID-19 en Chile es ciertamente concordante con el escenario mundial actual.13) Es esperable que el número de fallecidos aumente sostenidamente. Se derivan estimaciones de la tasa de letalidad por la pandemia de la COVID-19 en curso en Chile, que depende, en gran parte, de las medidas sanitarias. Es factible que la tasa real de letalidad sea inferior al 2 %, dada la subestimación del número real de casos de infección (es decir, casos detectados y no detectados) que son fácilmente ignorados por el pequeño número de pruebas, o bien mueren de una causa no atribuida a la COVID-19 en la que no se realizó prueba diagnóstica, lo que resulta en un sesgo de verificación.6,7
La valoración de lo ocurrido con las tasas de letalidad se realizó al momento de la desaceleración de casos activos en los siguientes países: Nueva Zelanda (0,31 %), Islandia (0,38 %), Corea del Sur (0,84 %), Australia (0,97 %), Austria (1,6 %) y Alemania (1,61 %). En estos países el sistema de salud nunca colapsó y tuvieron buen rendimiento en las medidas sanitarias aplicadas. De esta manera, se obtiene un número real de infecciones en Chile (a partir del 26 de junio de 2020) que oscila entre, aproximadamente, 0,30 millones y 1,58 millones de personas infectadas. También es posible estimar la desaceleración de casos activos en Chile, si se considera el quiebre de esta misma curva en los países mencionados; esto debía ocurrir cuando Chile alcanzara los 7948 casos activos.14,15,16,17,18,19,20
El número de pacientes críticos y su velocidad de crecimiento pueden provocar directamente el aumento en el número de muertes e inflar la cifra actual de letalidad, teniendo en cuenta, además, que la mayoría de los pacientes que están en los niveles de atención más complejos provienen de barrios marginales con malas prácticas de distanciamiento social.3 Es imprescindible complejizar las unidades de hospitalización básica para hacer frente al posible colapso de las hospitalizaciones medias, UTI y UCI. El número total de ventiladores mecánicos debe seguir creciendo. Esta estimación indica que no ocurrirá colapso por déficit de ventiladores mecánicos de mantenerse todas las variables intervinientes en esta consonancia.
El objetivo sanitario que debe perseguir Chile no es la disminución de la tasa de letalidad por COVID-19, pues esta última puede quedar detenida si la incidencia se vuelve nula. En ese sentido, el objetivo real que debe buscar Chile, y otros países, es disminuir el número de casos activos, pues esto también implica afectar la incidencia por la disponibilidad de contagios. La pandemia de la COVID-19 puso de manifiesto las antiguas deficiencias y brechas del sistema de salud pública, debido al desequilibrio fundamental entre los intereses públicos y privados. La escasa seguridad laboral y la considerable economía informal situada en un sistema político de mercado libre definen un sistema de salud obsoleto y, en última instancia, costoso.21
La Organización Mundial de la Salud (OMS) ha indicado que la relajación de las restricciones no supone el fin de la epidemia en ningún país. Hay segundas olas proyectadas y un tiempo considerable hasta el desarrollo de cualquier vacuna efectiva, generación de inmunidad colectiva y resolución final de la pandemia. Es necesario prepararse para futuros brotes, especialmente fortaleciendo los servicios de atención primaria.22,23
Los servicios de la atención primaria en salud (APS) conforman la puerta de entrada a los sistemas de salud, por ello, deben estar vinculados en la planificación de conductas para fortalecer sus fases de prevención, preparación, respuesta y recuperación.22,23,24 Ante el diagnóstico de un posible caso de COVID-19 debe asumirse que puede haber en el entorno del paciente otros infectados. En consecuencia, se deben aislar los casos e impulsar urgentemente la realización de estudios de contacto (EECC) en coordinación con los servicios de salud pública e indicar su aislamiento. El personal de enfermería puede cumplir un rol vital en este paso. El EECC debe complementarse con cribados poblacionales a poblaciones de riesgo.25
Las debilidades chilenas en esta pandemia fueron: débil fiscalización inicial, deficitaria trazabilidad, cuarentenas no-estrictas y pobre educación de la población, como determinante social. No obstante, la población del país carga intrínsecamente con un grado de indisciplina.13,26
Consideraciones finales
El modelo matemático empleado en el presente estudio es sensible a las intervenciones epidemiológicas que se vayan tomando, lo que puede hacer variar las predicciones. El estudio se realizó con la información contenida en bases de datos oficiales, por lo que puede existir sesgos propios de la confirmación e información de casos que no estén actualizados respecto a la ocurrencia de los hechos.
La curva que mejor explica el comportamiento de los fallecidos por COVID-19 en Chile es una ecuación de regresión cúbica. De este modelo se desprende que el número de fallecidos seguirá en aumento. Es necesario la gestión hospitalaria para complejizar las unidades de hospitalización básica, y seguir creciendo en términos de hospitalización media, UTI, UCI y número de ventiladores mecánicos.
Se sugiere que se mantengan rigurosas medidas de cuarentena y hacer preparativos a largo plazo para la contención de las futuras olas de incidencia de casos.














