Introducción
Las enfermedades cardiovasculares en la actualidad son la principal causa de muerte en los países industrializados 1 y se espera que también lo sean en los países en vías de desarrollo en el año 2020. Entre ellas la cardiopatía isquémica es la manifestación más prevalente, la cual se asocia a alta morbimortalidad. (2
En Cuba las enfermedades del corazón constituyen la principal causa de muerte en la población mayor de 60 años, desde hace más de cuatro décadas. 3) Según el anuario estadístico del MINSAP-2017, el 64,9 % de las muertes por enfermedades del corazón ocurre por enfermedades isquémicas, de ellas, el 45,3 % por infarto agudo de miocardio (IAM), de tal manera que, en el 2017 se produjeron 7.982 defunciones por esta causa para una tasa de 71 por 100000 habitantes. 4
En los pacientes con síndrome coronario agudo, dos terceras partes fallecen sin recibir atención hospitalaria (en lo esencial en las primeras dos horas) debida a la rápida instalación del cuadro. El resto (50 %) lo hace en las 24 horas siguientes a su ingreso hospitalario, debido a las complicaciones mecánicas del infarto. (5) La letalidad de la cardiopatía isquémica aguda es muy elevada, la muerte ocurre en la mayoría de los casos después del inicio de los síntomas, por lo que el tiempo entre este inicio y la atención médica calificada debe reducirse al mínimo posible. (6
Aunque la incidencia de complicaciones mecánicas en el infarto agudo de miocardio ha descendido después de la era de la intervención coronaria percutánea, la mortalidad es significativa. El espectro de complicaciones mecánicas posteriores al IAM, incluyen, la ruptura septal ventricular, la regurgitación mitral aguda y la ruptura de la pared libre del ventrículo izquierdo; la incidencia de esta última en la era pre intervencionista fue de alrededor de 6 % de todos los casos de infarto agudo de miocardio, en la actualidad con las técnicas de angioplastia es de menos del 1 %. 7
A pesar de su baja prevalencia, su pronóstico es ominoso, por lo que requiere una rápida detección para instaurar el tratamiento en tiempo y forma. (8 La mayoría de los pacientes con rotura cardíaca fallecen casi instantáneamente por taponamiento cardíaco agudo y disociación electromecánica irreversible. La forma de presentación en el 50 % de los casos es la muerte súbita; en el porcentaje restante, se manifiesta con signos de taponamiento cardíaco o shock cardiogénico que responde transitoriamente a las medidas de sostén hemodinámico. (9
Según Facenda Lorenzo M et al. (10 existen hasta seis tipos de rotura miocárdica (RM): rotura transmural de un segmento necrótico con espesor parietal conservado (tipo uno), rotura de un segmento necrótico remodelado (tipo dos), rotura transmural multicanalicular (tipo tres), rotura no transmural de un área necrótica sin adelgazamiento (tipo cuatro), rotura de la pared libre contenida por trombos y adherencias pericárdicas (tipo cinco), y hemorragia de un área necrótica sin adelgazamiento ni solución de continuidad objetivable (tipo seis). Aunque cada tipo supone un comportamiento fisiopatológico y manifestaciones clínicas diferentes, en general, los desgarros transmurales presentan hemorragia activa y taponamiento cardíaco agudo, las roturas multicanaliculares pueden tener una evolución crónica, originando pseseudoaneurismas.
Los elementos fisiopatogénicos de la rotura cardíaca varían según el momento en que ésta ocurra. En las roturas tempranas (< 24 horas), por lo habitual, no se hallan infiltración leucocitaria ni signos de expansión del área necrótica; por el contrario, existen evidencias de que la apoptosis de los cardiomiocitos sería el principal proceso involucrado en el debilitamiento y la efracción de la pared. Por otro lado, las roturas que ocurren luego de las primeras 24 horas del infarto están relacionadas con la expansión del área necrótica y son el resultado de un proceso de remodelación defectuosa. (7
En el estudio se caracterizaron los fallecidos por infarto agudo de miocardio con la rotura de pared de ventrículo izquierdo del Hospital Clínico Quirúrgico Docente Joaquín Albarrán, en el periodo 2010 al 2018.
Métodos
Se realizó un estudio retrospectivo, descriptivo y observacional, comprendido entre el periodo de 2010 al 2018, en el cual se extrajo, del sistema automatizado de registro y control de Anatomía Patológica (SARCAP) del Hospital Clínico Quirúrgico Docente Joaquín Albarrán de La Habana, los casos con diagnóstico de causa directa de muerte: taponamiento cardíaco por hemopericardio, rotura de miocardio e IAM. Los criterios tomados en cuenta para ser incluidos en el estudio fueron, pacientes con diagnóstico de rotura de miocardio entre el 1ro de enero de 2010 al 31 de diciembre de 2018. A su vez con los números de informe de autopsia, se procedió a la búsqueda de las historias clínicas correspondientes para la obtención las frecuencias de las variables objeto de estudio: edad, sexo, antecedentes patológicos, manifestaciones clínicas, hallazgos electrocardiográficos, diagnósticos y tratamientos aplicados. Para la confirmación del diagnóstico histológico se procedió a extraer de la histoteca las láminas correspondientes de cada caso. Con los datos obtenidos en el SARCAP se utilizó estadística descriptiva para la distribución de frecuencias y porcientos de frecuencias y porcentaje con los cuales se elaboraron tablas y gráficos.
Resultados
En el periodo estudiado se diagnosticaron en Anatomía Patológica un total de 877 IAM de los cuales, 16 de ellos (1,82 %) presentaron rotura de pared miocárdica, lo cual generó taponamiento cardíaco por hemopericardio, lo que produjo la muerte en todos los casos.
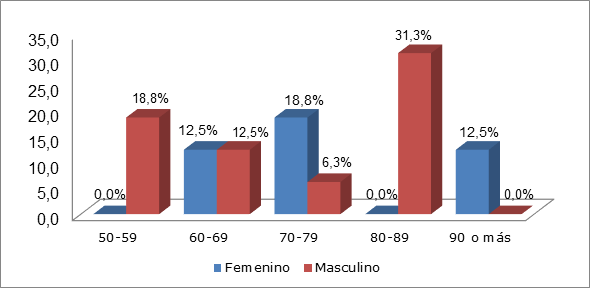
Los casos de IAM con rotura de pared se presentaron en un 68,8 % en el sexo masculino y 43,8 % en el sexo femenino, donde el grupo de edad más afectado el correspondiente a 80-89 años con el 31,3 % de los casos (Figura 1).
Se pudo observar que el 68,8 % presentaba como antecedente patológico personal (APP) el haber tenido infartos de miocardio previo, en cuyo caso solo un 6,3 % habían recibido terapia trombolítica. Además, el hábito de fumar fue común en 87,5 % de los casos y solo un 37,5 % presentaba hipertensión arterial (Tabla 1).
Tabla 1 Distribución según antecedentes patológicos personales
| Antecedentes patológicos personales | Total | % |
|---|---|---|
| Hipertensión arterial | 6 | 37,5 |
| Diabetes millitus-2 | 3 | 18,8 |
| Hábito de fumar | 14 | 87,5 |
| Alcohol | 2 | 12,5 |
| Infartos previos | 11 | 68,8 |
| Terapia trombolítica | 1 | 6,3 |
Fuente: SARCAP-2010-2018.
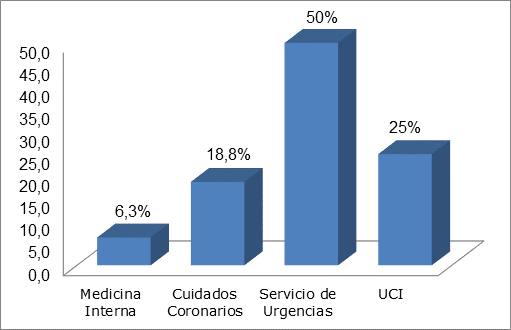
El servicio hospitalario donde se produjo el mayor número de muertes por taponamiento cardíaco fue el Servicio de Urgencias con 50 % de los casos, seguida por las unidades de cuidados intensivos (UCI) con 25 % (Figura 2).
El 62,5 % tuvo un periodo de ingreso menor a 24 horas y 25 % de uno a dos días (Tabla 2).
Tabla 2 Distribución según periodo de ingreso
| Periodo de ingreso | Total | % |
|---|---|---|
| menos de 24 horas | 10 | 62,5 |
| 1 a 2 días | 4 | 25 |
| 3 a 7 días | 1 | 6,3 |
| Más de 7 días | 1 | 6,3 |
| Total | 16 | 100 |
Fuente: SARCAP-2010-2018.
Solo en un 35,7 % se realizó el diagnóstico clínico correcto de IAM; sin embargo, la causa básica de muerte de aterosclerosis coronaria solo fue planteada en 14,3 % de los casos. En ninguno de los casos fue planteado el diagnóstico de rotura de miocardio o taponamiento cardíaco por hemopericardio.
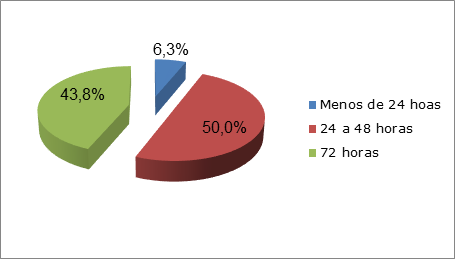
El estudio histológico para la determinación del tiempo de evolución transcurrido entre el evento isquémico y la rotura de la pared miocárdica permitió establecer que 50 % de los casos tenían un IAM de 24 a 48 horas de evolución y 43,8 % una evolución de 72 horas al momento de su muerte (Figura 3).
La región anatómica del corazón donde con mayor frecuencia se localizaron los IAM fue en la pared posterior (31,3 %), seguida con un 25 % por el llamado IAM submasivo y las localizaciones menos frecuentes fueron la pared lateral y anterolateral con 12,5 % cada una (Tabla 3).
Tabla 3 Distribución según localización anatómica
| Localización anatómica del IAM | Total | % |
|---|---|---|
| Pared anterior y tabique | 3 | 18,8 |
| Pared anterolateral hasta el apex | 2 | 12,5 |
| Pared lateral | 2 | 12,5 |
| Pared posterior | 5 | 31,3 |
| Submasivo | 4 | 25 |
| Total | 16 | 100 |
Fuente: SARCAP-2010-2018.
La localización de la rotura miocárdica se correspondió de forma relativa con la localización de la zona de infarto, de tal manera que la pared posterior se afectó en un 37,5 %; mientras la pared anterior y lateral lo hicieron en igual proporción (25 %) y el ápex presentó rotura en 12,5 % de los casos. El tabique interventricular se afectó en un solo caso, al igual que la rotura de los músculos papilares que coincidió con la rotura de la pared lateral (Figura 4).
 Fuente: SARCAP-2010-2018.
Fuente: SARCAP-2010-2018.Figura 4 Distribución según localización anatómica de la rotura de la pared miocárdica.
En el estudio anatomopatológico todos los casos presentaban aterosclerosis coronaria severa. De igual manera al estudio de la arteria aorta se halló que la totalidad de los casos presentaba lesiones ateroscleróticas de la aorta en grados variables, siendo las más prevalente con un 74,29 % la aterosclerosis severa.
Desde el punto de vista morfológico se pudo corroborar diferentes alteraciones crónicas propias del miocardio, tales como dilatación cardíaca global, la cual se presentó en 43,8 % de los casos e hipertrofia de ventrículo izquierdo, que se halló en 31,3 % de los fallecidos.
Discusión
La incidencia de la rotura de miocardio secundaria a IAM es del 5-10 % de los casos, con reducción a menos del 1 % en los últimos tiempos por las técnicas de angioplastia primaria. 5) En la serie de casos representaron un 1,82 % de todos los IAM.
Las referencias sobre el predominio del sexo en la RM, varían tanto en Cuba como en el mundo, de tal manera que Pérez Sánchez D et al. (11) en un estudio de 62 casos en el Hospital Universitario Arnaldo Milián Castro de Santa Clara, hallaron un predominio del sexo femenino (53,2 %); lo cual es similar al estudio de Qian G et al. (12) realizado en China en 2014, donde encontraron que las mujeres de mayor edad, con un largo lapso de tiempo transcurrido entre el inicio del dolor y la llegada al hospital, elevaron la incidencia de RM y mortalidad por IAM.
Sin embargo, en otro estudio un año antes, Qian G et al. 13) en el Hospital General de Beijing, con una muestra de 10 202 pacientes consecutivos con IAM, de los cuales 72 presentaron RM, encontraron mayor prevalencia en pacientes del sexo masculino, con edades superiores a 66 años. En la investigación el predominio del sexo con RM lo presentaron los hombres en 68,8 % de los casos, dicho predominio, se corresponde, además, con la mortalidad general (tasa bruta hombre: 5,6; mujer: 3,9) y con la mortalidad por enfermedades cardiovasculares (tasa bruta hombres: 256,6; mujeres: 226,8). (4
En cuanto a la edad Pérez S et al. (11) describieron una alta frecuencia en edades avanzadas (más de 75 años); lo cual es coincidente con los resultados obtenidos en el estudio, en donde los individuos más afectados estaban entre 80-89 años. En cuyo grupo de edad para el 2017 ocurrieron el mayor número de muertes con una tasa de 74,3 por 1 000 habitantes. (4
En un estudio de cohorte, en 35 años, que llevaron a cabo Honda S et al. 14) en 144 pacientes con RM, encontraron a la HTA en mujeres como el factor de riesgo predominante, seguido de la diabetes mellitus y las dislipidemias. Similares resultados se encontraron en el trabajo que se discute. Para Pérez S et al. (11) el hábito de fumar se presentó en 64,5 % y la hipertensión arterial en 61,3 %. Lo cual es inferior a lo hallado en esta investigación, en donde el hábito de fumar fue de 87,5 % y como otros antecedentes patológicos personales de gran importancia a señalar, lo fue, el IAM previo, el cual lo presentaban el 68,8 % de los casos.
No existen evidencias de que la hipertensión arterial crónica y la diabetes mellitus modifiquen la incidencia de rotura cardíaca, aunque el aumento de la tensión arterial durante el evento agudo es un factor predisponente importante. (7) Ciertamente en los casos estudiados no fue significativa la asociación entre hipertensión y diabetes mellitus con la rotura de miocardio por IAM, de tal manera que solo el 37,5 % presentaba hipertensión arterial y solo 18,8 % diabetes mellitus.
La RM representa cerca del 10 % de la mortalidad relacionada al IAM y ocurre con dos picos de incidencia: dentro de las primeras 24 horas y entre el tercero y el quinto día, en relación con la extensión del infarto. (8) Fernández M et al. (15) plantearon que la mayor frecuencia se presenta en los primeros dos días. Los hallazgos de esta investigación coinciden con el primer pico ya que el estudio histológico para la determinación del tiempo de evolución transcurrido entre el evento isquémico y la rotura de la pared miocárdica permitió establecer que 50 % de los casos tenía un IAM de 24 a 48 horas de evolución, lo cual se relacionan con el hecho de que fue en el Servicio Urgencias donde ocurrió el 50 % de las muertes.
En cuanto la afectación anatómica del corazón, se plantea que la cara anterior, cuya irrigación depende mayormente de la arteria descendente anterior, suele ser la más afectada en las enfermedades isquémicas del corazón. (16) En este trabajo la principal localización de IAM fue la pared posterior, la cual se presentó en 31,3 % de los casos.
Existen tres variantes de RM, dos con compromiso interno del miocardio (comunicación interventricular e insuficiencia mitral) y la restante, corresponde a la rotura de la pared libre del ventrículo izquierdo. (9) De manera virtual cualquier estructura cardíaca, pared auricular o ventricular, los músculos papilares de ambos ventrículos o el tabique interventricular pueden desgarrarse durante los primeros días después de un IAM. La localización más frecuente de la RM es la pared libre del ventrículo izquierdo, que puede ocurrir en hasta 4 a 6 % de los pacientes con IAM y es considerada como la segunda causa de muerte durante la hospitalización, después del shock cardiogénico. (17
En cuanto a la rotura de pared libre ventricular, su incidencia ha disminuido de forma significativa en los últimos años del 6 % en la era pre-intervencionista, hasta menos del 1 % con la aparición de la intervención coronaria percutánea primaria. (8
La ruptura del septum interventricular tiene una incidencia de 2 %, logrando disminuir hasta 0,2 % con el empleo de trombolíticos y angioplastia primaria. Su aparición oscila entre las primeras 24 horas y los tres y cinco días del inicio de los síntomas. Los factores asociados a su desarrollo son: localización anterior del infarto, hipertensión arterial sistémica, género femenino, edad avanzada, primer evento isquémico y déficit de αE-catenina. (5)
La ruptura de pared libre ventricular tiene una incidencia del 5-10 % de los casos, con reducción a menos del 1 % si se realiza la angioplastia primaria. El 50 % de los casos se manifiestan como muerte súbita extrahospitalaria. Se presenta en las primeras 24 horas, así como entre el tercero y quinto días postinfarto y se relaciona con la extensión del mismo. Las condiciones que producen su desarrollo son: adelgazamiento de la pared ventricular, ausencia de flujo sanguíneo terminal, extensión de la necrosis, flujo colateral reducido y efecto mecánico de la contracción contra un tejido inerte. (5
Son múltiples los estudios de Pérez Sánchez D et al., (11) Honda S et al. (14 y Lahoz Tornos Á et al. (18) que confirman que en un alto porcentaje la pared libre es la más afectada en los casos de rotura miocárdica, y en particular Lahoz Tornos Á et al. 18) observaron que la localización topográfica específica más frecuente es la cara lateral.
La rotura de la pared ventricular se asocia a enfermedad coronaria multivaso, como lo evidenció un estudio que evaluó las características de los pacientes con el primer episodio de IAM y embolia coronaria relacionada por medio de coronariografía y ecocardiografía transtorácica, al encontrase una que un 15 % tenían embolia coronaria multivaso, (19) tal comportamiento se observó en los casos de la investigación los cuales en un 100 % de presentaron lesiones aterosclerótica de intensidad severa en las arterias coronarias. La enfermedad coronaria aterosclerótica es uno de los principales problemas de salud en el mundo, donde el IAM una de sus manifestaciones más graves. (20
En el infarto agudo de miocardio, dos terceras partes de los casos fallecen antes de llegar al hospital, donde la muerte súbita es la principal forma de manifestación. (5) La presencia de los signos clásicos del taponamiento solo se encuentra en alrededor del 30 al 45 % de los pacientes. (9) Pérez Sánchez D et al. (11) identificaron al taponamiento cardíaco en el 80,7 % de los pacientes y el shock cardiogénico en 17,7 %. En este estudio la presentación de taponamiento cardíaco fue del 100 %.
Un hallazgo significativo fue que 31,3 % de los casos presentó hipertrofia de ventrículo izquierdo, la cual junto a la ausencia de circulación colateral es uno de los factores de riesgo más importante; 8) generada fisiopatológicamente por la hipertensión arterial, la cual en esta serie se presentó en 37,5 % de los individuos.
El diagnóstico clínico de rotura de la pared miocárdica y la eventual formación de hemopericardio se realiza al detectar un soplo de reciente aparición, intenso, pansistólico, más audible en el área esternal izquierda inferior, con presencia de frémito, y acompañado de un deterioro clínico importante, con disfunción frecuentemente biventricular. (21) A pesar de que está descrita la posibilidad de diagnóstico clínico, en ninguno de los casos analizados se realizó el diagnóstico de rotura de la pared miocárdica aún cuando en 35,7 % sí se realizó el diagnóstico de IAM.
Conclusiones
La rotura de la pared del miocardio es una complicación poco frecuente del infarto, pero catastrófica, con una mortalidad elevada; sin embargo, ésta puede reducirse si se sospecha el cuadro clínico y se realiza un diagnóstico precoz con instauración de medidas de apoyo para mantener la estabilidad hemodinámica