Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Endocrinología
versión On-line ISSN 1561-2953
Rev Cubana Endocrinol vol.24 no.2 Ciudad de la Habana mayo-ago. 2013
ARTÍCULO ORIGINAL
Relación de la resistencia a la insulina con el riesgo cardiovascular, según diferentes tablas y factores de riesgo cardiovascular en sujetos sobrepesos y obesos
Association of the insulin resistance with the cardiovascular risk in overweight and obese persons, according to several cardiovascular risk tables and risk factors
Dr. C. Eduardo Cabrera Rode,I Dra. Wenny Daniela Cálix Iglesias,I Dra. Beatriz Irene Stusser Iglesias,I Dra. Judith Parlá Sardiñas,I MSc. Aimee Álvarez Álvarez,I Dra. Raysa Olano Justiniani,I Lic. Janet Rodríguez Acosta,I Lic. Antonio Darwin Reyes Rodríguez,I Dra. Nurys Bárbara Armas RojasII
IInstituto Nacional de Endocrinología. La Habana, Cuba.
IIInstituto de Cardiología y Cirugía Cardiovascular. La Habana, Cuba.
RESUMEN
Objetivo: determinar cuál de las tablas de riesgo cardiovascular y factores de riesgo, está más relacionada con la resistencia a la insulina en los adultos sobrepesos y obesos.
Métodos: se estudiaron 350 pacientes sobrepesos u obesos de edades comprendidas entre los 19 y 70 años. Se les aplicó un cuestionario, que incluyó: edad, sexo, color de piel, hábitos tóxicos, práctica de actividad física y medicamentos utilizados. Las particularidades del examen físico realizado fueron: peso, talla, índice de masa corporal, tensión arterial, circunferencias de cintura y cadera e índice cintura-cadera. Los exámenes bioquímicos realizados fueron: glucosa, insulina, colesterol, triglicéridos y HDL-c en ayunas. La resistencia a la insulina fue evaluada mediante el índice de cálculo modelo homeostático de Mathews. Se utilizaron las tablas de Framingham, de la Organización Mundial de la Salud y las de Gaziano para medir el riesgo cardiovascular.
Resultados: al comparar la frecuencia de riesgo cardiovascular según las tablas utilizadas, se observó que el riesgo moderado y alto, según Gaziano, fue superior al encontrado por Framingham y la Organización Mundial de la Salud (20,6 % [72/350] vs. 2,9 % [10/350] y 3,7 % [13/350]). La frecuencia de resistencia a la insulina se distribuyó de manera similar para todas las tablas de riesgo cardiovascular. Cuando se analizó la relación entre la resistencia a la insulina y cada factor de riesgo cardiovascular, predominaron los triglicéridos elevados (68,7 %), seguido por el colesterol ³ 5,2 mmol/L (60,2 %), el índice de masa corporal ³ 30 (59,0 %) y la hipertensión (59,5 %). La sensibilidad de identificar resistencia a la insulina para cada tabla de riesgo cardiovascular, se comportó de manera uniforme en todas, sin embargo, las tablas según Gaziano, presentaron mayor especificidad (43,0 %). Con relación a la sensibilidad y especificidad de la resistencia a la insulina para cada factor de riesgo cardiovascular, el índice de masa corporal ³ 30 mostró una alta especificidad (74,5 %).
Conclusiones: se aconseja utilizar las tablas de Gaziano debido a que detectaron un mayor número de individuos con riesgo cardiovascular, además de mostrar mayor especificidad en identificar sujetos con resistencia a la insulina. La obesidad y la hipertrigliceridemia fueron los factores de riesgo cardiovascular que más se asociaron con la resistencia a la insulina, y deben ser tomados en cuenta para el inicio de intervenciones terapéuticas, con el fin de evitar la aparición de enfermedad cardiovascular.
Palabras clave: tablas de riesgo cardiovascular, factores de riesgo cardiovascular, resistencia a la insulina, obesidad, hipertrigliceridemia, hipertensión.
ABSTRACT
Objective: to determine the cardiovascular risk and risk factor table that is most associated with the insulin resistance in overweight and obese patients.
Methods: three hundred fifty overweight and obese patients, aged 19 to 70 years, were studied. They were questioned about age, sex, race, toxic habits, physical exercising and pharmaceutical consumption. The details of the physical exam included weight, size, body mass index, blood pressure, waist and hip circumference, waist-hip index. The biochemical exams were glucose, insulin, cholesterol, triglycerides and HDL-C on fasting. Mathews' homeostatic model estimation index served to evaluate the insulin resistance. The WHO table, the Framingham table and Gaziano table sere used to measure the cardiovascular risk.
Results: the comparison of the cardiovascular risk frequency according to the tables showed that the moderate and the high risks in Gaziano table were higher than those of the Framingham and of the World Health Organization (20.6 % [72/350] vs. 2.9 % [10/350] and 3.7 % [13/350]). The insulin resistance frequency was similar in all the cardiovascular risk tables. In the analysis of the relations between the insulin resistance and each cardiovascular risk factor, increased triglyceride indexes prevailed (68.7 %) followed by cholesterol index of ³ 5.2 mmol/L (60.2 %), body mass index of ³ 30 (59.0 %) and hypertension (59,5 %). The sensitivity of detection of insulin resistance observed in each cardiovascular risk table was similar; however, Gaziano tables showed higher specificity (43 %). As to the sensitivity and specificity of the insulin resistance for each cardiovascular risk factor, the body mass index of ³ 30 yielded the highest specificity (74.5 %).
Conclusions: it is advisable to use Gaziano tables because they detected a higher number of individuals with cardiovascular risks, in addition to their higher specificity to detect subjects with insulin resistance. Obesity and hypertriglyceridemia were the cardiovascular risk factors most associated to the insulin resistance, so they should be taken into account to start therapeutic intervention in order to prevent the onset of some cardiovascular diseases.
Key words: cardiovascular risk tables, cardiovascular risk factors, insulin resistance, obesity, hyprtriglyceridemia, hypertension.
INTRODUCCIÓN
La obesidad es una enfermedad crónica multifactorial de gran trascendencia, socio sanitaria y económica, que constituye un gran problema de salud pública.1 La obesidad, especialmente la abdominal o de distribución central, presume un aumento de morbilidad por su asociación con enfermedades que afectan a la mayoría de los sistemas del organismo (hipertensión [HTA], dislipidemia, diabetes mellitus tipo 2, enfermedad coronaria, infarto cerebral, entre otras).2 Se plantea que la relación obesidad central y enfermedad cardiovascular es compleja. La mayor morbilidad y mortalidad cardiovascular del obeso, está dada por la coexistencia de otros factores como: dislipidemia, hipertensión y resistencia a la insulina (RI), vinculados a un exceso de tejido adiposo, principalmente a la distribución abdominal de la grasa, claramente relacionada de manera independiente a través de un síndrome metabólico (SM) aterogénico.3,4
El SM es una entidad en la que se asocian varios factores, precursores de enfermedad cardiovascular (ECV) y diabetes mellitus tipo 2 (DM 2). Desde 1988 Reaven observó que algunos factores de riesgo aparecían comúnmente asociados, y entre ellos, la RI desempeñaba un importante papel en su fisiopatología.5 El riesgo de mortalidad por enfermedad cardiovascular está aumentado en la obesidad, y se relaciona el aumento de peso de forma lineal y directa con la enfermedad cardiaca.1 Se ha demostrado que, cuando la obesidad es grave, se relaciona con un acortamiento de la esperanza de vida.6 El riesgo de tener un evento coronario es tres veces superior con un índice de masa corporal (IMC) > 29 kg/m2.1 El aumento del gasto cardiaco asociado a la obesidad produce miocardiopatía y fallo cardiaco en ausencia de DM 2, HTA y aterosclerosis.1,2 Algunos estudios indican que los pacientes que presentan un mayor número de componentes del SM, tienen un pronóstico adverso.7,8
La enfermedad cardiovascular constituye un problema de salud pública de primer orden, pues en el mundo 16,7 millones de muertes se deben a ella.9 La prevalencia del SM ha aumentado drásticamente los últimos años por el aumento de la obesidad y los cambios en los hábitos dietéticos de la población. El SM es, probablemente, el resultado de la interacción entre los factores genéticos y medioambientales, como: los hábitos dietéticos y la actividad física.10 El hecho de que ocurre con mayor frecuencia en varios integrantes de una familia, sugiere fuertemente una carga genética.11 En individuos genéticamente predispuestos, la obesidad y el sedentarismo, conducen a la RI, estado que precede al desarrollo de DM 2 y ECV.12
Existe una amplia asociación de la obesidad con otros factores de riesgo cardiovascular (RCV). Esta justifica el 78 % de la HTA esencial en hombres y el 65 % en mujeres, asociación que varía con la edad, sexo y color de la piel, y es más fuerte en sujetos jóvenes menores de 40 años. Se plantea que un incremento de la circunferencia abdominal de 4,5 cm en hombres y 2,5 cm en mujeres, supone un aumento de la presión arterial sistólica en 1 mm de mercurio.1,13 La obesidad, se acompaña de un perfil lipídico aterogénico importante, dado por hipertrigliceridemia y disminución de la HDL-c; la RI se produce por un doble mecanismo: disminución del número de receptores para la insulina y defectos específicos post receptor.14
La detección y control de los factores RCV, tales como, la HTA, la DM, la obesidad, la dislipidemia y el tabaquismo, entre otros, sigue siendo la estrategia fundamental para prevenir la ECV.15 Uno de los mejores instrumentos para establecer prioridades en prevención primaria, es la estimación del riesgo de desarrollar una ECV en los próximos 5-10 años.16,17 Las tablas de riesgo permiten estimar el exceso de riesgo del individuo, respecto al promedio de la población a la que pertenece.18 La estimación, llevada a escala individual, sustenta la toma de decisiones y facilita la priorización de las actuaciones preventivas.19
Los estudios Framingham establecieron, desde 1948, el trascendental papel de los factores de riesgo en el desarrollo de la cardiopatía isquémica. En 2004 la investigación INTERHEART reportó los factores de riesgo modificables, relacionados con eventos cardiovasculares (tabaco, dislipidemia, DM, HTA y obesidad).20 Los hábitos de vida ejercen una fuerte influencia sobre los factores de RCV, por lo que se debe hacer énfasis en su modificación. La reducción calórica total y la práctica de actividad física de forma regular, constituyen la piedra angular en el control del peso corporal, donde incluso, el ejercicio físico sobre todo el aeróbico, tiene efectos beneficiosos sobre la grasa abdominal, inclusive antes de que el individuo pierda peso corporal. 21 Los individuos expuestos a RCV deben recibir asesoramiento profesional sobre los alimentos y opciones dietéticas que reducen el riesgo.22
El RCV es la probabilidad de presentar una enfermedad cardiovascular en un periodo determinado, generalmente de 5 o 10 años, basado en el número de factores de riesgo presentes en el mismo individuo (riesgo cualitativo), o teniendo en cuenta la magnitud de cada uno de ellos (riesgo cuantitativo).23 Las tablas de riesgo cardiovascular más utilizadas son las de Framingham,24 Sociedades Europeas,24,25 Sociedades Británicas,26 Nueva Zelanda,27 OMS,19,28 y recientemente, la de Gaziano.29
Las tablas de riesgo cardiovascular de Framingham están basadas en su estudio, en una población americana con una mayor prevalencia y riesgo de enfermedad cardiovascular que la nuestra, y aunque algunos estudios indican que la predicción de riesgo es aceptable,24 otros creen que sobrestima el riesgo en otras poblaciones, por lo que habría que tener cierta cautela en estos casos.24 Utiliza un método de puntuación sobre la base de las variables siguientes: edad, sexo, HDL-colesterol, colesterol total, presión arterial sistólica, tabaquismo (sí/no) y DM (sí/no); con ello, se puede calcular el riesgo coronario a los 10 años que incluye: angina estable, infarto de miocardio (IAM) y muerte coronaria.24,30
Las tablas de Gaziano no utilizan factores RCV de laboratorios, como los triglicéridos y colesterol. Utiliza las variables clínicas siguientes, para evaluar el riesgo de enfermedad cardiovascular: edad, sexo, IMC, presión arterial sistólica, DM (sí/no) y tabaquismo (sí/no). Sustituye el IMC por colesterol. Este procedimiento podría simplificar la evaluación del RCV, en situaciones en las que se dificulte o no estén disponibles las determinaciones de laboratorio.29
Es conocido que no todos los individuos sobrepesos u obesos están metabólicamente afectados, sin embargo la mayoría presentan RI.31,32 Numerosas evidencias admiten el razonamiento de que la RI/hiperinsulinemia compensadora, juega un papel importante en la patogénesis de la enfermedad coronaria en sujetos no diabéticos.33
En la actualidad no existe una tabla de riesgo cardiovascular como estándar de oro en adultos, por tal motivo se toma la RI como prueba de oro para poder identificar cuál de las tablas de riesgo cardiovascular, es capaz de identificar la mayor cantidad de sujetos con RI.
Al considerar, que actualmente en Cuba no se ha publicado ninguna investigación que permita pronosticar el RCV, con distintas tablas en pacientes sobrepesos y obesos, nos planteamos el problema siguiente en nuestra investigación: ¿cómo se relacionan las diferentes tablas de RCV en los pacientes sobrepesos y obesos con la RI? El propósito de este trabajo fue determinar cuál de las tablas de RCV y factores de riesgo está más relacionado con la RI en adultos sobrepesos y obesos.
MÉTODOS
Se realizó un estudio descriptivo de corte transversal, utilizando datos obtenidos a partir de una investigación previa realizada en nuestra institución,34 que incluyó a 350 adultos sobrepesos u obesos, comprendidos en edades entre los 19 y 70 años, con el fin de determinar la relación entre la RI con las tablas y factores de RCV en adultos sobrepesos y obesos. Se respetó la confidencialidad de los datos. El comité local de ética aprobó el protocolo de investigación.
A todos los sujetos se les encuestó buscando edad, sexo, color de la piel, hábitos tóxicos, práctica de actividad física y medicamentos empleados. A los sujetos se les determinó peso, talla, perímetro de cintura (PC) y de cadera. Se calculó el IMC (peso en kg/talla en m2). La medida del PC se tomó con una cinta métrica con el sujeto colocado de pie, en espiración, con el abdomen relajado, tomando como referencia el punto medio entre el borde inferior de la última costilla y la espina ilíaca anterosuperior de cada lado. En los casos de abdómenes péndulos la medición se realizó en el punto más prominente del abdomen. El perímetro de cadera se tomó en el paciente de pie, con la cinta métrica flexible totalmente horizontal rodeando la máxima protrusión de los glúteos a nivel del trocánter mayor del fémur a cada lado, que en general coincide con la sínfisis pubiana. Se calculó el índice cintura-cadera (ICC) según la fórmula ICC= PC/perímetro de cadera.
Se realizó la medición de la tensión arterial (TA) a cada sujeto con esfigmomanómetro con manguito acorde con el tamaño del brazo. El sujeto debió permanecer sentado en reposo durante los 10 minutos previos a la toma de TA. El proceder se realizó 3 veces en el brazo derecho del sujeto, con un intervalo de 5 minutos. Se utilizó el promedio de las 3 TA obtenidas
Tablas de riesgo de la OMS: es la probabilidad que tiene un individuo de contraer una ECV en los próximos 10 años, basado en el número de factores de riesgo presentes en el mismo individuo (riesgo cualitativo), o teniendo en cuenta la magnitud de cada uno de ellos (riesgo cuantitativo). Se emplearán los criterios de la OMS, 2007, para medir RCV, que incluyen: edad, sexo, colesterol total, TA sistólica, tabaquismo y presencia o no de DM. Se estratificará el RCV de acuerdo con la tabla de predicción del riesgo en América, subregión A (AMR A) de la Organización Mundial de la salud y Sociedad Internacional de Hipertensión (OMS/ISH), para los contextos en que se puede medir el colesterol sanguíneo.19,28
Tablas de riesgo de Framingham: las tablas de riesgo cardiovascular de Framingham utilizan un método de puntuación sobre la base de las variables siguientes: edad, sexo, HDL-colesterol, colesterol total, presión arterial sistólica, tabaquismo (sí/no) y diabetes (sí/no); con ello se puede calcular el riesgo coronario a los 10 años, que incluye: angina estable, IAM y muerte coronaria.24
Tablas de riesgo de Gaziano: las tablas de Gaziano no utilizan factores de riesgo cardiovascular de laboratorios, tales como, triglicéridos y colesterol. Utilizan los factores de riesgo siguientes para evaluar el riesgo de enfermedad cardiovascular: edad, sexo, presión arterial sistólica, tabaquismo y DM. Sustituye el IMC por colesterol.29
Se tomaron los datos de un registro de sujetos sobrepesos y obesos del Departamento de Inmunología, que fueron analizados antes de ser incluidos en una investigación previa llevada a cabo en nuestra institución (2009-2011).34 Los datos recogidos, procederes y determinaciones bioquímicas utilizadas en esta investigación fueron recogidos al inicio de la investigación previa,34 las cuales se describen a continuación.
Las determinaciones bioquímicas se realizaron a cada sujeto en el momento de obtención de la primera muestra de sangre (basal), luego de aproximadamente 8-12 horas de ayuno. Se midieron las concentraciones plasmáticas de glucosa, insulina y lípidos (colesterol, triglicéridos, HDL-c) en los sujetos sobrepesos y obesos. A todos se les determinó glucemia e insulinemia en 2 ocasiones separadas, basal y a los 5 minutos. En el caso del cálculo del índice de RI, se realizó por el modelo homeostático de Mathews (HOMA-IR), y se promediaron los 2 valores de glucemia e insulina basal y a los 5 minutos.
La concentración de glucosa en ayunas y perfil lipídico, incluyendo colesterol total, triglicéridos y HDL-c se midieron en un analizador automático por métodos enzimáticos. La concentración de insulina en muestra de sangre venosa (plasma) se determinó por un método inmunoradiométrico (IRMA). El índice de RI fue calculado por HOMA-IR (insulina en ayunas µU/mL x glucosa en ayunas mmol/L/22,5).35 La RI se definió según el valor del índice HOMA-IR. Se consideró RI todo valor de HOMA-IR iguales o superiores a 2,6.36
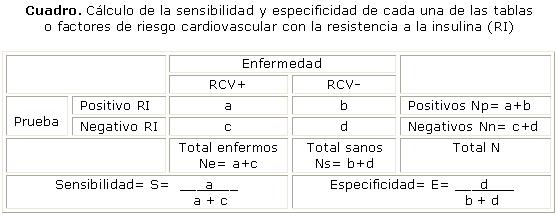
Para los cálculos estadísticos se utilizó el programa SPSS versión 11,5 para Windows. Se realizó un análisis descriptivo de la muestra de sujetos, expresando las variables en sus respectivas medidas de resumen: las cualitativas en cifras relativas y absolutas (números y por cientos), y las cuantitativas en sus medidas de posición y dispersión (media y DS). En cuanto a las variables cualitativas o categóricas, se usó la prueba de chi cuadrado o exacta de Fisher, en dependencia del tamaño de la muestra. Los valores del coeficiente linear de Pearson (r) fueron utilizados para estimar la correlación lineal entre algunos factores de RCV con la RI (HOMA-IR). Se calculó la sensibilidad y especificidad de cada una de las tablas o factores de riesgo cardiovascular con la RI (cuadro).
En todos los casos se trabajó para un nivel de confianza del 95 %, prefijándose un error alfa de 0,05 y una región crítica o de rechazo asociado al valor p de 0,05. De tal forma cuando p < 0,05 existió significación estadística, y no existió esta cuando el valor fue igual o mayor. Se analizó las medidas de sensibilidad y especificidad para cada una de las definiciones y componentes del SM basada en el HOMA-IR.
RESULTADOS
Se estudiaron 350 pacientes sobrepesos u obesos entre los 19 y 70 años, de estos, la media de la edad fue de 41,6 años y la desviación estándar 11,25. Predominó el sexo femenino (290 mujeres, 82,9 %), sobre el masculino (60 hombres, 17,1 %). Al compararse la frecuencia de RCV para cada tabla (Framingham, OMS y Gaziano), en los casos estudiados se observó que el RCV moderado y alto, según las tablas de Gaziano, fue superior al encontrado por las tablas de Framingham y de la OMS (20,6 % [72/350] vs. 2,9 % [10/350] y 3,7 % [13/350]; p< 0,0001, respectivamente]) (tabla 1).
Se debe tener en cuenta que todos los casos con RCV moderado y alto, según las tablas de Framingham y la OMS, estaban incluidos en los hallados por las tablas de Gaziano. En contraste con las de la OMS, se ratificaron solo 2 de los sujetos incluidos por las tablas de Framingham. Al confrontar la frecuencia de RI en los sujetos con riesgo moderado y alto para cada tabla de RCV (Framingham, OMS y Gaziano), se reveló que esta se distribuyó de forma similar (no diferencias significativas) para todas las tablas de riesgo (tabla 2).
Cuando se analizó la frecuencia de algunos factores de RCV, resalta el PC y el IMC ³ 30, como los factores que más predominan (PC: hombres ³ 102 cm y mujeres ³ 88 cm; 90 % [315/350] e IMC ³ 30; 84,3 % [295/350]), en relación con el resto, seguido del HDL-c bajo (<1,03 hombres y < 1,29 mujeres), con un 68,0 % (238/350) y la HTA con un 57,1 % (200/350). Por el contrario, los triglicéridos elevados y la glucosa en ayunas ³ 5,6 mmol/L fueron los factores que menos prevalecieron (TG ³ 1,7 mmol/L, 28,3 % [99/350] y glucosa ³ 5,6 mmol/L con un 21,1 % [74/350]).
Al considerar la relación existente entre cada factor de RCV y la RI, se observa que los factores que están más relacionados con la RI fueron los TG ³ 1,7 mmol/L (68,7 %, 68/99), seguido por el colesterol ³ 5,2 mmol/L (60,2 %, 62/103), el IMC ³ 30 (59,0 %, 174/295) y la TA ³ 130/85 o tratamiento anti-hipertensivo (59,5 %, 119/200) (tabla 3). En esta misma tabla, se presenta que la frecuencia de RI fue mayor en los sujetos con las concentraciones de TG ³ 1,7 mmol/L en relación con los de obesidad abdominal y HDL-c bajo (68,7 % [68/99] vs. 54,9 % [173/315] y 54,6 % [130/238]; p= 0,0192 y p= 0,0208, respectivamente).
Al examinar las distintas medidas antropométricas, en los sujetos con IMC ³ 30 se observó una mayor frecuencia de RI (59,0 %, 174/295) en relación con los sujetos con IMC< 30 (25,5 %, 14/55; p < 0,0001). En los individuos con concentraciones de triglicéridos superiores a 1,7 mmol/L, la RI se asoció más que en aquellos sujetos con concentraciones inferiores a los valores de referencias antes mencionados (68,7 % [68/99] vs. 47,8% [120/251]; p< 0,0007, respectivamente). La frecuencia de RI fue similar en los sujetos con y sin HDL-c bajo. Por el contrario, en los individuos con HTA se observó una frecuencia de RI mucho más alta que la de los sujetos sin HTA (59,5 % [119/200] vs. 46,0 % [69/150]; p= 0,0165).
Al comparar la sensibilidad y especificidad de cada tabla de RCV (Framingham, OMS y Gaziano) con relación a la RI, la sensibilidad se comportó de manera uniforme en todas. Sin embargo, el RCV por las tablas de Gaziano, fue la que presentó mayor especificidad (43,0 %) (tabla 4).
Con relación a la sensibilidad y especificidad de cada factor de RCV para identificar sujetos con RI, la obesidad (IMC ³ 30) alcanzó una sensibilidad del 59,0 % y una alta especificidad (74,5 %). En segundo lugar está la hipertrigliceridemia, con una sensibilidad del 68,7 % y especificidad del 52,2 %. El resto de los factores de riesgo presentaron una sensibilidad y especificidad semejante, o inferior a los dos factores de RCV antes mencionados (tabla 5).
Se observó que el IMC ³ 30, los triglicéridos altos y la HTA presentaron una sensibilidad (59,0, 68,7 y 59,5 % respectivamente) y especificidad superior (74,5, 52,2 y 54,0 % respectivamente), a la de todas las tablas de RCV estudiadas en esta investigación (sensibilidad: 52,6 al 53,1, y especificidad: 10,0 al 43,0 %) (tablas 4 y 5).
Se observó una correlación positiva entre la RI (HOMA-IR) con el PC (r= 0,290; p< 0,0001), el IMC (r= 0,288; p< 0,0001), el índice cintura/cadera (r= 0,165; p= 0,002), la TA sistólica (r= 0,180; p= 0,001) y diastólica (r= 0,163; p= 0,002), la glucosa (r= 0,334; p< 0,0001) e insulina en ayunas (r= 0,954; p< 0,0001).
DISCUSIÓN
Existen evidencias sobre la importancia de la obesidad como un factor de RCV, el cual está relacionado con un desfavorable impacto sobre la RI.37,38 Es indiscutible la influencia de la obesidad en la salud y la expectativa de vida de un individuo,39,40 sin embargo, conocer el grado de obesidad no es suficiente. Hay acuerdos en la actualidad, en que gran parte de las afecciones metabólicas asociadas con la obesidad están en realidad, más asociadas con el tipo de distribución de la grasa o la cantidad de tejido adiposo. La circunferencia de la cintura y el índice cintura cadera, son utilizados ampliamente como indicadores de obesidad abdominal en estudios sobre factores de riesgo metabólicos y vasculares.41-43
La CI ha aumentado su incidencia en edades más jóvenes y con preferencia en la población masculina.39 Se conoce que la prevención primaria de las enfermedades cardiovasculares se centra en el control de los factores de riesgo, elementos asociados a la incidencia y mortalidad por estas enfermedades.44 En Cuba, 1 de cada 5 muertes ocurridas se debe a la CI.44,45
En nuestro estudio la frecuencia de RCV varía según las tablas de riesgo utilizadas. Un estudio realizado en una población adulta de Extremadura, España, en el que se estimó la prevalencia de obesidad y su asociación con el RCV, mostró una elevada prevalencia de sujetos obesos y sobrepesos (74,1 %) en la población sana de allí.46
Al comparar la frecuencia de RCV en los sujetos sobrepesos y obesos utilizando las tablas de RCV, se encontró que la tabla de Gaziano fue la que más sujetos detectó con una frecuencia del 20,6 % (72/350), superando lo reportado en la mayoría de los estudios que usan la tablas de Framingham.21,47
Recientemente, un estudio realizado en un consultorio de Guanabo, encontró que el 37,2 % de los sujetos (con edades de 34 a 74 años) poseían RCV moderado, alto y muy alto, al utilizar las tablas de Gaziano.48 En nuestro trabajo, al emplear las tablas de Gaziano en los sujetos con edades superiores a 34 años, se halló una frecuencia del RCV moderado, alto y muy alto inferior al del estudio Guanabo (26,8 %, 72/269, p= 0,0238). En la investigación de Guanabo, el 21,1 % de los sujetos presentó DM 2,48 y quizás esa sea la razón por la cual el RCV, según tablas de Gaziano, fue superior en relación con nuestros resultados en sobrepesos y obesos.
En Cuba, un estudio descriptivo en trabajadores del Hotel "Meliá Cohiba", donde el 54 % de los sujetos fueron sobrepesos y obesos, se encontró que el RCV alto, según las tablas de Framingham, fue del 3,98 % (12/301).47 Estos datos son parecidos a los encontrados en este estudio al utilizar la misma tabla de RCV (1,34 %, 4/298) en los individuos con edades similares al artículo citado. Otro estudio cubano descriptivo transversal determinó el RCV global, según tablas de la OMS, en una población del área de salud "Mártires del Corynthia", del municipio Plaza de la Revolución, en La Habana.44 El RCV alto, en esta población, fue del 2,41 % (31/1287), resultados que no difieren de los nuestros al utilizar las tablas de RCV de la OMS (0,67 %, 2/298).
Es importante enfatizar que las tablas de riesgo de Franmingham no están relacionadas con el riesgo global cardiometabólico, y no todo el RCV fue detectado por el algoritmo de Framingham, lo cual hace casi improbable captar más casos. Framingham muestra el riesgo asociado con los factores de RCV tradicionales, tales como, DM 2, hábito de fumar, colesterol total, HDL-c y TA, pero solamente toma en cuenta 2 elementos del SM (HDL-c y TA). Por ende, aunque Framingham es de gran utilidad e importancia en la práctica clínica, Grundy sugiere que Framingham no es lo suficiente apropiado para detectar el riesgo adicional relacionado con el SM.49 Sin embargo, las tablas de Gaziano, toman en cuenta 2 factores de riesgo frecuentes (IMC y TA) para la determinación del RCV, y por esa razón es la por la que más sujetos detectó con RCV. Se debe tener en consideración que todos los casos con RCV moderado y alto, que fueron detectados por Framingham y la OMS, estaban incluidos en los hallados por las tablas de Gaziano. Este resultado nos demuestra que el RCV por Gaziano, es el instrumento que debemos validar para detectar sujetos con RCV en nuestro país. Se resalta que todos los individuos con RCV moderado y alto, para cada tabla de riesgo, se encontraron en edades superiores a los 30 años de edad, lo que confirma que el RCV aumenta con la edad (Framingham [3,35 %, 10/298], OMS [4,36 %, 13/298], Gaziano [24,16 %, 72/298] respectivamente).24,50
La ECV es causa principal de muerte en la población adulta, sin embargo, el proceso patológico y los factores de riesgo asociados a su desarrollo, se inician tempranamente en la niñez.51 Distintos autores demuestran que la ganancia excesiva de peso en este periodo, es un determinante de RCV que lleva fundamentalmente a eventos clínicos adversos en la edad adulta.52
Cuando analizamos la frecuencia de los factores de RCV, se encuentra que el PC predominó en el 90 % y la obesidad (IMC ³ 30), prevaleció en el 84,3 %, seguido del HDL-c bajo (< 1,03 en hombres y < 1,29 en mujeres), con un 68 %, la HTA con un 57,1 % y la hipertrigliceridemia que reflejó un 28,3 %. El predominio de obesidad abdominal, la HTA y el HDL-c bajo, en nuestro estudio, es razonable, pues se investigan sujetos sobrepesos y obesos.
En Cuba, en un grupo de adultos en los que el 78 % fueron sobrepesos y obesos, se mostró al HDL-c bajo (<1,03 en hombres y <1,29 en mujeres) como el criterio que más predominó (64,3 %), seguido de la HTA con un 53,6 %.53 Nuestros resultados son similares a los obtenidos en este estudio anterior cubano. Otro, realizado con población adulta de Cienfuegos, muestra al HDL-c bajo (38,0 %) como el factor de RCV que más predominó, seguido de HTA con un 30,6 % y la hipertrigliceridemia con un 26,5 %.54
En otro reporte en población adulta moscovita, se encontró que los factores de RCV que más predominaron fueron la HTA (» 67,0 %), seguido por la obesidad abdominal (55 %) y la HDL-c (46 %).55 Como se observa, la frecuencia de HDL-c y de HTA, en población general adulta, es mucho más baja que lo encontrado en nuestro estudio y otras publicaciones realizadas en sujetos sobrepesos y obesos, excepto con relación a la HTA en el estudio en Rusia.55 De ahí el papel de la obesidad como factor predictor de RCV, ya que pronostica la sensibilidad a la insulina, dislipidemia y HTA. Numerosos estudios resaltan la RI como la piedra angular en la etiología de enfermedades como la obesidad, el SM, la DM 2 y la ECV,1,2,33,56 la cual se presenta con antelación a los trastornos del metabolismo de la glucosa.
En esta investigación la frecuencia de RI en los sujetos sobrepesos y obesos fue del 53,7 % (188/350); en cambio, la presencia de RI no mostró diferencias significativas en los sujetos estudiados según las diferentes tablas de RCV (tabla 3). La RI ha sido asociada a un elevado riesgo para el desarrollo de eventos cardiovasculares, lo que se evidencia a través de un estudio en el cual se estableció la relación entre la RI y el SM por el III Reporte del Programa Nacional de Educación y Control del Colesterol (NCEP-ATPIII). La frecuencia de RI, en los factores de RCV, fue mayor en la hipertrigliceridemia, obesidad abdominal y HTA,57 resultados que no difieren de los nuestros.
Cuando se compara la RI con cada factor de RCV (que no estén incluidos en el cálculo del HOMA-IR), se ve que los triglicéridos elevados son los que más relación tienen con la RI (68,7 %), a estos les sigue el colesterol con un 60 %, la HTA (59,5 %) y el IMC ³ 30 (59 %). Otros estudios avalan, de forma similar, nuestros resultados, pues encuentran una gran asociación de la RI con los factores de riesgo anteriormente mencionados.38,57 Del total de pacientes con RI (188), la mayoría tenía un IMC ³ 30 (174) y HTA (119).
Al comparar la sensibilidad de las tablas de RCV para identificar sujetos con RI, esta se comportó de manera similar para todas las tablas de riesgo. Sin embargo, el RCV según las tablas de Gaziano, fue la que presentó mayor especificidad (43,0 %). En los pacientes con IMC ³ 30 se observó una mayor frecuencia de RI (59,3 %, 175/295) en relación con los sujetos con IMC < 30 (25,5 %, 14/55, p< 0,0001). La frecuencia de obesos (IMC ³ 30) es superior en los sujetos con TA sistólica ³ 130 mmHg, en comparación con aquellos que presentan una TA sistólica < 130 mmHg (91,7 % [110/120] vs. 80,4 % [185/230], p= 0,0054). Los individuos con HTA presentan una frecuencia de RI elevada, en comparación con aquellos sin HTA (59,5 % [119/200] vs. 46,0 % [69/150], p= 0,0165). La mayoría de los pacientes con RI fueron aquellos que presentaron un IMC ³ 30 y HTA; estos dos factores están implícitos en las tablas de Gaziano, así que probablemente fue lo que influyó en el incremento de la especificidad del RCV de estas tablas en relación con la RI.
Si se compara la sensibilidad y especificidad para cada factor de RCV, se observa que el IMC ³ 30 tiene una sensibilidad del 59 % y la más alta especificidad (74,5 %). Por su parte, los triglicéridos muestran una sensibilidad de 68,7 % y una especificidad del 52,2 %. Estos 2 factores individuales tienen una sensibilidad y especificidad, superior a cualquiera de las tablas de RCV utilizadas.
Li y otros encontraron que la presencia de triglicéridos elevados está independientemente asociado con el SM. Además, sugieren la posibilidad que los triglicéridos elevados pueden predecir la RI en individuos con incremento de la circunferencia abdominal.58 Esta noticia apoya nuestros resultados, debido a que los triglicéridos elevados fue el factor de RCV más asociado con la RI.
En el norte de China, se realizó un estudio en población adulta que encontró que la sensibilidad del PC para identificar sujetos con 2 factores de RCV, fue de » 76,8 % y la especificidad de » 62,5 %. En relación con el IMC, la sensibilidad fue del » 73,3 % y la especificidad de » 65,1 %.50 Este resultado es similar al nuestro, en el sentido de que la obesidad es un importante factor de RCV. Por consiguiente, los resultados de nuestro estudio sugieren que la obesidad y la hipertrigliceridemia deben ser considerados como los factores de RCV por excelencia, para así iniciar una intervención temprana en la prevención de diabetes tipo 2 y ECV, debido a la correlación positiva, así como asociaciones del IMC y de los triglicéridos con la RI.1,2,33,37,38,41,50,56-58
En la actualidad no existe una tabla de riesgo cardiovascular concluyente en adultos, y esta no ha sido, hasta estos momentos, completamente validada en niños, adolescentes y adultos jóvenes. En fin, aconsejamos utilizar las tablas de Gaziano porque detectó un mayor número de individuos con RCV, además de mostrar mayor especificidad en identificar sujetos con RI. La obesidad y la hipertrigliceridemia fueron los factores RCV que más se asociaron con la RI, y deben ser tomados en cuenta para el inicio de intervenciones terapéuticas, con el fin de evitar la aparición de ECV.
REFERENCIAS BIBLIOGRÁFICAS
1. Zugasti Murillo A, Moreno Esteban B. Obesidad, factor de riesgo cardiovascular. Rev Esp Obes. 2005;3(2):89-94.
2. Sowers JR, FACP, FAHA. Obesity as a cardiovascular risk factor. Am J Med. 2003;115:37S-41S.
3. Hu G, Qiao Q, Tuomilehto J, Balkau B, Borch-Johnsen K, Pyorala K. Prevalence of the metabolic syndrome and its relation toall-cause and cardiovascular mortality in nondiabetic European men and women. Arch Intern Med. 2004;164:1066-76.
4. Eckel RH, Grundy SM, Zimmet PZ. The metabolic syndrome. Lancet. 2005;365:1415-28.
5. Reaven G. The metabolic syndrome or the insulin resistance syndrome? Different names, different concepts, and different goals. Endocrinol Metab Clin North Am. 2004;33:283-303.
6. Fontaine KR, Redden DT, Wang C, Westfall AO, Allison DB. Years of life lost due to obesity. JAMA. 2003;289:187-93.
7. Alfonso F, Segovia J, Heras M, Bermejo J. Prevención cardiovascular: ¿siempre demasiado tarde? Rev Esp Cardiol. 2008;61:291-8.
8. Gimeno-Orna JA, Molinero-Herguedas E, Lou-Arnal LM, Boned-Juliani B, Labrador-Fuster T, Guiu-Campos M. La microalbuminuria explica el incremento de riesgo vascular en pacientes con diabetes y síndrome metabólico. Rev Esp Cardiol. 2007;60:1202-5.
9. Grima Serrano A, León Latre M, Ordóñez Rubio B. El síndrome metabólico como factor de riesgo cardiovascular. Rev Esp Cardiol. 2005;5(Supl D):16-20.
10. Szabo de Edelenyi F, Goumedi L, Sandrine B, Phillips C, Ross M, Heben R, et al. Prediction of the metabolic syndrome status based on dietary and genetic parameters using Random Forest. Genes Nutr. 2008;3:173-6.
11. Bosch X, Alfonso F, Bermejo J. Diabetes y enfermedad cardiovascular. Una mirada hacia la nuevapidemia del siglo XXI. Rev Esp Cardiol. 2002;55:525-7.
12. Khoo CM, Liew CF, Chew SK, Tai ES. The impact of central obesity as a prerequisite for the diagnosis of metabolic syndrome. Obesity (Silver Spring). 2007;15:262-9.
13. Engeli S, Sharma AM. Emerging concepts in the pathophysiology and treatment of obesity associated hypertension. Curr Opin Cardiol. 2002;17:355-9.
14. González-Chávez A, Amancio-Chassin O, Islas-Andrade S, Revilla-Monsalve C, Hernández QM, Lara-Esqueda A, et al. Factores de riesgo cardiovascular asociados a obesidad abdominal en adultos aparentemente sanos. Rev Med Inst Mex Seguro Soc. 2008;46:273-9.
15. The World Health Report 2002. Reducing Risks, Promoting Healthy Life. Geneva: World Health Organization; 2002.
16. Graham I, Atar D, Borch-Johnsen K, Boysen G, Burell G, Cifkova R et al. European guidelines on cardiovascular disease prevention in clinical practice: executive summary: Fourth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (Constituted by representatives of nine societies and by invited experts). Eur Heart J. 2007;28:2375-414.
17. D'Agostino R, Vasan RM, Pencina MJ, Wolf PA, Cobain M, Massaro JM, et al. General cardiovascular risk profile for use in primary care. The Framingham Heart Study. Circulation. 2008;117:743-53.
18. Expert Panel on Detection Evaluation, and Treatment of High Blood Cholesterol in Adults. Executive Summary of the Third Report of the National Cholesterol Education Program (NCEP). Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). JAMA. 2001;285:2486-97.
19. Tablas de predicción del riesgo de la OMS/ISH para las demás subregiones epidemiológicas [homepage en Internet]. OMS [citado 5 de octubre de 2012]. Disponible en: http://www.who.int/cardiovascular_diseases/en/
20. Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, et al. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (The INTERHEART Study): case control study. Lancet. 2004;364:937-52.
21. Rodríguez-Artalejo F, Banegas Banegas JR. De la ecuación de Framingham a la prevención cardiovascular. Med Clin (Barc). 2003;121:334-6.
22. Guía Europea de Prevención Cardiovascular en la Práctica Clínica. Adaptación Española del CEIPC 2008 (II-III). Av Diabetol. 2009;25:86-95.
23. Morey SS. AHA and ACC Outline Approaches to Coronary Disease Risk Assessment. Practice Guidelines. American Family Phisician. 2000;61:2534-42.
24. Álvarez Cosmea A. Las tablas de riesgo cardiovascular: una revisión crítica. Medifam. 2001 Mar;11:20-5.
25. Wood D, De Backer G, Faergeman O, Graham I, Mancia G, Pyörala K. Task Force Report. Prevention of coronary heart disease in clinical practice: Recommendations of the second joint task force of the joint European Societies on coronary prevention. Eur Heart J. 1998;19:1434-503.
26. British Cardiac Society, British Hyperlipidaemia Association, British Hypertension Society, British Diabetic Association. Joint British recommendations on prevention of coronary heart disease in clinical practice: Summary. BMJ. 2000;320:705-8.
27. National Health Committee. Guidelines for the management of mildly raised blood pressure in New Zealand. Wellington: Ministry of Health; 1995.
28. Prevención de las enfermedades cardiovasculares: guía de bolsillo para la estimación y el manejo del riesgo cardiovascular. Ginebra: Organización Mundial de la Salud; 2008.
29. Gaziano TA, Young CR, Fitzmaurice G, Atwood S, Gaziano JM. Laboratory-based versus non-laboratory-based method for assessment of cardiovascular disease risk: the NHANES I Follow-up Study cohort. Lancet. 2008;371:923-31.
30. Grupo de Prevención Cardiovascular del Programa de Actividades Preventivas y Promoción de la Salud (PAPPS) de la Sociedad Española de Medicina Familia y Comunitaria (semFYC). Guía de Prevención Cardiovascular. Madrid: Sersa; 1996.
31. Stefan N, Kantartzis K, Machann J, Schick F, Thamer C, Rittig K, et al. Identification and characterization of metabolically benign obesity in humans. Arch Intern Med. 2008;168:1609-16.
32. Kassi E, Pervanidou P, Kaltsas G, Chrousos G. Metabolic syndrome: definitions and controversies. BMC Medicine. 2011;9:48
33. Reaven G. Insulin resistance and coronary heart disease in non-diabetic individuals. Arterioscler Thromb Vasc Biol. 2012;32:175-59.
34. Cabrera-Rode E, Orlandi N, Padrón Y, Arranz C, Olano R, Machado M, et al. The effect of Diamel on patients with metabolic syndrome: a randomised, double-blinded, placebo-controlled study. J Diabetes. 2012;10:1111-753.
35. Mathews DR, Hosker JP, Rudenki AS, Nailor BA, Treacher DF, Turner RC. Homeostasis model assessment: Insulin resistance and Beta Cell Function from fasting plasma glucose and insulin concentration in man. Diabetologia. 1985;28:412-9.
36. Arranz C, González RM, Álvarez A, Rodríguez B, Reyes A. Reference criteria for insulin secretion indicators and of the lipid parameters in a hospital mixed population. Rev Cubana Endocrinol. 2010;21:1-12.
37. Vinluan C, Zreikat HH, Levy JR, Cheang K. Comparison of the different metabolic syndrome definition and risks of incident cardiovascular event in the elderly. Metabolism. 2012;61:302-9.
38. Bianchi C, Miccoli R, Bonadonna RC, Giorgino F, Frontoni S, Faloia E, et al. Metabolic syndrome in subjects at high risk for type 2 diabetes: the genetic, physiopathology and evolution of type 2 diabetes (GENFIEV) study. Nutr Metab Cardiovasc Dis. 2011;21:699-705.
39. Liu J, Grundy S, Wang W, Smith S, Vega G, Wu Z, et al. Ten years risk of cardiovascular incidence related to diabetes, prediabetes and the metabolic syndrome. Am Heart J. 2007;153:552-8.
40. Kushner RF. Tackling obesity: is primary care up to the challenge? Arch Intern Med. 2010;170:121-3.
41. Kushner RF. Obesity Medicine-The time has come. Nutr Clin Pract. 2011;26:510-1.
42. Hernández Triana M, Ruiz Álvarez V. Obesidad, una epidemia mundial. Implicaciones de la genética. Rev Cubana Invest Biomed. 2007;26:1-10.
43. Gavilán VE, Goitia J, Irala GR, Luzuriaga MG, Rodríguez Coimbra S, Costa JA, et al. Valoración del índice cintura-cadera y su correlación con el riesgo cardiovascular en un hospital de la ciudad de Corrientes [homepage en Internet]. [citado 19 de julio de 2011]. Disponible en: http://www1.unne.edu.ar/cyt/2002/03-Medicas/M-057.pdf
44. de la Noval García R, Armas Rojas NB, de la Noval González I, Fernández González Y, Pupo Rodríguez HB, Dueñas Herrera A, et al. Estimación del riesgo cardiovascular global en una población del área de salud Mártires del Corynthia. La Habana, Cuba. Rev Cubana Cardiol Cir Cardiovasc. 2011;17:62-8.
45. Anuario Estadístico del Ministerio de Salud Pública de Cuba. La Habana: Minsap; 2011.
46. Félix-Redondo FJ, Baena-Díez JM, Grau M, Tormo MÁ, Fernández-Bergés D. Prevalence of obesity and cardiovascular risk in the general population of a health area in Extremadura (Spain): the Hermex stud. Endocrinol Nutr. 2012;59:160-8.
47. Dueñas Herrera A, Armas Rojas NB, de la Noval García R, Turcios Tristá SE, Milián Hernández A, Cabalé Vilariño MB. Riesgo cardiovascular total en los trabajadores del Hotel "Meliá Cohíba". Rev Cubana Endocrinol [serie en Internet]. 2008 [citado 15 de septiembre de 2012];19. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532008000100003&lng=es&nrm=iso&tlng=es
48. Hernández Gárciga FF, Sánchez Ricardo L, Peña Borrego M, Pérez Peña K. Riesgo cardiovascular global en adultos del consultorio 18 del área de salud Guanabo, 2010-2011. Rev Cubana Invest Bioméd. 2012;31:429-36.
49. Grundy SM, Brewer HB, Cleeman JI, Smith SC, Lenfant C. Definition of Metabolic Syndrome: Report of the National Heart, Lung, and Blood Institute/American Heart Association Conference on Scientific Issues Related to Definition. Circulation. 2004;109:433-8.
50. Feng RN, Zhao C, Wang C, Niu YC, Li K, Guo FC, et al. BMI is strongly associated with hypertension and waist circumference is strongly associated with type 2 diabetes and dyslipidemia in Northern Chinese Adults. J Epidemiol. 2012;22:317-23.
51. Casavalle P, Romano L, Maselli M, Pandolfo M, Ramos M, Camaño A, et al. Prevalencia de síndrome metabólico según diferentes criterios en niños y adolescentes con sobrepeso y obesidad. ALAD. 2010;XVIII(3):112-9.
52. Posadas C. Obesidad y el síndrome metabólico en niños y adolescentes. Rev Endocrinol y Nutric. 2005;13 Supl.1:S45-S46.
53. Rodríguez-Ojea A, Alonso C, Yarnell JWG, Woodside JV. Status of novel cardiovascular risk factor and cardiovascular disease risk in an urban Cuban population-A Pilot Study. J Health Popul Nutr. 2011;29:510-5.
54. Castellanos González MF, Benet Rodríguez M, Morejón Giraldoni AF, Colls Cañizares Y. Obesidad abdominal, parámetro antropométrico predictivo de alteraciones del metabolismo. Revista Finlay. 2011;1:9-16.
55. Metelskaya VA, Shkolnikova MAB, Shalnova SA, Andreev EM, Deev AD, Jdanov DA, et al. Prevalence, components, and correlates of metabolic syndrome (MetS) among elderly Muscovites. Archives of Gerontology and Geriatrics. 2012;55:231-7.
56. Bertoni AG, Wong ND, Shea S, Ma S, Liu K, Preethi S, et al. Insulin resistance, metabolic syndrome, and subclinical atherosclerosis: the Multi-Ethnic Study of Atherosclerosis (MESA). Diabetes Care. 2007;30:2951-6.
57. Kocelak P, Chudek J, Olszanecka Glinianowicz M. Prevalence of metabolic syndrome and insulin resistance in overweight and obese women according to the different diagnostic criteria. Minerva Endocrinol. 2012;37:247-54.
58. Li Z, Deng ML, Tseng CH, Heber D. Hypertriglyceridemia is a practical biomarker of metabolic syndrome in individuals with abdominal obesity. Metab Syndr Relat Disord. 2013;11:87-91.
Recibido: 14 de enero de 2013.
Aprobado: 22 de marzo de 2013.
Eduardo Cabrera Rode. Instituto Nacional de Endocrinología. Calle Zapata y D, Vedado, municipio Plaza de la Revolución. La Habana, Cuba. Correo electrónico: diabetes@infomed.sld.cu