Introducción
En diciembre del 2019, 27 casos de neumonía de causa no conocida fueron identificados en la provincia de Hubei, República Popular de China. El agente causal fue identificado por el Centro de Control y Prevención de Enfermedades de China el 7 de enero 2020, y subsecuentemente nombrado síndrome respiratorio agudo por coronavirus 2 (SARS-CoV-2) y llamada por la Organización Mundial de la Salud (OMS) COVID -19. Su elevada transmisibilidad provocó su expansión rápidamente a 114 países del mundo por lo que la OMS en marzo de 2020 declara a esta enfermedad como pandemia. Hasta el 20 de julio se estima mundialmente más de 14 millones de enfermos por SARS-CoV-2, más de 600 000 fallecidos y una letalidad de 4,21 %.1
La infección viral por el nuevo coronavirus es una enfermedad infecciosa respiratoria que se presenta desde la forma clínica asintomática, transitar a una neumonía grave, síndrome de distress respiratorio agudo y llegar a la muerte. Hasta la fecha se conoce que la transmisión se produce de persona a persona por vía respiratoria o a través de fómites y es altamente contagioso con un número de reproducción básico R 0 de alrededor de 2,5.2 La incubación media es de alrededor de 5,2 días y el periodo desde el comienzo de los síntomas hasta la muerte puede oscilar entre 6 a 41 días con una media de 14 días. Este periodo dependerá de la edad y del estado inmunológico del enfermo.3 Su transmisibilidad parece no reducirse en condiciones cálidas y húmedas aunque se sugiere que en regiones donde sean más acentuadas estas condiciones climáticas se podrían reducir la transmisión y consecuentemente la epidemia.4,5
Cuba, declara sus primeros casos el 11 de marzo en tres turistas procedente de Italia que se encontraban en la provincia de Sancti Spíritus y se diagnosticaron en el Instituto de medicina tropical “Pedro Kouri” en la provincia de La Habana, a partir de entonces comienza la presencia de infestados a lo largo de todo el país. La elaboración del Plan nacional de enfrentamiento a la COVID-19, mucho antes de la aparición de los primeros casos permitió planificar las estrategias clínicas y epidemiológicas con un componente intersectorial e interdisciplinario que propició en aproximadamente 3 meses la disminución significativa de los casos. En mayo la mayoría de las provincias del país entraran en la fase uno de la etapa de recuperación con excepción de La Habana y Matanzas, que se mantuvieron confirmandos nuevos casos pero en mínima cuantía y se interpreta como la cola epidémica. Al cierre del 20 de julio se informa a nivel nacional 2 449 casos, 2 319 recuperados (95,0 %), 87 fallecidos y 3,6 % de letalidad, este último indicador ubica al país en la posición 21 respecto a los países de la región de las Américas y 110 respecto al mundo.6
La Habana es considerada el epicentro de la pandemia en el país, caracterizada por la presencia de la mayor cantidad de casos hospitalizados, muertes e ingreso de contactos en los centros de aislamiento -estrategia cubana cuyo objetivo es aislar de la comunidad a los sospechosos y la aplicación de pruebas diagnósticas para descartar casos secundarios-. La mejor comprensión del evento epidemiológico en la capital desde la confirmación del primer caso de COVID-19 hasta el 30 de junio donde ya los diagnósticos son escasos y se considera está comenzando la primera etapa de recuperación, nos convoca a describir las características epidemiológicas de la COVID-19 en La Habana, que constituye el objetivo de este trabajo.
Métodos
Tipo y designación del estudio
Estudio epidemiológico observacional descriptivo, en el que están incluidos todos los individuos confirmados con la COVID-19 en la provincia de La Habana durante el periodo de 17 de marzo a 30 de Junio, 2020. Se utilizaron las Guías STROBE (www.equator-network.org) para la confección del informe de este estudio.
Variables del estudio
Casos confirmados: paciente tiene resultados de laboratorio positivos para la infección 2019-nCoV: reacción en cadena de la polimerasa en tiempo real (siglas en inglés, RT-PCR), independientemente de los signos y síntomas clínicos.7
Sexo: masculino y femenino. Edad al momento de la entrevista, se definieron los siguientes grupos 0-19, 20-39, 40-59, 60-79, 80 y más. Municipio de residencia: según división política y administrativa, los 15 que integran La Habana. Mes de ocurrencia del diagnóstico: marzo a junio. Fuente de infección: conocida o desconocida. Fecha del diagnóstico.
Antecedentes patológicos personales y síntomas de la enfermedad. Para caracterizar el estadio de la infección se identificaron tres grupos de enfermos: casos comunes (incluyen los asintomáticos y casos ligeros-moderados), casos severos (casos graves y críticos), recuperados (alta clínica) y los fallecidos.
Período de confirmación: se definen estos intervalos de las fechas de diagnóstico para el análisis geoespacial 17 al 31 de marzo, 1 a 29 de abril, 1 a 31 de mayo y 1 a 30 de junio de 2020.
Recolección, procesamiento y análisis de los datos
La información se obtuvo a través de la revisión de las bases de datos de la investigación epidemiológica recolectada en el Centro Provincial de Higiene, Epidemiología y Microbiología de La Habana (CPHEM - LH), provenientes de los datos suministrados por los 15 municipios de la provincia La Habana. Se realizó una doble entrada de la información, que permite la identificación de datos erróneos y su subsanación. Los datos poblacionales se obtuvieron de la Oficina Nacional de Estadísticas e Información (ONEI).8
Para el análisis se utiliza el paquete estadístico R versión 4.0.1. (https://cran.r-project.org)
Se caracterizaron los casos según las variables epidemiológicas utilizando estadística descriptiva. Se calcularon frecuencias absolutas, porcentajes (variables categóricas) y medias y cuartiles 1 y 3 para la edad.
Se comparamos los casos comunes y severos por medio de pruebas de homogeneidad de Ji-cuadrada
 de Pearson o la prueba exacta de Fisher cuando la χ2 no fuera válida en tablas tetracóricas para variables categóricas y la prueba de Wilcoxon para la edad. En todos los casos se considera que hay diferencia estadística significativa cuando p< 0,05.
de Pearson o la prueba exacta de Fisher cuando la χ2 no fuera válida en tablas tetracóricas para variables categóricas y la prueba de Wilcoxon para la edad. En todos los casos se considera que hay diferencia estadística significativa cuando p< 0,05.
La tasa de mortalidad se calculó dividiendo el número de fallecidos (numerador) entre el total de población (denominador) por 100 000 habitantes y para la letalidad, el total de fallecidos (numerador) entre el total de enfermos (denominador) expresado en porcentaje.
Las curvas epidemiológicas de todos los casos se construyeron ploteando el número de casos positivos, recuperados y fallecidos según fecha de diagnóstico o de alta según corresponda.
Para el análisis geoespacial se utilizó el software libre QGIS 3.0 (http://www.qgis.org), para estratificar los municipios atendiendo a los casos confirmados y las tasas de incidencia x 105 habitantes en varios niveles, se utilizaron mapas con códigos de colores y el número de casos según períodos de confirmación antes definido.
Por su importancia describimos los casos en el personal de salud según sexo, grupo de edad y ocupación.
Aspectos éticos
Se obtuvo la autorización del Departamento Provincial de Registros Médicos y Estadísticas de Salud de la Dirección del Sectorial de Salud Pública de La Habana, con el compromiso de utilizar los datos solamente con fines científicos; además, se obtuvo la autorización del Comité de Ética de la Investigación Científica del Instituto Nacional de Higiene, Epidemiología y Microbiología de Cuba. Sólo se utilizaron la base de datos, sin incluir los nombres de los pacientes con el propósito de garantizar su confidencialidad.
Resultados
Características básicas
El análisis incluye 1 286 casos confirmados, que representa un riesgo 60,3 x 105 habitantes. De ellos 657 (51,1 %) son hombres, la edad media es de 44,9 años (29-58), con predominio de grupo entre 20 a 59 años de edad (68,6 %). (Tabla)
Tabla Características de la infección por la COVID - 19 en La Habana, 2020
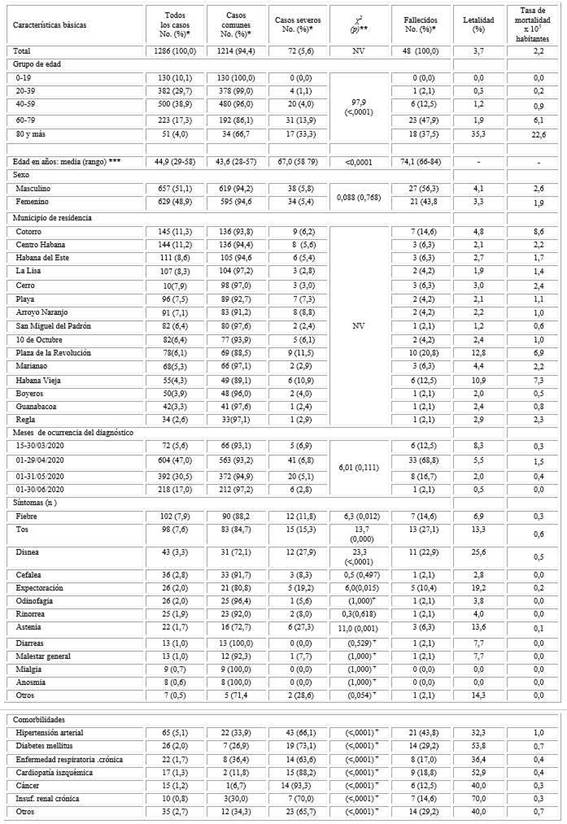
* % calculado por columna; **χ2 Pearson; +prueba exacta de Fisher; ***Prueba de comparación de media de Wilcoxon;
p < 0,05 significativo; NV= no válida.
El estadio de la infección asintomático prevaleció respecto a los sintomáticos (58,8 % vs 41,2 %, respectivamente). La fuente de infección se logró conocer en el 98,0 % de los casos de ellos 86 (6,7 %) importados fundamentalmente en el mes de marzo, fecha en que inició la pandemia. Se obtienen aproximadamente 14,2 contactos por caso. Los síntomas de fiebre, tos y disnea y las comorbilidades de hipertensión arterial, diabetes mellitus y las enfermedades respiratorias crónicas fueron los más frecuentes.
Análisis temporal de COVID -19
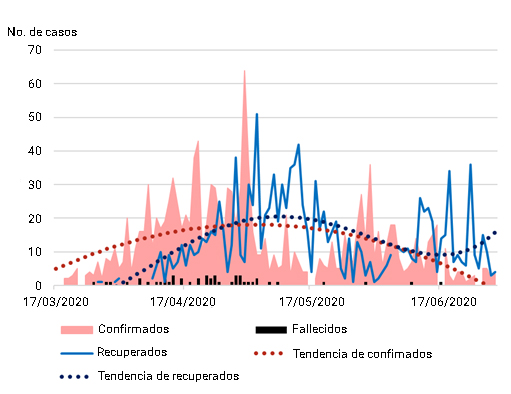
El comportamiento de los casos confirmados distribuidos en el tiempo se observa en la figura 1. Se dibuja una curva con dos inflexiones importantes. La primera correspondiente al 1 de mayo con un total de 64 casos y el segundo ascenso con su máxima el 31 de mayo con 36 casos. Posterior a esto comienza un descenso y en la última semana (23 al 30 de junio) el promedio diario de casos confirmados fue de 3,1.
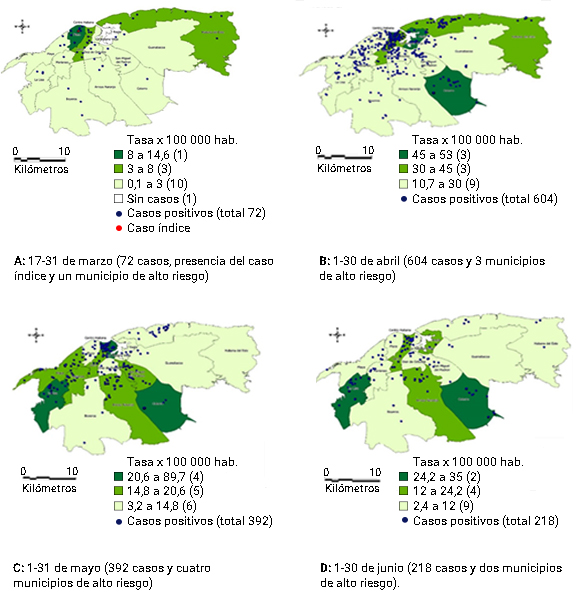
La descripción de la cronología de la infección por SARS- CoV-2 según extensión por municipios de la provincia se ilustrada en la figura 2. El 17 de marzo se confirma el primer caso de COVID-19, residente del municipio Plaza de la Revolución procedente de España. Durante el mes se confirman 72 casos con afectación en 14 municipios (93,3 %) con mayor riesgo en el municipio Plaza de la Revolución (14,6 x 105 habitantes). En abril se notifican 604 casos que involucran a todos los municipios donde, Centro Habana, Cotorro y Regla fueron los más comprometidos (52,9, 50,3, 47,9 x 105 habitantes, respectivamente). En mayo los casos decrecen a 392 distribuidos en todos los municipios y se mantienen como alto riesgo Centro Habana y Cotorro y se les suma La Lisa y Habana Vieja. Durante el mes de junio la incidencia fue de 218 y se redujo el número de municipios involucrados, persisten Cotorro y La Lisa. Durante los 106 días de este reporte, todos los municipios se afectaron y sobresale Cotorro con el mayor riesgo (178,0 x 105 habitantes).
Al inicio de la pandemia las informaciones de casos nuevos predominaron sobre los recuperados y ocurrió la mayor cantidad de fallecidos (37; 77,1 %). Posterior al pico epidémico (1 de mayo), el comportamiento se invierte y comienza un ascenso mantenido de los casos recuperados con descenso de los casos confirmados a razón de 0,65 casos confirmados por cada recuperado y 93,9 casos recuperados por cada fallecimiento. (Fig. 1)
Diferencias entre estadios de la infección (común vs. severa y fallecidos) y variables epidemiológicas
Las principales diferencias entre el estado de casos comunes y severos se reflejan en la tabla 1. La presentación común de la COVID-19 es más frecuente que en la severa (94,4 % vs. 5,6 % respectivamente). Las características que marcan las diferencias entre ambos estadios fueron la edad y el municipio de residencia (p < 0,000).
Las características de la mortalidad se observan en la tabla 1. El riesgo de morir por la COVID-19 fue de 2,2 x 105 habitantes lo que representa una letalidad de 3,7 %. La edad media fue de 74,1 años (65,5-83,5), en ocho de cada diez decesos la edad fue de 60 y más años, pero a partir de los 80 años el riesgo de morir se incrementa (22,6 x 105 habitantes). Los hombres predominan respecto a las mujeres (56,2 % vs. 43,8 %), presentan mayor riesgo de morir (2,6 vs. 1,9 x 105 habitantes respectivamente) y mayor letalidad (4,1 vs. 3,3 %).
Los 15 municipios tributaron fallecidos en la pandemia y fueron los más desfavorecidos el Cotorro, Habana Vieja y Plaza de la Revolución (8,6; 7,3 y 6,9 x 105 habitantes respectivamente). En el mes de abril ocurrió la mayor cantidad de defunciones (68,8 %), mientras que la letalidad disminuyó en el tiempo. La tos, la disnea y la fiebre fueron los síntomas más frecuentes y la hipertensión arterial la comorbilidad predominante.
Casos en personal de salud
Un total de 203 (15,8 %) trabajadores de la salud vinculados a la atención del paciente con la COVID-19 enfermaron, 123 (60,6 %) fueron mujeres, predominó el grupo de edad de 50 a 64 años (26,0 %) y una edad media de 45 años. El personal de enfermería (87; 42,9 %) y los médicos (49; 24,0 %) fueron los más afectados.
Discusión
Este es un estudio descriptivo de las características epidemiológicas de la COVID-19, que incluye datos de 1 286 pacientes confirmados por la técnica de RT-PCR e ingresados en los 6 hospitales destinados a la atención de estos pacientes en La Habana, capital cubana.
Análisis temporal de COVID -19
El análisis de la serie de casos de la COVID19 durante los 106 días de este trabajo ha permitido visualizar el estado de la pandemia.
Se identifica el momento de mayor cantidad de casos confirmados en las comunidades, el llamado “pico epidémico” ocurrido el 1 de mayo con 64 casos y un segundo aumento de casos, pero de menor magnitud provocado por brotes ocurrido en 3 importantes centros laborales: Base de transporte de comercio interior en municipio 10 de Octubre, centro comercial La Época y Laboratorio Farmacéutico AICA. La descripción de las epidemias lleva implícito el “pico epidémico”, por tanto, es un evento esperado, pero los subdiagnósticos dados por la presencia fundamentalmente de individuos asintomáticos o en etapa preclínica, pueden explicar el origen de eventos en centros o instituciones cerradas y la presencia de nuevos brotes comunitarios, de ahí la importancia de tener una estricta vigilancia epidemiológica en los grupos poblacionales de riesgo y del mantenimiento estricto de las medidas epidemiológicas emitidas en las zonas vulnerables.
Aunque no fue el objetivo de este trabajo comparar la incidencia con los pronósticos emitidos para la pandemia, cabe señalar que en todo momento se transitó por la curva más favorable pronosticada.9) La estricta supervisión del cumplimiento del plan nacional de enfrentamiento a la COVID-19, junto con el trabajo del grupo asesor provincial, el apoyo de la población, el trabajo intersectorial y la voluntad política del gobierno, contribuyeron, sin duda, al control de la magnitud de la pandemia y su expansión, a la no ocurrencia de congestión en los hospitales destinados a la atención de estos pacientes ni colapsos en las salas de terapias intensivas de la capital.
La descripción de la cronología por municipios de la infección por SARS-CoV-2, es un resultado epidemiológico interesante. En poco tiempo nos vimos circundados en una trama de nuevos casos que afectaron a todos los municipios de la provincia y como era de esperar, su desarrollo no fue homogéneo dado las diferentes vulnerabilidades de cada territorio: alta densidad poblacional, hacinamiento, conducta social inadecuada y comorbilidades.10
La evolución de la pandemia atendiendo a los casos confirmados, recuperados y fallecidos cumple en cierta manera con la sentencia emitida por Fanelli y Piazza cuando declararon la existencia de cierta universalidad en la evolución temporal de la COVID-19 luego del análisis de estos indicadores en diferentes países donde las medidas de mitigación o restricción tomadas y los factores culturales influyeron en ello.11 Aún con las limitaciones económicas existentes en Cuba, el establecimiento de las políticas públicas efectivas para contener la epidemia: aislamiento, cuarentenas, distanciamiento social, reordenamiento del comercio y laboral, cierre de las escuelas, restricciones de viajes y la participación comunitaria junto a la voluntad política, la participación social e intersectorial, contribuyeron al comienzo de la disminución de la incidencia a los 45 días del inicio de la pandemia y disminución de pacientes severos y fallecidos seguido al aumento de los pacientes recuperados.12
Diferencias entre estadios de la infección (común vs. severa y muertes) según variables epidemiológicas
Aunque los datos desglosados por sexo para COVID-19 son escasos se observa que ambos sexos tienen igual riesgo de infectarse con el virus y los hombres son más propensos a fallecer.13,14 Posiblemente factores inmunológicos basada en el sexo o diferencias de género o bien los patrones y la prevalencia de enfermedades crónicas, como el tabaquismo, pudieran influir en la mayor mortalidad en hombres.15,16
La estructura demográfica de una población es clave para comprender cómo se desarrollará la enfermedad, cómo será su intensidad y qué medidas se deben tomar para disminuir su impacto. Tal como ocurre en varios países latinoamericanos cuyo promedio de edad se encuentra entre la de África (más joven) y la de América del Norte y Europa (más cantidad de mayores de 60 años), podría explicar por qué la COVID-19 está afectando principalmente al grupo comprendido entre los 25 y 59 años.17
La infección puede afectar a los jóvenes de manera leve, el gran problema es que pueden ser vectores potenciales de la enfermedad para grupos de mayor riesgo. Los países con contactos intergeneracionales fuertes, donde hijos y nietos viven cerca de sus padres o se vinculan entre sí con frecuencia, también es un factor que puede ayudar a propagar la enfermedad en la población mayor de 60 años.18
Existe una mayor frecuencia de manifestaciones severas, necesidad de ingreso en UCI y letalidad en pacientes de edad avanzada. Las causas o condiciones a las que se les atribuye son múltiples: la presencia de varias enfermedades entre las que destacan, la hipertensión arterial, la diabetes, la enfermedad pulmonar obstructiva crónica (EPOC) y la cardiopatía isquémica, además de una mayor prevalencia de fragilidad y vulnerabilidad a eventos adversos, discapacidad, dependencia y la probable discriminación por la edad en las decisiones sobre atención médica, triaje y terapias que salvan vidas.19,20
Las cifras de letalidad en La Habana son similares a la de los países de altos recursos Asiáticos y Europeos y bajas respecto a países de la región de las Américas clasificados junto con Cuba como de mediano y bajos recursos e incluye a EE. UU. (5,2 %) y Brasil (4,5 %) como países de altos recursos. El indicador ubica a Cuba en la posición 21 respecto a los países de la región y el lugar 111 en el mundo. (www.ecdc.europa.eu/en/geographical-distribution-2019-ncov-case). Aunque en el futuro será necesario realizar un análisis causal a profundidad, aquí teorizaremos acerca de tres condiciones influyentes:
Primero, las medidas salubristas como el pesquisaje activo de febriles y síntomas respiratorios en las viviendas, el aislamiento en centros especializados de los contactos y sospechosos junto a una mayor intencionalidad de estas acciones en los adultos mayores. Segundo, la indicación de la prueba diagnóstica a toda la población sospechosa para la confirmación de casos (asintomáticos y sintomáticos) y el comienzo temprano de tratamientos según las guías clínicas cubanas.21 Hasta la fecha, La Habana ha realizado 31 630 PCR-TR x millón de habitantes, solo superada por 6 países de la región en los que se incluyen EE. UU. y Canadá.22
Y como tercera condición, la influencia de la ciencia y la investigación cubana al servicio de la población liderado y apoyado por el gobierno, es otro de los aspectos contribuyentes a estos resultados. El bloqueo impuesto por EE. UU. desde hace más de 60 años con sus implicaciones sociales y económicas ha conducido a que la voluntad política del gobierno cubano se encamine al desarrollo de las investigaciones de la biotecnología, el impulso de la ciencia dedicada a la investigación y la elaboración de productos médico-farmacéuticos. Los medicamentos de producción nacional (prevengovir, interferon nasal, inmunización con la vacmengo BC, interferón alfa 2B recombinante, el CIGB-258, itolizumab y biomodulina T), se han puesto en función de la COVID -19 incluidos en el protocolo para el manejo de la enfermedad, esquemas de tratamiento que incluyen a individuos con la condición de vulnerables, sospechosos, asintomáticos y sintomáticos.21
En todos los estadios clínicos de la infección la tos y disnea fueron los síntomas más frecuentes y las principales comorbilidades la hipertensión arterial, la cardiopatía isquémica, la diabetes y las enfermedades respiratorias crónicas. Todo consistente con las informaciones del resto de países que han compartido informes y publicaciones científicas, por lo que no será necesario su discusión. (23,24
Personal de salud
Durante una epidemia, la infección de los profesionales de la salud tiene un gran impacto negativo en la capacidad de tratar a los pacientes, en la moral de los profesionales y en la confianza de la población. Por lo tanto, la protección adecuada de los profesionales de la salud es de suma importancia en la respuesta a la COVID-19 en cualquier sistema de salud,25 sin embargo, la infección en este grupo es un fenómeno frecuente dado el alto riesgo por la exposición ocupacional, un inadecuado uso o no tenencia de los medios de protección, la mala calidad del sueño y la alta presión de trabajo.26,27,28
En la Habana, las mujeres y la profesión de enfermería predominaron entre los contagios en el personal de salud, similar a datos internacionales existentes.28 Especulamos que este resultado esté relacionado con el enfoque de género en la fuerza laboral del sistema de salud cubano, en el cual 71,2 % del personal pertenece al sexo femenino, dentro de la profesión mencionada las féminas representan el 87,8 % y los médicos 69,5%.28 Al respecto, se sugiere en el futuro la realización de estudio de causalidad para una mayor comprensión y toma de medidas científicamente demostradas.
La presencia de una cantidad importante de casos, confirmados por prueba diagnóstica de alta fiabilidad como el PCR-TR y tener realizadas las investigaciones epidemiológicas que incluyen las encuestas epidemiológicas a la totalidad de ellos, constituyen las principales fortalezas de este trabajo. El sesgo de información implícito en toda investigación epidemiológica en la que se incluye la aplicación de un cuestionario, es sin duda la principal limitación.
Se concluye que la presente descripción de la COVID -19 en La Habana desde el 17 de marzo a 30 de junio ofrece una nueva información a la comunidad científica nacional e internacional de la zona clasificada el epicentro de la epidemia en Cuba. El momento de mayor incidencia tiene su origen a nivel comunitario pero las instituciones cerradas son igualmente importantes grupos de riesgo a tener en cuenta durante la vigilancia epidemiológica. La existencia de variaciones de la incidencia, mortalidad y letalidad entre los diferentes municipios, además de los grupos de edad predominante, las comorbilidades relacionadas con los estadios clínicos de la enfermedad y el contagio del personal de salud son características distintivas de la infección por SARS-CoV-2, similar a lo informado internacionalmente. Sin dudas, la presencia de un plan nacional para el enfrentamiento de esta contingencia y su puesta en marcha antes de la presencia de los primeros casos junto a la voluntad política del Estado es una fortaleza en la evolución satisfactoria de la pandemia.
Es recomendable continuar profundizando en la epidemiología y los impactos de las intervenciones salubristas serán estudios necesarios para con ello aumentar el caudal de conocimiento de la enfermedad y potenciar el uso de las mejores intervenciones.