INTRODUCCIÓN
La epidemia VIH ha sufrido transformaciones dependientes de su patogenia, su manejo general y tratamiento. Múltiples han sido sus manifestaciones clínicas, incluso con serio peligro para la vida. Las manifestaciones reumáticas han estado presentes en todos los países grupos étnicos y raciales desde su primer informe por Winchester y cols. en 1987.1 Nuestro grupo en 1993 hizo los primeros reportes en pacientes VIH/SIDA en Cuba presentando una serie de casos con síndrome de Reiter. Luego se amplió el espectro a las espondiloartropatías seronegativas caracterizando su patrón clínico y otras entidades incluyendo una paciente con lupus Like, en una larga serie de casos en la era previa a la terapia antirretroviral (ARV) altamente eficaz (TARVAE).2-3
El lupus eritematoso sistémico (LES) clasifica como una compleja, multisistémica enfermedad autoinmune que evoluciona por brotes de actividad, con diferentes grados de severidad, determinante de daño crónico irreversible, con disminución de la calidad de vida y de su expectativa en el tiempo. Estudios en Latinoamérica confirman que afecta a diferentes grupos étnicos y raciales con particularidades basadas además en el estatus socioeconómico y las asociaciones comórbidas a partir de la genética y la influencia de diversos factores ambientales.4
Los latinoamericanos desarrollan una afección severa, con elevado nivel de actividad, lo cual aunado a que existen demoras en el orden diagnóstico propicia una mortalidad elevada causada por actividad de la enfermedad y las infecciones.5
Las infecciones constituyen un capitulo particular en pacientes con LES, y se ha dicho que los pacientes VIH, pueden desarrollar afecciones autoinmunes y reumáticas incluido el Lupus aunque esta asociación resulta poco frecuente. A nivel mundial no existen muchos reportes que demuestren la asociación entre LES y la infección por el VIH y aunque existen diferencias sustanciales en cuanto a los mecanismos patogénicos que obran en ambas entidades, presentan homologías en el orden clínico las cuales en ocasiones hacen difícil establecer el diagnóstico diferencial entre estas entidades.6 En el orden terapéutico se debe asumir con mucho juicio la conducta, atendiendo al tratamiento específico con drogas inmunosupresoras que requieren en muchas ocasiones los pacientes con LES, el estado de inmunosupresión que presentan los pacientes VIH/SIDA, y las potentes drogas ARV que se les prescribe. Estas drogas han propiciado convertir prácticamente la infección VIH en un proceso crónico con altas probabilidades de sobrevivencia por años, lo cual constituye un gran logro aunque cuentan con marcada toxicidad, y causan severos trastornos metabólicos.7
Basados en los elementos planteados se asume como un gran reto en el orden clínico la evaluación, diagnóstico, tratamiento y seguimiento de pacientes aquejados con estas dos enfermedades. Por ello, nuestro objetivo estuvo dirigido a reportar estos dos primeros casos con esta infrecuente asociación clínica en el marco de la epidemia cubana VIH-SIDA. Metodológicamente desarrollamos una amplia revisión por Med-Line, Pubmed-Lilacs entre otros motores de búsqueda utilizando las palabras clave, Systemic lupus, VIH infection, AIDS, Rheumatic diseases. No conocemos de otros estudios que establezcan una descripción clínica y analítica de este tipo de pacientes en Cuba.
Presentación de caso clínico. Paciente 1
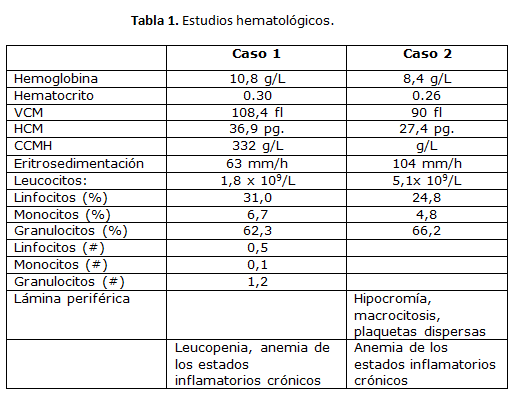
Paciente femenina de 47 años de edad con APP de LES desde 1992 tratada con prednisona (20 mg) al día manteniéndose compensada, con brotes de actividad aislados. Diagnóstico de VIH/SIDA realizado por test de ELISA +y confirmación por Western Blott en el año 2000 tratado con drogas antirretrovirales de alta efectividad (TARVAE) zidovudina, lamivudina, efavirenz. Ingresa refiriendo marcada astenia y manifestaciones generales, cuadro febril, disuria hace 1 mes, disnea de esfuerzos y dolor torácico en hemitorax izquierdo. Poliartralgias de grandes articulaciones con escala visual de dolor 6/10, que alivia con antinflamatorios. Examen f ísico: paciente con marcado deterioro muscular y adiposo, lesiones en piel difusas en tórax abdomen y miembros superiores hipercrómicas, úlceras orales, alopecia universal con gran discoide que ocupa todo el cuero cabelludo. Disminución del Murmullo vesicular en ambos campos, no estertores, taquicardia sin soplos, lumbalgia bilateral. Ingresa para estudio y tratamiento. Complementarios: con anemia 10 g/ HB, leucopenia marcada. (Tabla 1)
Química sanguínea normal al igual que la función hepática, (Tabla 2) alterada la función renal con creatinina en 137.6, microalbuminuria de 38.6 mcg / L. Reactantes de fase aguda alterados, LDH 448; proteína C reactiva positiva, cituria con leucocituria, microalbuminuria, hematíes por sépsis en la orina con cultivos negativos.
Positividad de los anticuerpos ANA y Anti-DNA de doble cadena. Conteo de CD4-273 cel (38%). (Tabla 3) Carga viral en cero.
Hemocultivos, urocultivos y cultivos de esputos sin crecimiento bacteriano, esputos BAAR negativos, y para otras micobacterias u otros microorganismos. (Tabla 4)
Exámenes de Tórax negativo, radiología de rodillas negativas. Ultrasonografía con elementos de sinovitis crónica y quiste poplíteo. (Tabla 5)
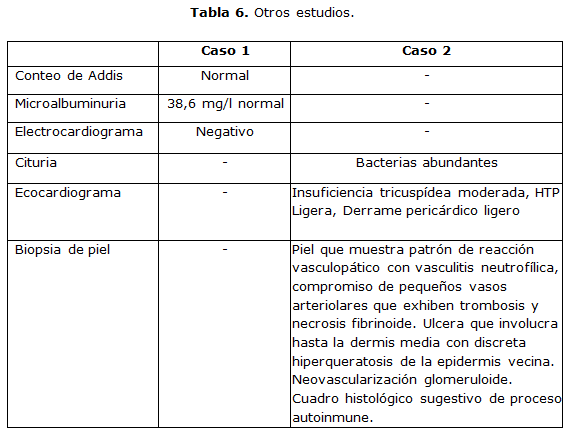
EKG, negativo. (Tabla 6) Se interconsulta con reumatología, y establece el diagnóstico de LES en actividad; sépsis urinaria crónica agudizada, sobre un terreno de enfermedad renal crónica, por posible nefropatía lúpica. Se trata con Medidas generales, hidratación y corrección hidroelectrolítica, ceftriaxone 8 días, antisépticos urinarios, prednisona 20 mg al día, calcio suplementario más vitamina D. y fosfato de cloroquina (150 mg/día) vía oral. ARV de alta efectividad. Cremas esteroideas para la piel. Durante el ingreso en sala ha mantenido una evolución favorable, sale de alta a los 14 días con seguimiento por infectología y reumatología.
En resumen se trata de una paciente que a los 20 años de edad, se le diagnosticó LES con criterios clínicos e inmunológicos, y se mantuvo por 8 años en tratamiento con analgésicos, antiinflamatorios y dosis pequeñas a moderadas de esteroides, por brotes de actividad de su enfermedad y desarrollo de daño renal crónico. En el año 2000 adquiere la infección VIH/SIDA de debut, llevando TARVAE. Ha tenido ingresos previos por infecciones oportunistas, cambios en su terapia ARV y ajustes por el LES y daño renal crónico. El diagnóstico y tratamiento oportuno con drogas ARV, antimaláricos y esteroides, y antibióticos ha propiciado el control de ambas entidades y una larga supervivencia. No ha sido preciso imponer tratamiento con otras drogas inmunosupresoras.
Presentación de caso clínico paciente 2
Paciente femenina de 30 años de edad con APP de infección VIH/SIDA desde el 2007. Comenzó la TARVAE a las 14 semanas de embarazo con zidovudina, lamivudina, nevirapine; actualmente con tenofovir, lamivudina y anzavir. Hace unos meses (al cierre del 2018) estuvo ingresada en otro hospital por lesiones en piel vasculíticas, recibiendo tratamiento con altas dosis de esteroides, luego comenzó con cuadro pruriginoso, lesiones eritematosas, papulosas y costrosas de distribución sistémica, asociado a fiebre, 38, 5 grados celsius, artralgia sin artritis y astenia, además de edemas en miembros inferiores, duros, dolorosos y de difícil godet, mejorando su cuadro parcialmente pero sin diagnóstico preciso. Acude al Instituto de Medicina Tropical Pedro Kouri, fue internada y fue valorada en conjunto con el servicio de reumatología, por posible colagenosis.
Se trata de una paciente joven obesa, con 12 años de evolución de su enfermedad infecciosa, controlada con la TARVAE. La paciente debutó con un síndrome febril, toma del estado general, lesiones importantes vasculíticas de miembros inferiores complicadas con ulceraciones infectadas que remedaban pioderma gangrenosa. Otras lesiones diseminadas en piel con rascado, costras y manchas por un cuadro infeccioso a tipo escabiosis que sólo cedió con ivercmentina por vía oral. Desarrolló proceso respiratorio inflamatorio asociado a serositis pleural.
Los estudios presentaron criterios diagnósticos clínicos e inmunológicos para LES, con ANA y Anti-DNA de doble cadena positivos. [Tabla 3] Se le impuso un fuerte tratamiento antibiótico de amplio espectro, asociado a altas dosis de esteroides, antimaláricos medidas generales de apoyo e hidratación adecuada, aplicación de ivercmentina oral y permetrina para las lesiones en piel y el tratamiento ARV, favorecieron una buena evolución con control absoluto del cuadro clínico. Resultó muy interesante la asociación del cuadro de LES, con un alto nivel de actividad mucocutánea, poliarticular y de serosas, e infección pulmonar en su debut, con una sobre infestación por Sarcoptero Escabiei y pioderma gangrenoso en MID.
DISCUSIÓN
En las pacientes que reportamos con infección VIH, y lupus asociado, que desarrollaron intensos brotes de actividad, con infecciones bacterianas e infestaciones parasitarias sobreañadidas, logramos alcanzar el control o estado de muy baja actividad de la enfermedad con esteroides a dosis moderadas y altas, antimaláricos, tratamiento antibiótico de amplio espectro y medidas generales y de soporte, en el contexto de una adecuada terapia ARV de alta eficiencia, que ha permitido mantener a las pacientes con altos conteos de células T CD4 + y sin carga viral demostrable; por lo cual no fue preciso imponer tratamiento con drogas de segunda línea citotóxicas. Llama la atención que en ambos casos contaban con una larga supervivencia con estudios estadísticos no paramétricos por Curvas de Kaplan y Maier, desde el contagio con el VIH, con 19 y 12 años respectivamente, lo cual sugiere un excelente control del VIH, y larga supervivencia atribuible a las drogas ARV.
El comportamiento clínico de la paciente 1; nos hace pensar que probablemente los mecanismos de la inmunidad celular y humoral alterados por la infección VIH, pueden haber propiciado que hayan sido aislados los brotes y nivel de actividad del LES en este caso por años y como se ha informado en otras publicaciones, los brotes no están relacionados con la terapia ARV que se aplica.8
No resultan frecuentes los reporte de asociación entre el VIH y el LES. Un estudio de revisión realizado por Zhang y cols,9 arrojó que desde el primer reporte en 1988 hasta el año 2007, usando las palabras clave keywords “systemic lupus erythematosus” and “AIDS” or “HIV” via PubMed, Medline, se habían reportado en la literatura, sólo 76 casos con ambas entidades, concomitantes. Así mismo esos autores reportaron el primer caso en China de un paciente VIH que desarrolló lupus, describiendo las características clínicas, su espectro y complicaciones presentes. Otros estudio señalan que los pacientes pueden desarrollar el LES posterior al VIH en tanto otros adquirieron la enfermedad en edades pediátricas e incluso varios casos la adquirieron por la vía congénita.10-12
Los niños VIH, con lupus desarrollan con frecuencia manifestaciones renales incluso nefropatía lúpica.12-13 Si bien nuestras pacientes son adultas, una de ellas probablemente desarrolló nefropatía lúpica, sin poder descartar como causa la Nefropatía propia del VIH, y los efectos deletéreos de drogas que pueden desarrollar daño renal como el tenofovir análogo de nucleótido que bloquea la acción de la enzima transcriptasa inversa fundamental para la replicación viral.
En la serie pediátrica de pacientes VIH, del IPK que estudiamos junto a la profesora Ida Rosa González, no hallamos casos con lupus, siendo el SILD la única enfermedad reumática autoinmune constatada. 14 No conocemos de otros reportes de lupus en población pediátrica VIH publicados en nuestro país.
Resulta difícil realmente establecer cuando nuestra paciente 1, desarrolló criterios diagnósticos para LES considerando The American College of Rheumatology or the SLICC criteria for SLE diagnosis,15 y de este modo como ha ocurrido en otros estudios,16 definir si desarrolló este brote de actividad en su debut como una forma de respuesta paradójica expresión del denominado síndrome inflamatorio de reconstitución inmune (IRIS), en función de los años que llevaba en tratamiento ARV.17 El IRIS tiene una prevalencia del 10-32% entre los pacientes que comienzan la terapia ARV y se acepta su aparición en los primeros meses de iniciada la infección lo cual no se corresponde con los tiempos de tratamiento de nuestros casos.18,19
El inicio de la terapia ARV, guía a los pacientes infectados a una recuperación de las células T CD4+ con aumento de su número y restauración de la respuesta inmune en contra de una gran variedad de patógenos, lo cual resulta en una reducción de la frecuencia de infecciones oportunistas, y prolongada supervivencia. Sin embargo en un grupo de pacientes la desregulación de la respuesta inmune luego de la terapia ARV, conduce paradójicamente al desarrollo de manifestaciones clínicas severas como expresión del síndrome inflamatorio de reconstitución inmune.20 Elemento que sospechamos sin que se cumpliesen criterios clínicos confirmatorios en nuestra paciente.
La paciente 2, hizo un severo debut del lupus luego de varios años con el VIH. Clínicamente desarrolló un síndrome febril prolongado, toma del estado general, lesiones vasculíticas de miembros inferiores y ulceradas en el tercio medio e inferior de la pierna derecha de difícil curación y a todo ello se sumó una severa escabiosis. Todo ello en el contexto de tratamiento ARV, e inesperadamente, con un conteo normal de células T CD4, y carga viral no detectable. De cualquier forma resulta muy interesante que haya dos pacientes que cuenten con esta asociación patológica en nuestra larga casuística. En la era pre-HAART, informamos de un caso que mantenía criterios clínicos para lupus like.21
Los pacientes VIH pueden desarrollar diversas manifestaciones autoinmune reumáticas incluido el LES, con sus múltiples formas de expresión y aquellas manifestaciones dependientes de la infección asociada como ocurrió en nuestro primer caso que desarrolló severa alopecia y discoide universal, al margen de estar en tratamiento ARV.22,23 Algunos autores han señalado y nuestro estudio confirma que la infección VIH, y LES constituye una asociación infrecuente, aunque se presenta en el ambiente clínico y se ha informado que cuando coexisten ambos procesos resultan de pronóstico más grave incluso fatal. 24-26
La mayor parte de los casos que se afectan suelen ser del sexo femenino de acuerdo con los reportes de frecuencia y en rango de edades entre (R/23-47) promedio 38 años, datos en correspondencia con nuestros casos reportados.27,28
En la cohorte del Grupo Latinoamericano de estudio del LES (GLADEL) en población general, se demostró que en los pacientes estudiados, la presencia de lesiones discoide constituían un factor protector para desarrollo de nefropatía lúpica.4 Sin embargo nuestra paciente 1, presentó daño renal por posible nefropatía lúpica, y contaba con severo discoide en cuero cabelludo. Por supuesto que estamos ante un caso aislado y en un contexto particular marcado por las diferencias que imponen los mecanismos inmunopatógénicos alterados de la infección VIH/SIDA.
Las pacientes que reportamos cuentan con similares características a lo reportado en la literatura al diagnóstico de la enfermedad. La mayor parte de nuestros pacientes tienen una buena adherencia al tratamiento, ARV de alta eficiencia por lo cual suelen alcanzar una mayor supervivencia por curvas de Kaplan y Maier. Nuestros casos cuentan con 19 y 12 años de supervivencia luego de la adquisición del VIH en el 2000 y 2007 respectivamente.
Ambas pacientes cubanas estaban manteniendo un conteo de linfocitos T CD4+ superior a las 500 /mm3 células, y sin carga viral detectable en sangre. (Tabla 3)
Los mecanismos asociados a la aparición de enfermedades reumáticas en pacientes con VIH no están claros. La invasión viral directa, la activación policlonal de células B y otros factores genéticos y ambientales, se han sugerido. Generalmente el cuadro clínico de estos pacientes con LES, es similar al de los pacientes que no tienen VIH aunque algunos autores han postulado una mayor severidad.29 Ambos pueden presentar una combinación de síntomas que incluyen cuadro febril, rash en piel, pérdida de peso, dolores articulares, anemia, leucopenia y vasculitis entre otros. Estas manifestaciones han estado presentes en los casos que reportamos. Del mismo modo vale destacar que en estos desórdenes existen significativas alteraciones con disfunción de células T y B, con activación policlonal de células T y B.(Tabla 3) Estas alteraciones conllevan a pesquisar pacientes con LES, dado que pueden resultar de difícil diagnóstico diferencial con la infección VIH-SIDA. 30-32
Las manifestaciones renales resultan frecuentes en pacientes con lupus con prevalencias hasta del 70% de los casos. Entre pacientes con VIH, pueden desarrollarse trastornos renales con nefropatía severa determinada por la infección VIH en sí misma, aunque puede estar determinadas por algunas drogas ARV usadas. Varios autores han reportado como frecuente la asociación de daño renal y nefropatía lúpica entre pacientes VIH.33
Las pacientes presentaron títulos altos de anticuerpos antinucleares (ANA) y anti-DNA de doble cadena confirmatorios del diagnóstico de lupus. (Tabla 3) Estos auto anticuerpos son la piedra angular en pacientes con lupus, aunque su presencia a títulos bajos puede causar confusión en el contexto de la infección VIH.34 Durante este proceso existe un aumento de expresión de múltiples auto anticuerpos en sangre incluidos ANA, anti-DNA, y anticuerpos antifosfolípidos entre los pacientes aquejados, aunque se conoce que carecen en esencia de capacidades autoreactivas. No obstante se sabe que pueden generar problemas en el orden diagnóstico.35,36
Las pacientes respondieron bien al tratamiento impuesto con antimaláricos como cloroquina y dosis intermedias en el primer caso y dosis altas en el segundo caso de corticoesteroides por la actividad de la enfermedad lúpica presente, evaluando el riesgo beneficio. Otros estudios señalan los beneficios de los antimaláricos para el control del LES, e incluso como droga con efectos positivos sobre el control del VIH y de su replicación con disminución de la carga viral, por mecanismos que incluyen a la proteína P24.37 Esta estrategia terapéutica nos ha permitido evitar imponer tratamiento con drogas inmunosupresoras. La experiencia previa al advenimiento de las drogas ARV efectivas, demostró una rápida y a veces fatal progresión de los pacientes reumáticos luego de la administración de las terapias con drogas inmunosupresoras. El metotrexate fue la más utilizada y rápidamente proscrita ante la aparición de infecciones oportunistas graves y neoplasias.29
Hoy día se ha demostrado que estas pueden ser usadas, en pacientes VIH, luego de una adecuada evaluación integral, considerando caso por caso, y que cumplan con criterios de estabilidad inmunológica con los niveles de linfocitos T CD4+ y control estricto de su enfermedad infecciosa sin replicación viral demostrable en sangre. De hecho se acepta la posibilidad de que los pacientes puedan acceder incluso a la terapia con drogas biológicas.38
En ambas paciente logramos una recuperación completa luego de imponer tratamiento para el LES, y mantener la TARVAE, con los esquemas de zidovudina, lamivudina, y efavirenz en un caso y tenofovir una droga que bloque la acción de la transcriptasa inversa en el otro, dentro de los esquemas terapéuticos más usados en Cuba.
CONCLUSIONES
presentamos dos pacientes que en el contexto de la epidemia cubana desarrollaron la inusual asociación entre lupus y la infección VIH. Analizamos el comportamiento clínico de ambos casos, los mecanismos patogénicos que obran en ambos proceso lo cual los hace difícil de diferenciar y obligan a extremar las medidas en el orden diagnóstico, diferencial y terapéutico. De igual modo hicimos una revisión de los reportes en la literatura con un análisis comparativo de nuestras experiencias en la era previa y posterior a la TARVAE.