INTRODUCCIÓN
Las lesiones meniscales son una causa frecuente de consulta en la clínica de la rodilla. Presentan una alta incidencia tanto dentro de la población deportista profesional como aficionada; se ha estimado en 60-70/100 000 habitantes cada año. Son cuatro veces más frecuentes en hombres que en mujeres y la mayoría se producen entre los 20 y los 31 años en el sexo masculino y entre los 11 y los 20 años en el femenino y constituye la indicación más frecuente de artroscopía de rodilla actualmente.1
Las lesiones meniscales ocurren habitualmente en el contexto de un mecanismo traumático o por degeneración de la sustancia del menisco. Las degenerativas suceden con frecuencia en varones en la cuarta, la quinta o la sexta década. En las mujeres la enfermedad meniscal es bastante constante después de la segunda década de la vida. En los pacientes más jóvenes existe mayor probabilidad de que la lesión meniscal sea traumática.2
Los meniscos tienen una enorme facilidad para lesionarse y, curiosamente, muy poca para la reparación. El menisco puede romperse por causas mecánicas, bioquímicas o por alteraciones del colágeno. Las lesiones meniscales se describen y se clasifican según su apariencia y su localización anatómica. También se dividen en completas o incompletas según ocupen todo el espesor del menisco o parte de él.3 La mayoría de los pacientes se presentan con un dolor agudo y punzante luego de una lesión con la rodilla en rotación y flexión con el pie fijo en el suelo. La duración del dolor es variable y el paciente puede presentarse con aumento de líquido intraarticular recurrente o con sensación de bloqueo.4
La resonancia magnética nuclear (RMN) ha sido utilizada exitosamente por más de 20 años como una herramienta de diagnóstico importante en las lesiones meniscales de rodilla. Es por esto que se ha establecido como una modalidad diagnóstica confiable y segura, con numerosas ventajas con respecto a otros métodos diagnósticos. El ultrasonido (US) de alta resolución es una herramienta cada vez más usada y ha desplegado un amplio abanico de posibilidades en el diagnóstico de las lesiones meniscales; puede realizarse en la misma consulta, al lado de la camilla, es inocua, rápida, cómoda, muy bien aceptada por el paciente, no interferida por prótesis o implantes metálicos y permite examinar múltiples articulaciones en repetidas ocasiones. Según lo observado en la literatura existen discrepancias entre los hallazgos en el ultrasonido (US), la RMN y la artroscopía, por lo que se considera a esta última como el patrón de oro para el diagnóstico de lesiones de estructuras internas de la rodilla.5
En el presente trabajo se pretende evaluar la relación entre el ultrasonido, la resonancia magnética nuclear y la artroscopía en lesiones meniscales porque no existe estudio comparativo entre los resultados imagenológicos dados por el ultrasonido y la RMN en la enfermedad meniscal y los resultados obtenidos durante la artroscopía de rodilla en los pacientes que acuden al Servicio de Ortopedia del Hospital “Arnaldo Milián Castro” por estas enfermedades.
MÉTODOS
Tipo de estudio
Se realizó un estudio descriptivo y observacional en pacientes atendidos en la Consulta de Ortopedia del Hospital Clínico Quirúrgico Universitario “Arnaldo Milián Castro” de la Ciudad de Santa Clara, Provincia de Villa Clara, con enfermedades meniscales en el período comprendido entre enero de 2015 y marzo de 2017.
Población y muestra
La población quedó conformada por todos los pacientes con enfermedades meniscales atendidos en la Consulta de Ortopedia del Hospital “Arnaldo Milián Castro” en el período comprendido entre enero de 2015 y diciembre de 2016. La muestra no probabilística e intencional quedó constituida por 36 pacientes que cumplieron los siguientes criterios.
Criterios de inclusión
Pacientes con diagnóstico de meniscopatías mediante artroscopía con exámenes previos imagenológicos (ultrasonido y resonancia magnética nuclear)
Pacientes que declaran su consentimiento para incluirse en este estudio
Criterios de exclusión
Pacientes con antecedentes de intervención quirúrgica de rodilla
Pacientes con antecedentes de padecimientos inflamatorios sistémicos
Pacientes con infecciones de partes blandas o articulares de rodilla
Pacientes que no declaran su consentimiento para participar en este estudio.
Técnicas y procedimientos
- Técnicas de obtención de la información
Las fuentes de información fueron la historia clínica, los informes de US y de RMN y el informe operatorio de cada paciente incluido en el estudio. Los modelos de recolección de la información se incluyeron en una planilla de recolección de datos en la que se archivó toda la información general relacionada con la investigación.
- Técnicas de procesamiento y análisis de la información
El procesamiento de la información se realizó por la investigadora principal. Con la información acopiada se confeccionó una base de datos en formato Excel de la Microsoft Office versión XP, la que fue posteriormente exportada al sistema SPSS versión 20.0 para su análisis.
- Análisis estadístico
Se determinaron las frecuencias absolutas y relativas, así como medidas de tendencia central. En caso de que fue necesario evaluar la asociación entre variables se utilizó el Ji cuadrado de independencia y el de homogeneidad para determinar diferencias entre grupos. Para analizar la concordancia entre los diagnósticos establecidos se utilizaron tablas de contingencia y se empleó el índice Kappa. Los 33 valores utilizados para determinar el grado de acuerdo fueron: 0-0,2 insignificante; 0,2-0,4 bajo; 0,4-0,6 moderado; 0,6-0,8 bueno y 0,8-1 muy bueno. Para todos los análisis se utilizó un intervalo de confianza del 95% y se prefijó una zona crítica o de rechazo (alfa) de 0,05% en relación al valor de probabilidades p; es decir, a p<0,05 existió significación estadística.
- Técnicas de discusión y síntesis
Se expusieron los resultados y se procedió a compararlos con la literatura existente. Se discutieron en base a los objetivos planteados y finalmente se verificaron las coincidencias y las contradicciones entre el presente estudio y otros revisados y se arribó a conclusiones.
- Procedimientos
Para la realización de la RMN se utilizó un resonador de bajo campo, imán abierto, de 0,35 Tesla, de la firma Alemana SIEMENS, modelo MAGNETOM C. La secuencia rutinaria incluyó cortes sagitales en T1, en T2 y en densidad protónica (DP) y coronales en STIR (secuencia empleada en resonancia magnética que permite suprimir la señal de determinados elementos o tejidos de forma específica -grasa-), lo que permitió un estudio de los meniscos y ligamentos con cortes lo más finos posibles y con la rodilla rotada entre cinco y 10 grados hacia afuera y utilizando una bobina de rodilla. A continuación se realizaron cortes sagitales en T2 que fueron muy útiles para el estudio de los ligamentos intraarticulares. También se realizaron cortes coronales en T1 y en T2 que fueron de utilidad para el estudio de los ligamentos colaterales, así como para detectar las separaciones menisco-capsulares. Los cortes axiales se utilizaron como imágenes de referencia para los restantes cortes y tuvieron un valor particular en el estudio de la articulación patelo-femoral y en el examen de la plica mediopatelar.
Para el estudio ultrasonográfico de la rodilla el examen se inició con el paciente en decúbito supino, con las piernas extendidas, en ambas rodillas, y se practicaron maniobras de contracción muscular isométrica y movimientos pasivos y activos de flexión y extensión de la rodilla. Se utilizaron transductores de 7,5MHz y se realizaron cortes longitudinales y transversales que se extendieron desde la región suprarrotuliana hasta la porción distal de la rodilla. Las porciones laterales (externa y medial) se estudiaron en esta misma posición o con una ligera inclinación del paciente que trataba de separar ambas piernas. Para el estudio de la región posterior se colocó al paciente en decúbito prono y se realizaron cortes longitudinales, en línea media y para sagitales, así como cortes transversales que se extendieron por toda la región poplítea.
La artroscopía se realizó según lo describe toda la literatura respecto al tema.6
RESULTADOS
En la Tabla 1 se observa que predominaron los pacientes (12, 33,3%) que se encontraban entre los 40 y los 49 años, seguidos de los que tenían entre 50 y 59 (nueve, 25%). La media de edad fue de 41,34 (DE 6,75) años, con un mínimo de 18 y un máximo de 72 años.
En cuanto al sexo predominó el masculino (28, 77,7%). En relación a las causas en el 86,1% (31) la lesión se produjo producto de causa no traumática y en el 13,9% (cinco) fue traumática.
De acuerdo al diagnóstico ultrasonográfico la lesión meniscal predominante fue la del menisco medial (21, 58,6%) y fueron hiperecogénicas (27, 75%). Las lesiones meniscales se ubicaron en el cuerno posterior (26, 72,2%). En cuanto a la morfología meniscal hubo 16 (57,14%) con protrusión. Las lesiones asociadas que más se diagnosticaron fueron la bursitis (13, 27,7%) y los quistes de Baker (12, 25,53%) -Tabla 2-.
Tabla 2 Diagnóstico por US según la localización, los cambios en la ecogenicidad, la ubicación de la lesión, los cambios en la morfología y las lesiones asociadas
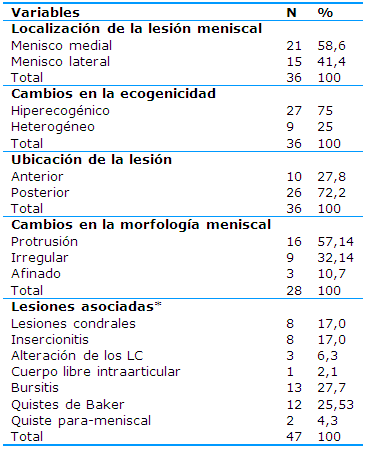
*Un mismo paciente tenía más de una lesión asociada
En relación al diagnóstico por RMN predominó la lesión en el menisco medial (22, 61%), la hiperintensidad meniscal se observó en 25 (69,4%) pacientes y la protrusión en 15 (41,7%). La lesión se ubicó en el cuerno posterior (26, 72,2%). La lesión asociada que más se observó fue la plica (12, 24,5%) -Tabla 3-.
Tabla 3 Diagnóstico por RMN según la localización, la hiperintensidad meniscal, la protrusión, la ubicación de la lesión, los cambios en la morfología y las lesiones asociadas
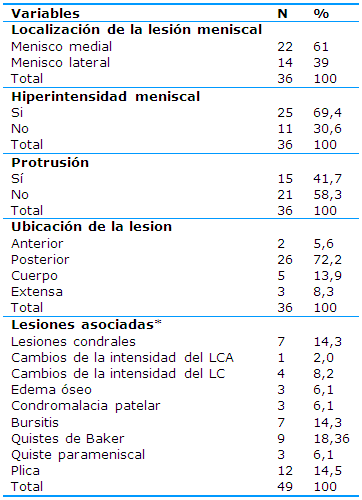
*Un mismo paciente tenía más de una lesión asociada
El diagnóstico artroscópico mostró que predominó la ruptura en el menisco medial (20, 56%), la ubicación de la lesión meniscal en el cuerno posterior (27, 75%) y las lesiones asociadas fueron las condrales (ocho, 16,7%), la sinovitis (12, 25%) y la plica (14, 29,2%) -Tabla 4-.
Tabla 4 Diagnóstico por artroscopia según la localización, la ubicación de la lesión y las lesiones asociadas
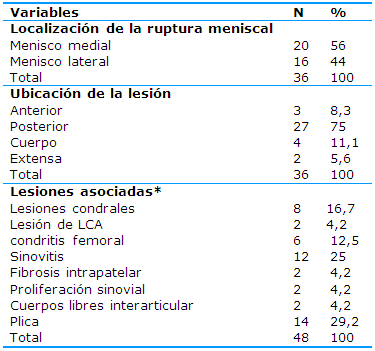
*Un mismo paciente tenía más de una lesión asociada
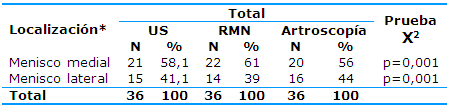
En la Tabla 5 se expone la concordancia entre los métodos diagnósticos utilizados según la localización de la ruptura meniscal. El mayor número de lesiones del menisco medial se diagnosticaron por RMN y US (61% y 58,1%, respectivamente), las del menisco lateral fueron diagnosticadas por US y artroscopía (41,1% y 44%, respectivamente).
DISCUSIÓN
Las lesiones y las enfermedades de la articulación de la rodilla ocupan un lugar importante entre otras afecciones del sistema osteomioarticular porque es parte de la base estable para las piernas que permite andar, correr, patear y saltar; porque es la que absorbe los impactos y regula las fuerzas y las cargas que se generan al tocar el suelo y por su localización anatómica, que la expone a traumatismos.7 Las lesiones meniscales degenerativas ocurren con frecuencia en varones en la cuarta, la quinta o la sexta décadas de la vida. En esta investigación, como se presenta en la Tabla 1, el adulto joven y el adulto mayor tuvieron un máximo de presentación entre la cuarta y la quinta décadas de la vida.
En el estudio realizado por Bari y colaboradores8 en pacientes con lesiones meniscales y de ligamentos cruzados de la rodilla la distribución por edades mostró un predominio de los casos entre 25 y 34 años (115, 31,7%), seguidos de los de entre 35 y 44 (89, 24,5%) y los de entre 45 y 54 años (70, 19,3%); la media de edad fue de 40,4 años. En esta investigación no fue relevante la relación de la lesión meniscal con la lesión de los ligamentos cruzados.
Gujjar y colaboradores9 evaluaron un grupo de pacientes (30) con lesiones de menisco traumáticas, con un rango de edad entre 11 y 60 años, con una media de 41,22 y una desviación estándar de 7,6 años; resultados que concuerdan con la media de edad de esta investigación, aunque sin tener relevancia el antecedente traumático.
Un estudio prospectivo en pacientes con lesiones meniscales realizado por Reed y colaboradores10 muestra que el rango de edad se encontraba entre los 20 y los 58 años, con una media de 41,96 y una desviación estándar de 10,5 años, resultados que coinciden con los de este trabajo.
Los autores de este artículo concuerdan en gran parte con la media de edad manifestada en los estudios realizados por Gujjar y colaboradores9 y con Reed y colaboradores10 pero, a diferencia de ellos, el mayor número de pacientes con lesiones meniscales se encuentran entre los 40 y los 49 años de edad.
La literatura plantea que las lesiones meniscales son más frecuentes en el sexo masculino debido a que el género masculino es el que continuamente está expuesto a este tipo de enfermedad por su participación en actividades deportivas y trabajos de peso, lo que los hace más susceptibles a lesiones.11
En una investigación realizada en México por Valles y colaboradores12 la mayoría (55%) de los pacientes con lesiones meniscales de rodilla fueron del sexo masculino, resultados que se asemejan a los de este estudio.
Se evaluaron un total de 86 pacientes en el estudio de Cayetano Báez13 y, en relación con el sexo, hubo un predominio del género masculino (58, 67,4%), resultados similares a los de esta serie.
La etiología de la lesión muestra un predominio de la lesión no traumática en el 86,1% de los pacientes, a diferencia de los mecanismos de lesión meniscal más frecuentes encontrados por Álvarez y colaboradores,14 que fueron el degenerativo (64,2%) y el traumático (35,7%). El mecanismo de lesión no traumático se encontró en mayor relación en personas de la quinta y la sexta décadas de la vida, resultados que se asemejan a los de esta serie.
Rahman y colaboradores,15 cuando evaluaron la causa de la ruptura meniscal, encontraron resultados similares a los de esta investigación pues solo 10 pacientes de los 22 (45%) refirieron antecedente de traumatismo importante.
Desde el punto de vista morfológico en las roturas meniscales se describen la orientación vertical (horizontal u oblicua), la dirección (longitudinal o radial) y la extensión (completa o incompleta). Las tres formas básicas de la rotura son la longitudinal, la radial y la horizontal. La longitudinal separa al menisco en fragmentos interno y externo, la horizontal en fragmentos superior e inferior y la radial en porciones anterior y posterior. Las formas complejas son las compuestas por más de un trazo con apariencia multifragmentaria en la resonancia magnética nuclear de alto campo.16
La lesión meniscal suele acompañarse de variadas afecciones articulares extrameniscales, lo que condiciona una interpretación clínica dudosa, de manera que se recurre al diagnóstico por imágenes para definir la lesión meniscal y las enfermedades asociadas.
En la Tabla 2 se exponen los hallazgos del US según la localización, los cambios en la ecogenicidad, la ubicación de la lesión meniscal, los cambios en la morfología y las lesiones asociadas. Se encontró un predominio de las lesiones del menisco medial (58%), de las hiperecogénicas (75%), de las del cuerno posterior (72,2%) y de las protruidas (57,14%), mientras que la lesión asociada que más se diagnosticó mediante esta vía fue la bursitis (27,7%).
En la serie de El-Monem y Enaba17 se utilizó el US de alta resolución, que se correlacionó con la RMN para el diagnóstico de las lesiones meniscales, y se encontró que según la localización 18 se encontraban en el menisco medio y siete en el lateral, mientras que según la ubicación 10 se encontraban en el cuerno anterior y 17 en el posterior. Dentro de las lesiones asociadas se detectaron 12 lesiones del LCA y tres del ligamento cruzado posterior (LCP), resultados que no se asemejan a los de este estudio porque prevaleció la bursitis.
Fusting y Casser18 también utilizaron el US para el diagnóstico de las lesiones meniscales y encontraron que, en la mayor parte de los casos (24), la ubicación de la lesión se informó en el menisco medial y solo siete en el lateral, resultados que de manera parcial concuerdan con los de este estudio.
En la Tabla 3 se exponen los hallazgos de la RMN según la localización, la hiperintensidad meniscal, la protrusión, la ubicación de la lesión meniscal, los cambios en la morfología y las lesiones asociadas. Se encontró un predominio de las lesiones del menisco medial (61%), de las hiperintensas (69,4%), de las no protruídas (58,3%) y del cuerno posterior (72,2%), mientras que la lesión asociada que más se diagnosticó mediante esta vía fue la plica (24,5%).
Las RMN realizadas por Esparragoza Montero y colaboradores19 mostraron ocho casos de ruptura del menisco lateral, nueve de generación intrasustancia y 23 sin lesiones. La mayoría de los casos de ruptura (cinco de ocho) afectaron al cuerno posterior. Los casos de degeneración intrasustancia afectaron mayormente al cuerno anterior del menisco lateral. Se informaron dos casos de degeneración intrasustancia que se asociaron a ruptura meniscal y en tres casos la afectación fue de ambos cuernos. En el menisco medial hubo 14 casos de ruptura por RMN, todos los casos interesaban al cuerno posterior. Se notificaron 12 casos de degeneración intrasustancia y 14 sin lesiones meniscales. Se valoró la presencia de otras lesiones asociadas y se encontró ruptura del LCA en cinco (12,5%), ruptura parcial del LCA en cuatro (10%), condromalacia patelar en 27 (67,5%), lesión del ligamento colateral medial en cuatro (10%), quistes parameniscales en siete (17,5%), plicas sinoviales en 11 (27.5%), derrame articular en 16 (40%) y lesión ósea (daño subcondral) en tres (7,5%), resultados que se asemejan a los de esta serie.
Cuando Illescas Cárdenas20 realizó la RMN a los casos incluidos en su serie observó que el menisco más lesionado fue el interno (103, 39,4%), de acuerdo al grado de lesión el 52,3% (89) se clasificó como grado II. El tipo de rotura más frecuente fue la longitudinal, que se presentó en un 40% en el menisco interno y en el 44% en el externo y la menos frecuente fue la compleja, con un 13% en ambos meniscos. Otras lesiones asociadas encontradas en esta investigación fueron los cambios degenerativos (78, 32,7%), las lesiones de ligamentos laterales (31, 13%), la bursitis (125, 52,5%), los quistes de Baker (cuatro, 1,6%), el derrame articular (89, 91,7%), las fracturas (cinco, 5,1%) y otras lesiones (tres, 3%), resultados que de forma parcial se parecen a los de este estudio.
Según la investigación efectuada por Quesquén Valverde21 la RMN realizada a los pacientes mostró que un total de 12 (24%) casos con lesiones meniscales fueron clasificados como grado II y otros 11 (22%) como grado III, otros 14 (28%) tenían, además, lesiones de ligamentos cruzados; como lesiones asociadas se encontraron la condromalacia (15, 30%), la lesión de la médula ósea (11, 22%), el derrame articular (26, 52%), la colección de líquido (32, 64%), la plica sinovial (cinco, 10%) y el ganglión (cuatro, 8%), resultados diferentes a los de esta serie.
Según Santillán Alcas,22 en relación a la localización del desgarro de menisco en la RMN, el menisco medial fue el más afectado (56,2%) y el lateral el menos (29,2%); además, que un 14,6% de los pacientes presentó desgarro en ambos meniscos. En cuanto al tipo de lesión meniscal el que se presentó más fue el tipo complejo (33,7%), seguido del desgarro radial (25,8%), mientras que el horizontal (16,9%), el degenerativo (11,2%), el en asa de balde (6,7%) y el longitudinal (5,6%) fueron los menos frecuentes. Según la ubicación de la lesión meniscal la mayor parte de los casos fue en el cuerno posterior (76,1%), mientras que para un paciente no se encontró información sobre su ubicación de la lesión meniscal. Los hallazgos más frecuentes asociados al desgarro de meniscos fueron el derrame articular (26,1%), seguido de la rotura del ligamento cruzado anterior (23,9%) y la sinovitis (23,9%), mientras que el 3% de los pacientes no presentaron hallazgos asociados a la enfermedad meniscal, resultados concordantes con los de este trabajo.
En la Tabla 4 se exponen los hallazgos de la artroscopía según la localización, la ubicación de la lesión meniscal y las lesiones asociadas. Se encontró un predominio de las lesiones del menisco medial (56%) y del cuerno posterior (75%), mientras que la lesión asociada que más se diagnosticó mediante esta vía fueron la sinovitis (25%) y las lesiones condrales (16,7%).
Al momento de la intervención quirúrgica Figueroa y colaboradores4 objetivaron 20 lesiones del menisco medial (57,1%) y 15 roturas del menisco lateral (42,9%). Los tipos de lesiones más frecuentes fueron las longitudinales (23%), las de en asa de balde (23%) y las radiales (17%). Además se detectaron lesiones asociadas en 26% de las rodillas. Las más frecuentes fueron tres lesiones condrales menores, tres condrales, dos roturas del ligamento cruzado anterior y una plica sinovial medial, resultados que mayormente no concuerdan con los de este estudio.
Al realizar la artroscopía Pons Porrata y colaboradores16 encontraron que, de acuerdo a la localización, 30 (56,6%) se encontraban en el menisco medial y 17 (30,1%) en el lateral. Según la ubicación la mayoría, 47 (63%), estaban en el cuerno posterior y 27 (36%) en el cuerno anterior y el cuerpo, respectivamente. Los tipos de lesiones predominantes fueron la rotura incompleta (56,6%) y la completa (52,8%) y entre las lesiones acompañantes primó la sinovitis (92,5%), resultados que de forma parcial se parecen a los de esta serie.
Los meniscos que más frecuentemente se encontraron lesionados según la artroscopía en la investigación de Zuqui Ramírez y colaboradores23 fueron el medio (65, 66,3%) y el lateral (28, 28,5%); solo en cinco pacientes se trató de otro tipo de lesión y en 11 (11,2%) de forma bilateral. Dentro de las lesiones más encontradas en artroscopía asociadas a las meniscopatías están las condropatías (24, 24,4%), 12 (12,2%) para las sinoviopatías (postraumáticas, hiperuricémicas y crónicas, entre otras), la lesión del ligamento cruzado (11, 11,2%), las degenerativas (nueve, 9,1%) y la osteocondritis (dos, 2%), resultados concordantes de forma parcial con los de este estudio.
Respecto a la clasificación morfológica artroscópica Villarroel Méndez24 obtuvo los siguientes resultados: lesiones longitudinales en el 38,2%, con una ligera mayor frecuencia en el menisco lateral; una gran parte (10 de 11 meniscopatías) son lesiones en “asa de balde”. Le siguieron las lesiones complejas (30,9%), de las que la mitad no tenían antecedente traumático, por lo que su tiempo de enfermedad fue crónico y se apreciaron signos degenerativos en el menisco lesionado. Con respecto a las lesiones asociadas a meniscopatías se confirmó, por vía artroscópica, que la de mayor por ciento fue la sinovitis hipertrófica (31,8%), seguida de desgarro del LCA y colaterales (20,2%). Acerca de la incidencia de meniscopatías se obtuvo lesión en el menisco medial (33, 52%, en el lateral (23, 37%) y en ambos meniscos (siete, 11%), resultados que concuerdan parcialmente con los de este trabajo.
Los resultados del US y la RMN fueron comparados con la artroscopía para el diagnóstico de las lesiones meniscales en el estudio de Ravichandra y colaboradores.25 El US mostró una sensibilidad de 48,6%, una especificidad de 85,7%, un valor predictivo positivo de 66,6%, un valor predictivo negativo de 73,9% y una eficacia diagnóstica del 72%, mientras que la RMN mostró una sensibilidad de 50%, una especificidad de 90,6%, un valor predictivo positivo de 75%, un valor predictivo negativo de 76,3% y una eficacia diagnóstica de 76%, comportamiento similar al de este trabajo.
Timotijevic y colaboradores26 encontraron un sensibilidad de 85% (IC 95%; 61-97), una especificidad de 90% (IC 95%; 70-99), un valor predictivo positivo de 90% (IC 95%; 67-99) y un valor predictivo de 86% (IC 95%; 65-97) cuando compararon el US con la artroscopía y una sensibilidad de 75% (IC 95%; 51-91), una especificidad de 95% (IC 95%; 76-100), un valor predictivo positivo de 94% (IC 95%; 70-99) y un valor predictivo negativo de 80% (IC 95%; 59-93) cuando se comparó la RMN con la artroscopía en el diagnóstico de las lesiones meniscales, resultados que se comportan de manera similar a los de esta serie.
Después de todo el análisis de los datos obtenidos los autores de este artículo sugieren utilizar el US y la RMN como herramientas diagnósticas en los pacientes con diagnóstico clínico de lesión meniscal en el Hospital “Arnaldo Milián Castro” e introducir la RMN de alto campo para mejor caracterización de las lesiones meniscales y para establecer un grupo interdisciplinario entre Especialistas en Radiología, Ortopedia, Fisiatría y artroscopistas con el objetivo de expandir y ampliar la información de las meniscopatías para hacer más dinámica la realización de los estudios previos a la artroscopía para, a futuro, realizar proyectos investigativos con mayor casuística.
CONCLUSIONES
Las características sociodemográficas que predominan en los casos estudiados son la afectación de la rodilla derecha, las edades entre 40 y 49 años, el sexo masculino y no tener antecedentes traumáticos. Los resultados de mayor frecuencia en el estudio del ultrasonido son la lesión del menisco medial en el cuerno posterior y la hiperecogenicidad. Los hallazgos que destacan en la RMN son la lesión del menisco medial, con presencia de hiperintensidad y ubicación en el cuerno posterior. Los resultados relevantes obtenidos en la artroscopía son la lesión del menisco medial ubicado a nivel del cuerno posterior y el cuerpo. Existe una buena correlación para las tres variables analizadas entre los tres métodos diagnósticos, la mayor es entre la RMN y la artroscopía debido al índice de coincidencia detectado entre ellos.