INTRODUCCIÓN
Se denomina escroto agudo a un conjunto de afecciones que se caracterizan por el aumento de tamaño de la bolsa escrotal y que está acompañado de signos inflamatorios y de otros síntomas y signos que varían en dependencia de la causa que lo origina. El síndrome de escroto agudo es frecuente en la edad pediátrica y constituye una urgencia quirúrgica y urológica. La valoración del Especialista en Cirugía, que implica la interpretación de las manifestaciones clínicas y de las imágenes por ecografía Doppler testicular -estudio de elección por su alta precisión para determinar la vascularización y la viabilidad del testículo afectado- permite confirmar el diagnóstico e indicar el mejor tratamiento según la afección específica que origina el síndrome. El diagnóstico acertado y el tratamiento oportuno por parte de los Especialistas en Cirugía y en Urología es de suma importancia para la evolución y la resolución del síndrome de escroto agudo porque posibilita conservar la viabilidad del testículo y evita trastornos como la atrofia y la infertilidad del paciente en la edad adulta.1
El escroto agudo quirúrgico es una de las urgencias más frecuentes en la edad pediátrica. Este síndrome se caracteriza por la inflamación aguda del escroto debido a cambios en su contenido; el tratamiento es quirúrgico y su demora puede llevar a la pérdida de la glándula por compromiso vascular irreversible. Generalmente tendrá todos los signos clínicos de la inflamación: dolor, calor, rubor, aumento de volumen del escroto e impotencia funcional y, ocasionalmente, abolición del reflejo cremasteriano. Tiene que cumplir dos requisitos: que el dolor sea agudo y que su causa sea debida a una alteración del contenido escrotal.1,2,3,4
De las causas mayores es la torsión de la hidátides testicular, la más frecuente en la edad pediátrica (45%), seguida de la orquiepididimitis (35%) y de la torsión testicular (16%), aunque la frecuencia varía según las edades de los pacientes: la torsión de la hidátides es más frecuente después del primer año y antes de la pubertad, la epididimitis y la torsión del cordón espermático son más frecuentes en la etapa perinatal y en la pubertad, la torsión testicular constituyen del uno al 1,5% de las urgencias urológicas. Tiene dos picos de máxima frecuencia: uno en el período neonatal y en el primer año de vida y otro entre los 13 y los 16 años de edad. Es más frecuente en la adolescencia (1x4 000), del cinco al 12% son perinatales y se pierde el 95% de los testículos afectados porque generalmente ocurren mucho antes del nacimiento. El testículo izquierdo es el más afectado y puede ser bilateral, sobre todo en recién nacidos.2
La torsión testicular es una urgencia urológica que afecta a 4,5 de cada 100 000 hombres menores de 25 años. Requiere un diagnóstico oportuno y una intervención en las primeras cuatro a seis horas para evitar la pérdida irreversible del parénquima testicular.5
Debido a la importancia del diagnóstico y el manejo de las enfermedades escrotales en la infancia surge la necesidad de realizar la presente investigación, con el objetivo de describir los aspectos epidemiológicos, clínicos y quirúrgicos de niños con síndrome del escroto agudo.
MÉTODOS
Se realizó una investigación científica de desarrollo, descriptiva de corte transversal, en el Hospital Pediátrico Universitario “José Luis Miranda” de la Ciudad de Santa Clara, de la Provincia de Villa Clara, en el período de tiempo desde el año 2021 hasta 2022.
Fueron estudiados todos los niños (117) con diagnóstico de escroto agudo atendidos en el Servicio de Cirugía de la institución antes mencionada durante el período de enero de 2017 a septiembre de 2021.
Se operacionalizaron las siguientes variables:
Variables epidemiológicas: grupo de edad y procedencia.
Variables clínicas: manifestaciones clínicas, tiempo de evolución del cuadro clínico, método diagnóstico, diagnósticos del escroto agudo y manejo quirúrgico.
El análisis documental de las historias clínicas fue el método empírico rector en la recolección de los datos que fueron almacenados en un fichero de datos Excel, exportados al SPSS (Statistical Package for the Social Sciences) versión 22.0 para Windows para su análisis estadístico.
La descripción de las variables se expresó a través de la frecuencia absoluta y el por ciento. Se realizó la prueba de homogeneidad basada en la distribución Chi cuadrado para probar la hipótesis nula (H0) de que existe homogeneidad entre los grupos, teniendo en cuenta las limitaciones de la prueba se mostró el estadístico de la prueba exacta de Fisher. Se obtuvo como resultado un estadígrafo y su probabilidad (p) asociada. Para la decisión estadística se trabajó con una confiabilidad de 95% (α=0,05). Si p<0,05 se rechazó la H0. Se consideró la existencia de diferencias significativas entre las proporciones que se compararon. Los resultados de la investigación se mostraron en texto, tablas y figuras para su mejor comprensión.
El estudio se rigió por los principios éticos de la investigación biomédica, lo establecido en la Declaración de Helsinki, promulgada en 1964 y enmendada en 1975 por la Organización Mundial de la Salud (OMS), por la última versión correspondiente a la 52da Asamblea General de Edimburgo, Escocia, octubre de 2000 y por las regulaciones estatales del Ministerio de Salud Pública (MINSAP), vigentes en la República de Cuba.
RESULTADOS
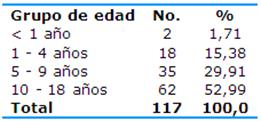
Del total de pacientes con diagnóstico de escroto agudo las edades entre 10 y 18 años (62, 52,99%) y entre cinco y nueve años (35, 29,91%) fueron las de mayor representatividad -entre los dos grupos acumularon el 82,90%- (Tabla 1).
Hubo un predominio marcado de los pacientes provenientes del Municipio de Santa Clara (68, 58,12%), el resto procedían de los otros municipios de la provincia.
En el presente estudio las manifestaciones clínicas que predominan fueron el dolor (114, 97,4%) y el rubor (116, 99,1%) casi en la totalidad de los pacientes (Tabla 2).
Tabla 2 Manifestaciones clínicas de los niños con escroto agudo quirúrgico

*Por ciento calculado respecto al total (N=117)
Fuente: historias clínicas
En la Figura 1 se ilustra la distribución de la enfermedad del escroto agudo por grupos de edad. El mayor número de pacientes fueron diagnosticados con torsión de la hidátides (88, 75,21%), grupo que predominó; en todos los grupos de edad: el 80% de los que tenían entre cinco y nueve años, el 77,4% entre los de 10 y 18 años y el 66,7% entre los de uno a cuatro años. Los dos niños menores de un año presentaron torsión testicular. Hubo diferencias estadísticas significativas (X²=11,629; p=0,047).
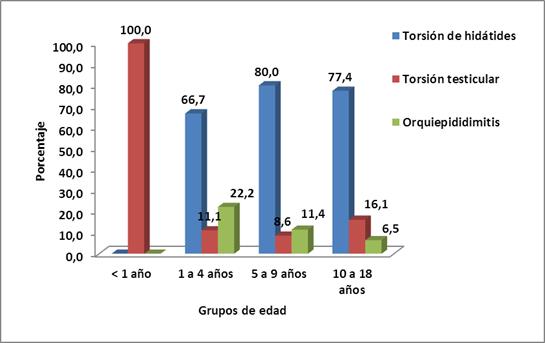
Fig. 1 Pacientes según el grupo de edad y la enfermedad del escroto agudo quirúrgico Fuente: historias clínicas
La distribución de la enfermedad del escroto agudo difiere significativamente en el tiempo de evolución del cuadro clínico (Tabla 3).
Existe predominio del diagnóstico del escroto agudo quirúrgico dentro de las seis y hasta las 24 horas (75, 64,10%). La torsión de la hidátides predomina como diagnóstico principal en este tiempo de evolución (56, 63,64%), dato que corrobora que el cuadro clínico de esta enfermedad es menos florido y de evolución más atenuada que en la torsión testicular y la orquiepididimitis; por lo que su diagnóstico se hace con menor premura y, en muchos casos, se deja evolucionar.
En el estudio solo tres pacientes fueron diagnosticados después de las 24 horas, todos con diagnóstico de torsión testicular, lo que repercutió negativamente en su manejo posterior.
Tabla 3 Pacientes según el tiempo de evolución del cuadro clínico y la enfermedad del escroto agudo
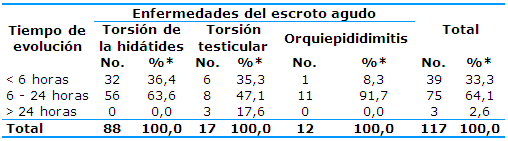
* Por ciento calculado con relación al total de la columna
X²=14,782; p=0,003
Existe una asociación significativa entre la enfermedad del escroto agudo y el método diagnóstico en los pacientes estudiados. El método clínico predominó en el diagnóstico de escroto agudo quirúrgico, aunque se utilizó, en tres casos, el ultrasonido Doppler por la necesidad de ver el grado de compromiso vascular del testículo afecto (Tabla 4).
Tabla 4 Pacientes según el método diagnóstico utilizado
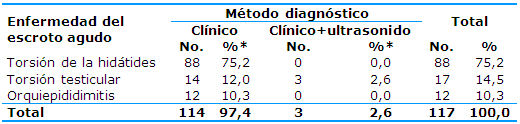
*Por ciento calculado con relación al total (N=117)
X²=10,564; p=0,003
La distribución del diagnóstico del escroto agudo difiere significativamente en el manejo quirúrgico de esta enfermedad.
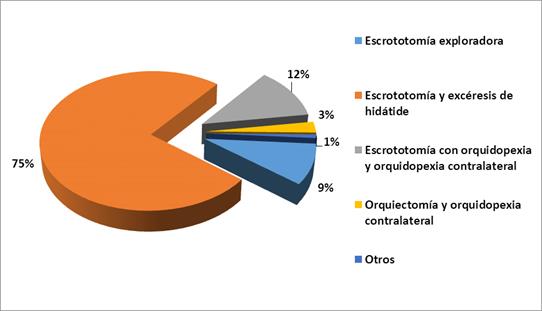
Prima la escrototomía con excéresis de la hidátide porque este fue el diagnóstico principal (88, 75,21%). Especial atención debe darse a que de 17 pacientes diagnosticados con torsión testicular solo tres (2,56%) fueron tributarios de orquiectomía y orquidopexia contralateral, los mismos pacientes que se diagnosticaron después de las 24 horas de evolución y en los que se utilizó el ultrasonido Doppler para constatar la presencia de flujo vascular, lo que orientó su manejo posterior (Figura 2).
DISCUSIÓN
En la investigación la población concuerda con la señalada por otros autores de publicaciones científicas en las que el grupo de edad más representativo fue el de 10 a 18 años, principalmente posterior a los 12 años, etapa de la pubertad.1,2,3,4,5
En un estudio de 117 pacientes el 67% de los casos tuvieron edades entre 10 y 18 años (p = 0,0001). Al examen físico el tamaño del hemiescroto, la posición y la orientación del testículo se presentaron, respectivamente: 85% aumentado (p= 0,046), 60% ascendido (p= 0,048) y 67% horizontalizado (p= 0,004). El dolor pulsátil fue el más frecuente, descrito en un 63,4% de los casos (p= 0,028). Los que consultaron en las primeras 12 horas tuvieron mejor desenlace -63%- (p= 0,0001), al igual que los intervenidos en las primeras seis horas -80%- (p= 0,049).5
Aunque la torsión de testículo puede aparecer a cualquier edad, epidemiológicamente presenta dos picos de incidencia: uno menos prevalente en el período neonatal y otro más frecuente a partir de la pubertad, en torno al 65% entre los 12 y 18 años de edad. Esta consideración es importante porque la edad va a ser determinante en la etiopatogenia, la localización y el tipo de tratamiento en cada caso.4
Cuando en el examen clínico hay congestión y tumefacción testicular por compresión venosa se evoluciona hacia isquemia y necrosis por obstrucción arterial. Los dos factores principales de riesgo del daño testicular son el tiempo de evolución y el grado de torsión del cordón espermático.4,5,6
Una deformidad típica, estimada en el 12% de los varones (bilateral en el 40% de los casos), es el denominando testículo en badajo de campana, el que está horizontalizado, suspendido por el cordón testicular dentro de la vaginal.1,4,7
El color de la piel que más presenta escroto agudo es el blanco (114, 97,44%). No se encontraron referencias en otros estudios en los que exista predominio respecto al color de la piel y tampoco a su relevancia.1,5
Hubo predominio marcado de los pacientes provenientes del Municipio de Santa Clara, Ciudad cabecera de la Provincia de Villa Clara, en la que se encuentra el Hospital Pediátrico Provincial de referencia, que atiende a los pacientes quirúrgicos de la Región Central del país.
En otros países se encontró que el 75% de los pacientes ingresados por síndrome escrotal agudo fueron de procedencia urbana, y en un estudio epidemiológico realizado se encontró que hasta el 33% de los pacientes provenían de áreas urbanas, un dato considerable en la epidemiología frente a tan solo un 10% procedentes de áreas rurales.1,8
En un estudio retrospectivo se informaron 87 pacientes con escroto agudo, con los siguientes hallazgos clínicos: dolor escrotal, náusea y vómito, síntomas urinarios y fiebre y signos como el aumento del volumen testicular, el edema escrotal, el eritema escrotal, la hipersensibilidad testicular y el nódulo hipersensible.2
Otros autores y una guía clínica refieren otros signos como el reflejo cremasteriano anormal y las anormalidades en la posición del testículo (signo de Gouverneur, signo de Brunzel, signo de Angell, signo de Prehn, signo del punto azul o de Fistol y signo de Ger) y las asociadas a alteraciones como el hidrocele.2
El dolor escrotal es el síntoma más frecuente y se informa una frecuencia del 94% al 100% en sus tres principales etiologías. En la torsión testicular el dolor es intenso y súbito, localizado en el testículo y con irradiación hacia la ingle y el abdomen inferior.2
Se pueden presentar síntomas neurovegetativos como: náusea, vómito, palidez, sudoración y sensación de desmayo; sin embargo, estos síntomas son más orientadores para la torsión testicular. Heinen encontró en niños de > de 12 años que la náusea y el vómito poseen un alto valor predictivo para torsión testicular (96 y 98%, respectivamente).2
La piuria y los síntomas miccionales, como la disuria, se presentan en el 14 y hasta el 28,9% de los pacientes con orquiepididimitis, a diferencia de los casos con torsión testicular o torsión de apéndices testiculares, en los que no se informan.2,4
La enfermedad del escroto agudo afecta al grupo etario entre los 4 meses y los 15 años de edad hasta en un 70%; sin embargo, se reconoce que puede presentarse a cualquier edad, con un pico menor en el primer año de vida.2
La torsión testicular es una condición frecuente y, aunque se ha estimado en la literatura que la prevalencia exacta en pacientes que presentan escroto agudo varía del 9% al 72%, la literatura reciente ha mostrado una prevalencia que varía del 12 al 25%.1,4,9
La torsión testicular se considera una urgencia quirúrgica porque si no se establece el tratamiento en un plazo de aproximadamente seis horas puede evolucionar hasta el infarto del testículo, con la consiguiente pérdida del órgano. La incidencia estimada es de uno por cada 4 000 hombres menores de 25 años. Aunque puede aparecer a cualquier edad, es más frecuente durante la adolescencia. Un segundo pico de incidencia se presenta durante el período neonatal, en el que es predominante la torsión de tipo extravaginal.9
En el presente estudio el mayor número de pacientes fueron diagnosticados con torsión de la hidátides (88, 85,2%), algo que concuerda con datos de otros autores.1,2
La literatura muestra que la gran mayoría de los pacientes acuden a la consulta después de las seis horas, que la torsión testicular es la más grave, que se agudiza con el paso de las horas y que se hacen irreversibles sus efectos sobre la vitalidad del teste afecto luego de las 24 horas, no así en la torsión de la hidátides o en la orquiepididimitis, que pueden evolucionar sin complicaciones debido a que sus manifestaciones clínicas son leves de inicio y no se agudizan hasta luego de las 72 horas.4,5,10,11,12
La distribución de la enfermedad del escroto agudo difiere significativamente en el tiempo de evolución del cuadro clínico. Existe predominio del diagnóstico dentro de las seis y las 24 horas, con 75 pacientes, que representan el 64,10% del total de la muestra. La torsión de la hidátides predomina como diagnóstico principal, en este tiempo de evolución con 56 pacientes, que representan el 47,8% del total de la muestra; el cuadro clínico en esta enfermedad es menos florido y de evolución más atenuada que en la torsión testicular y la orquiepididimitis.2,4
Dato que interesa en el estudio es que solo tres pacientes fueron diagnosticados después de las 24 horas, todos con diagnóstico de torsión testicular, lo que repercutió negativamente en su manejo posterior.
La duración de los síntomas es más corta en la torsión testicular (69% en las primeras 12 horas) en comparación a la torsión de apéndice testicular (62%) y a la epididimitis aguda (31%).2
Existe un predominio total del método clínico, aunque se utilizó en tres casos el ultrasonido Doppler para ver el grado de compromiso vascular del testículo afecto. Este método tiene un alto grado de especificidad próximo al 98% y una sensibilidad del 78%, que no solo es un método diagnóstico, sino que también es pronóstico y evolutivo. Se utiliza cuando el diagnóstico de torsión testicular se hace tardíamente.10,11,12,13,14,15
En un estudio realizado en el período comprendido entre el primero de enero de 2015 y el 31 de diciembre de 2018, durante el que se intervinieron quirúrgicamente 68 pacientes con diagnóstico de síndrome escrotal agudo, 49 (72%) presentaron una torsión del cordón espermático y el resto, 14 (28%), presentaron torsión de la hidátide testicular. En los casos de torsión testicular el testículo derecho fue el afectado en un 58% de los casos, mientras que el izquierdo se encontraba afectado en un 42%. En nueve pacientes se constató que la rotación es interna y en dos externa, mientras que en el resto no se menciona el sentido de la torsión. Todos los pacientes, a excepción del neonato operado, presentaban una fijación testicular anómala, que fue una malformación bilateral en el 100% de los casos. De los pacientes que presentaban torsión testicular 16 (32,6%) requirieron orquiectomía, mientras que en los 33 pacientes restantes (67,4%) se realizó detorsión y pexia testicular. En la mayoría de los casos en los que se decidió conservar el testículo (24 de 33 pacientes) se constató, en la descripción operatoria, que existía una importante isquemia testicular y que luego de la detorsión y de realizar maniobras de reanimación el testículo presentó una mínima recoloración, razón por la que se decidió preservarlo. En todos los casos se realizó la pexia del testículo contralateral en el mismo acto quirúrgico.13
Cárceles valora la simetría en relación al tamaño, a la localización, al aspecto del parénquima testicular y a la presencia o no de flujo Doppler arterial y ofrece información sobre el engrosamiento y la posición del cordón espermático (torsión), el engrosamiento de cubiertas testiculares y de la bolsa escrotal o el tamaño y los signos inflamatorios de los apéndices testiculares o del epidídimo.3 El flujo arterial está disminuido o no se evidencia en el testículo torsionado, pero es fundamental tener en cuenta algunas consideraciones que pueden llevar a errores diagnósticos. Así, debido al propio proceso inflamatorio, es posible evidenciar aumento de flujo venoso por congestión testicular, hipervascularización de las cubiertas testiculares o preservación parcial de la vascularización arterial en las fases iniciales de torsión testicular o en las torsiones intermitentes, lo que puede dar lugar a resultados falsos negativos.12,13,14,15,16 Puede ofrecer falsos diagnósticos positivos de torsión testicular en situaciones como grandes hidroceles a tensión, hernias inguinoescrotales o hematomas testiculares de gran tamaño que dificulten la vascularización.10,11,12,13,14 Se considera el estudio estándar de oro, con la ventaja de ser un procedimiento rápido, no invasivo, accesible; sin embargo, es necesario contar con personal capacitado por lo que es dependiente-operador.2
La gammagrafía del escroto y la resonancia magnética proporcionan una sensibilidad y una especificidad comparables a la ecografía. Poseen un valor diagnóstico menor en comparación con el ultrasonido Doppler, requieren la aplicación de radio fármacos, tienen un costo elevado y, en ocasiones, utilizan sedación.11
La literatura muestra tasas de salvamento testicular que varían del 50% al 94,7%, en dependencia del intervalo entre el inicio del dolor y la intervención quirúrgica.2,16
Cuando se resuelve dentro de las seis horas posteriores al inicio del dolor se informa una tasa de recuperación del 90 al 100%, esta tasa disminuye del 20 al 50% después de 12 horas y del cero al 10% cuando es mayor de 24 horas.2,4,5
Existe una tasa alta de orquiectomía y orquidopexia contralateral (95%) asociada, principalmente, al diagnóstico tardío de la torsión testicular, por encima de las 12 horas. La baja percepción de riesgo respecto al dolor y al aumento de volumen testicular está presente en la mayoría de los pacientes que acuden a la consulta, ligado al costo de los servicios médicos.4
Esto difiere ampliamente de la bibliografía consultada porque en la mayoría de los países no todas las enfermedades del escroto agudo tienen manejo quirúrgico, a excepción de la torsión testicular, para evitar la pérdida testicular del niño.2
En el caso de la torsión de la hidátides amplios estudios abogan y utilizan el tratamiento médico con analgésicos y su resolución espontánea respecto a la orquiepididimitis, en dependencia de las manifestaciones clínicas y de su causa; también el tratamiento es médico e incluye analgésicos y antibióticos.2
Se han descrito numerosas causas de escroto agudo en pacientes en la edad pediátrica, entre ellas la torsión testicular, la torsión de la hidátides, la orquiepididimitis, la orquitis, la epididimitis, el edema escrotal idiopático, la necrosis grasa del escroto, la deferentitis, la funiculitis, los abscesos (escrotal y testicular), los traumatismos y, aunque con menor frecuencia en las edades pediátricas, los tumores testiculares. En algunos casos es difícil precisar la causa después de la anamnesis y del examen físico y es necesaria la ecografía Doppler para confirmarlo. El tratamiento es controversial entre los Especialistas en Cirugía y en Urología. Los primeros abogan por la exploración quirúrgica de inmediato o en las primeras seis horas de iniciado el cuadro clínico y los segundos prefieren una conducta más conservadora, con seguimiento estricto del paciente.17
La torsión del cordón espermático figura entre las causas más frecuentes de dolor testicular en la infancia. El tiempo de evolución de la enfermedad y los síntomas con que se presentan los pacientes son un factor decisivo en la conducta quirúrgica a seguir.18