Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Ortopedia y Traumatología
versión On-line ISSN 1561-3100
Rev Cubana Ortop Traumatol v.24 n.2 Ciudad de la Habana jul.-dic. 2010
Evaluación neurofisiológica de la mielopatía espondilótica cervical
Neurophysiologic assessment on cervical spondylotic myelopathy
Évaluation neurophysiologique de la myélopathie spondylique cervicale
Bárbara Aymeé Hernández Hernández,I Lázaro Alberto González Romero,II Yenisset Carrero Texidor,III Fara Luisa Cepero Noriega IV
IDoctora en Ciencias Médicas. Especialista de II Grado en Neurofisiología Clínica. Asistente de Morfofisiología. Investigador Auxiliar. Departamento de Neurofisiología, Complejo Científico Ortopédico Internacional «Frank País». La Habana, Cuba.
IILicenciado en Enfermería. Departamento de Neurofisiología, Clínica Central «Cira García». La Habana, Cuba.
IIILicenciada en Enfermería. Especialista de I Grado en Fisiología Normal y Patológica. Máster en Educación Médica Superior. Asistente de Morfofisiología. Complejo Científico Ortopédico Internacional «Frank País». La Habana, Cuba.
IVEspecialista de II Grado en Neurología. Máster en Urgencias Médicas. Instructor de Morfofisiología. Complejo Científico Ortopédico Internacional «Frank País». La Habana, Cuba.
RESUMEN
INTRODUCCIÓN. La mielopatía espondilótica es una enfermedad frecuente, que representa la cuarta parte de las paraparesias y tetraparesias no traumáticas. Su diagnóstico se sustenta en los datos clínicos, radiológicos y neurofisiológicos. El objetivo de esta investigación fue demostrar las alteraciones de los parámetros electrofisiológicos evaluados mediante diferentes estudios y describir estas alteraciones, así como correlacionar las alteraciones de los estudios neurofisiológicos con la intensidad de la afectación radiológica.
MÉTODOS. Se evaluaron 30 pacientes de uno y otro sexo, con diagnóstico clínico e imaginológico de mielopatía espondilótica cervical. A todos los pacientes se les realizó electromiografía, estudio de conducción nerviosa, onda F, potenciales evocados somatosensoriales y motores. Se aplicaron técnicas de estadística descriptiva a las variables neurofisiológicas y se correlacionaron éstas con el grado de compresión medular apreciable en la resonancia.
RESULTADOS. En la mayoría de los casos los potenciales evocados estaban alterados. La electromiografía mostró resultados alterados en todos los casos: en el 72,7 % se observó un patrón neurógeno difuso, mientras que el resto mostró un patrón de irritación radicular. En el 52,1 % de los casos se demostraron alteraciones moderadas a graves en el estudio de conducción del nervio mediano. Existió una correlación estadísticamente significativa entre la anormalidad de los parámetros electrofisiológicos y la intensidad de la compresión medular observada en las imágenes de resonancia.
CONCLUSIONES. Los potenciales evocados resultan de gran utilidad para la evaluación neurofisiológica en la mielopatía espondilótica. En la mielopatía espondilótica existe gran asociación entre las alteraciones de los parámetros electrofisiológicos y las imágenes de resonancia.
Palabras clave: Mielopatía espondilótica cervical, electromiografía, estudio de conducción, potencial evocado somatosensorial, potencial motor.
ABSTRACT
INTRODUCTION. Spondylotic myelopathy is a common disease representing the fourth part of non-traumatic paraparesis and tetraparesis. Its diagnosis is supported by clinical, radiological and neurophysiological data. The aim of present research was to demonstrate and to describe the alterations of electrophysiological parameters assessed by different studies, as well as to correlationate the neurophysiological studies according the intensity of radiolgical affection.
METHODS. Thirty patients of both sexes were assessed by clinical and imaging diagnosis of cervical spondylotic myelopathy. All of them underwent electromyography, nervous conduction study, F wave, somatosensory and motor evoked potentials. Techniques of descriptive statistics were applied to neurophysiological variables correlating them with the medullary compression degree according to resonance.
RESULTS. In most of the cases the evoked potentials were altered. The electromyography demonstrated altered results in all the cases: in the 72,7% there was a diffuse neurogenic pattern, whereas remained showed a radicular irritation pattern. In the 52,1% of cases there were moderate to severe alterations in the study of medium nerve conduction. A significant statistical correlation was present between the abnormality of electrophysiological parameters and the medullary compression intensity observed in resonance images.
CONCLUSIONS. The evoked potentials are very useful for the neurophysiological assessment in spondylotic myelopathy where is present a strong association among the alterations of electrophysiological parameters and the resonance images.
Key words: Cervical spondylotic myelopathy, electromyography, conduction study, somatosensory evoked potential, motor potential.
RÉSUMÉ
INTRODUCTION. La myélopathie spondylique, représentant la quatrième partie des paraparésies et des tétraparésies non-traumatiques, est une maladie fréquente. Son diagnostic est basé sur des données cliniques, radiologiques et neurophysiologiques. Le but de cette étude a été de démontrer les altérations des paramètres électro-physiologiques évalués dans plusieurs études, et de décrire ces altérations, ainsi que de mettre en corrélation les altérations des études neurophysiologiques avec l'intensité de l'affection radiologique.
MÉTHODES. Trente patients (tous les deux sexes) ont été évalués et diagnostiqués de myélophatie spondylique cervicale en clinique et imagerie. Tous les patients ont subi une électromyographie, une étude de la conduction nerveuse, onde F, potentiels évoqués somatosensoriels et moteurs. Des techniques de statistique descriptive ont été appliquées aux variables neurophysiologiques, et mises en corrélation avec un degré de compression médullaire appréciable en RM.
RÉSULTATS. Dans la plupart des cas, les potentiels évoqués étaient altérés. L'électromyographie a montré des résultats altérés dans tous les cas: Un patron neurogène diffus a été observé (72,7%), tandis que le reste a montré un patron d'irritation radiculaire. Dans 52,1% des cas, on a rencontré des altérations modérées à graves dans l'étude de conduction du nerf moyen. Il a existé une corrélation statistiquement significative entre l'altération des paramètres électro-physiologiques et l'intensité de la compression médullaire observée aux images de RM.
CONCLUSIONS. Les potentiels évoqués se sont rendus bien utiles pour l'évaluation neurophysiologique dans la myélopathie spondylique. Dans cette affection, il y a une grande association entre les altérations des paramètres électro-physiologiques et les images de RM.
Mots clés: Myélopathie spondylique cervicale, électromyographie, étude de la conduction, potentiel évoqué somatosensoriel, potentiel moteur.
INTRODUCCIÓN
En 1838 Key realizó las primeras descripciones de una compresión medular, originada por una enfermedad degenerativa de la columna cervical.1 Posteriormente, diversos autores, como Gowen en 1892, Walton en 1905, Bailey en 1911 y Stookey en 1928, documentaron en la literatura médica elementos relevantes sobre este tema.2-5 Más adelante Robinson y Clerke describieron por primera vez una serie de 120 pacientes afectados por mielopatía cervical espondilótica, y lograron establecer una diferenciación con otras afecciones medulares cervicales compresivas.6-8
Múltiples definiciones aparecen en la literatura para describir esta entidad; sin embargo, la propuesta por Rowland aporta elementos imprescindibles para una definición más completa. Según el autor, «la mielopatía espondilótica cervical (MEC) es una enfermedad crónica en la que la médula espinal resulta dañada, bien de forma directa como consecuencia de su compresión por los elementos osteodiscales del raquis cervical, bien de forma indirecta como consecuencia de la disminución del flujo arterial, del estasis venoso o de otros efectos como son los cambios degenerativos que caracterizan a la espondilosis».2 Rowland considerada como una de las consecuencias más graves de tipo neurodegenerativa el hecho de que afecta al canal medular cervical, pues la MCE es una de las enfermedades neurológicas medulares más frecuentes en las edades mediana y avanzada de la vida.3-7
Epidemiología. La MCE es la causa más frecuente de mielopatía en individuos mayores de 55 años, aunque algunas investigaciones señalan la aparición de signos de compresión medular puede evolucionar de manera asintomática en el 25 % de los individuos mayores de 65 años.8
Fitopatología. Las manifestaciones degenerativas observables en la fisiopatología de la MCE obedecen a un fenómeno multifactorial, pues la combinación de varios elementos repercute en la aparición de las características anatomopatológicas de la enfermedad. La vigencia de la teoría propuesta por Robinson en el decenio de 1970 establece factores de tipo dinámico, estático, vascular y de orden degenerativo para explicar los cambios que tienen lugar en la medula espinal.9 De esta manera, la origina la aparición de procesos como:
- La estenosis del canal medular como factor necesario aunque no imprescindible para la aparición de mielopatía (un 10 % de individuos con estenosis del canal medular evolucionan de forma asintomática).10-12
- La disminución del diámetro en el canal medular, secundaria a cambios degenerativos e hipertróficos que sufren los tejidos involucrados, aparejada a las variaciones de estabilidad y en la biomecánica del raquis cervical.13-16
- El efecto simultáneo de factores asociados a isquemia medular y congestión venosa, que afectan a las oligodendroglias y originan la desmielinización axonal de los fascículos medulares, responsables aparentemente de los graves síntomas presentes en estos pacientes.13-14
- Mecanismos moleculares excitotóxicos mediados por iones de calcio y glutamato, así como por efectos neurotóxicos mediados por el óxido nítrico sobre las glías y las neuronas del raquis medular, los radicales libres, la inflamación neurógena y los fenómenos asociados a la apoptosis celular que podrían explicar estos fenómenos.15, 17- 21
Sin embargo, existen interrogantes aún por develar para explicar la fisiopatología de la MEC. De los mecanismos moleculares invocados en su aparición, solamente existen evidencias experimentales que involucran al óxido nítrico y a los mecanismos de apoptosis celular; el resto de los factores carecen de estudios que avalen estos planteamientos. 17- 21
Diagnóstico. El diagnóstico de la MEC sustenta sus bases clínicamente en tres pilares: datos clínicos, estudios neurorradiológicos y exploraciones neurofisiológicas. La exploración neurofisiológica se basa en los resultados de la electromiografía (EMG), aunque existen técnicas adicionales de valor mucho más limitado, entre las que cabe mencionar la onda F y el reflejo H. Algunas investigaciones informan de una sensibilidad del reflejo H en el diagnóstico de la radiculopatía espondilótica C6-C7, que oscila entre el 56 y el 68 % de efectividad.22-24 La onda F, por su parte, sólo ha demostrado un valor reducido para este diagnóstico.24
Los potenciales evocados somatosensoriales (PESS) y los potenciales evocados motores por estimulación magnética transcortical (PEM) son herramientas diagnósticas, aplicables al estudio paraclínico de la MCE. El registro de los PEM es un método diagnóstico que consiste en la aplicación de impulsos magnéticos cortos a través del cuero cabelludo sobre la corteza motora, y la recogida de los potenciales de acción muscular en músculos de los miembros superiores o de los miembros inferiores.25 Las latencias motoras y el tiempo de conducción central resultan prolongados en esta enfermedad.25
El registro del PESS consiste en la aplicación de un estímulo eléctrico sobre el trayecto de un nervio sensitivo o mixto y la obtención de las respuestas evocadas en distintos sitios de la vía somatosensorial. Los nervios que usualmente se estimulan son el mediano o el cubital en los miembros superiores, y en este caso se miden las latencias de las ondas Erb, N13 y N20, los intervalos interpicos entre ellas y el tiempo de conducción central, que parecen ser los elementos más sensibles.26-29. Es un método diagnóstico de sensibilidad moderada, generalmente por debajo del 50 %, lo cual se atribuye al hecho de que las hernias discales tienden a provocar compresiones ventrolaterales más que dorsales.28,29 Varios artículos clásicos llaman la atención sobre la sensibilidad superior de los estudios realizados desde los miembros inferiores, sobre todo con estímulo en el nervio tibial posterior, y del cálculo de la latencia de la onda P40.30,31 Estos resultados se han confirmado en estudios comparativos recientes que sitúan la sensibilidad de los PESS desde el nervio tibial posterior en el diagnóstico de la MCE en torno al 70 %.32,33
Algunas investigaciones aseveran que la combinación de ambas pruebas diagnósticas (PESS y PEM) es válida para evaluar la afectación funcional de la médula cervical en pacientes presintomáticos.
Otros estudios demuestran que tanto los PESS como los PEM son útiles para la diferenciación entre MCE y otras afecciones.33-35 Estos estudios apoyan el diagnóstico, permiten realizar el diagnóstico diferencial, así como la localización topográfica de la afección y su intensidad, lo cual a su vez permite elaborar un pronóstico de la evolución del paciente y de la conducta ulterior.33-35
El diagnóstico radiológico de la MEC se sustenta en dos pruebas complementarias: mielotomografía axial computarizada (mielo-TAC) y resonancia magnética (RM), aunque mediante radiografía simple se pueden obtener signos de espondilosis cervical, pero no de confirmación de mielopatía.36
Es necesario establecer el diagnóstico diferencial con otras afecciones como son los tumores cervicales, las enfermedades desmielinizantes y neurodegenerativas, sobre todo la enfermedad de la motoneurona, de pronóstico reservado y sin tratamiento efectivo aún en nuestros días.36 Los estudios neurofisiológicos son muy importantes para la realización de este diagnóstico diferencial.35
Síntomas y signos clínicos. Aunque el espectro clínico de la mielopatía y de la radiculopatía se superpone en muchas ocasiones, es posible identificar un perfil mielopático y otro radiculopático. Básicamente, la presencia de dolor de distribución radicular, sin afectación de los miembros inferiores, sugiere una radiculopatía cervical, mientras que la presencia de debilidad en los miembros inferiores, los trastornos de la marcha y la torpeza para movimientos precisos indican un predominio mielopático de la afectación. Los síntomas de dolor pueden presentarse tanto en la mielopatía como en la radiculopatía, si bien en la primera predomina el dolor de distribución axial. En este caso pueden distinguirse variedades de dolor tales como radiculalgia braquial, cefalalgia suboccipital crónica y cervicalgia que se irradia a los hombros y al cuello; las manifestaciones en los hombros es el síndrome doloroso más frecuente en la práctica clínica.25-30
Las raíces más frecuentemente afectadas son C6 y C7, a causa de espondilosis C5-C6 o C6-C7, respectivamente.33 Otro factor presente en la sintomatología de la MCE es el déficit motor; se describe pérdida de destreza manual, dificultad para escribir y debilidad difusa inespecífica, junto con anomalías sensitivas.
La presencia de signos de la primera motoneurona en las extremidades inferiores o superiores en dirección caudal al lugar de la lesión en casos de mielopatía cervical alta, indica la existencia de una afectación medular. La compresión en un punto determinado producirá la abolición de los reflejos de estiramiento o miotáticos correspondientes a las metámeras donde radica la lesión y la exacerbación en los correspondientes a las metámeras inferiores.
El reflejo de Hoffmann es otro hallazgo sugestivo de Mielopatía cervical alta, por encima de C8. El llamado Hoffmann dinámico corresponde al que se logra evocar después que el paciente realice varia flexiones y extensiones voluntarias del cuello.36
El reflejo pectoral exaltado descrito inicialmente por Betcherew en 1902 es evocado al estimular el tendón del músculo pectoral, lo cual provoca la abducción y rotación interna del hombro. Este reflejo se conduce por raíces C5-T1, y su exaltación revela signos de compresión cervical en C2-C3 o C3-C4. Otro signo sugerente de mielopatía es el signo de mano «mielopática» o finger scape sign, que consiste en la abducción espontánea del quinto dedo de la mano, secundaria a una debilidad intrínseca.36 Además existe exaltación de los reflejos osteotendinosos de las 4 extremidades y trastornos sensitivos localizados en diferentes dermatomas.36,37
Tratamiento. El tratamiento de esta afección es eminentemente quirúrgico. En la actualidad pueden utilizarse varias técnicas.37-39
Fundamentación del estudio
Nuestro centro dispone de un laboratorio de neurofisiología clínica dotado de equipos de la más alta y novedosa tecnología. Sin embargo, a los pacientes con diagnóstico de MEC solo se les indica un estudio electromiográfico, sin tener en cuenta otras posibilidades de electrodiagnóstico. Por estas razones decidimos realizar una evaluación neurofisiológica lo más completa posible de esta patología y nos trazamos los objetivos siguientes:
- Demostrar las modificaciones de los parámetros electrofisiológicos evaluados mediante diferentes estudios.
- Describir las alteraciones que se producen en ellos.
- Correlacionar el grado de afección de los estudios neurofisiológicos con la intensidad de las manifestaciones radiológicas.
MÉTODOS
Fueron estudiados 30 pacientes: 16 del sexo femenino y 14 del masculino, con edades comprendidas entre los 31 y 78 años, para una media de edad de 55 años. Los pacientes procedían de la consulta externa del Complejo Científico Ortopédico Internacional «Frank País» y tenían diagnóstico de mielopatía espondilótica cervical.
Criterios de inclusión:
- Edad mayor de 18 años.
- Pacientes cubanos con diagnóstico clínico e imaginológico (por RMN) de MEC, sin operar.
- En cualquier estadio de la enfermedad.
- Que negaran antecedentes de otra enfermedad que pudiera afectar al sistema nervioso.
- Que negaran antecedentes de enfermedad del sistema nervioso.
Criterios de exclusión:
- Menores de 18 años.
- Pacientes con marcapasos, dispositivos metálicos medidores de la presión intracraneal, implantes cocleares, prótesis valvulares.
- Pacientes con antecedentes de convulsiones.
- Pacientes con defectos en el cuero cabelludo.
- Pacientes con láminas metálicas, fragmentos de bala.
- Pacientes con hipertensión endocraneana.
- Pacientes que estuvieran o hayan estado en contacto con tóxicos o medicamentos que afecten el sistema nervioso, por lo menos 3 meses antes del estudio.
- Pacientes con enfermedades neurológicas previas.
- Pacientes con enfermedades psiquiátricas.
- Pacientes que no colaboraran con los estudios que se debían realizar.
Procedimiento experimental
Antes de la realización de los estudios neurofisiológicos se realizó una evaluación neurológica a todos los pacientes.
Para el estudio neurofisiológico se realizó PESS por estimulación eléctrica del nervio tibial posterior, PEM por estimulación magnética transcraneal, electromiografía (EMG), onda F y estudio de conducción nerviosa (ECN). Los registros neurofisiológicos fueron realizados con el equipo Neuronica 5 no integrada, utilizando el programa Sense Witness (versión 3) para los PESS y el programa EMGWorkplace (versión 3.1) para el resto de los estudios. Ambos programas son de producción nacional y los distribuye la firma comercializadora Neuronic S.A.
Para la realización de los PESS se utilizaron electrodos de superficie, de disco, situados en dos canales:
- Cz-Fz, para el registro del potencial cortical P40.
- L1- espina iliaca ipsolateral. para el registro del potencial lumbar.
El filtro pasa-banda utilizado fue 5-200 Hz para el primer canal y 10-1000 Hz para el segundo. La sensibilidad se mantuvo en 5 µv y la velocidad de barrido en 10 ms/div; se realizaron 200 determinaciones de los promedios de las respuestas obtenidas de varias replicas. Se aplicó un estimulo eléctrico, de una duración de 0,2 ms a una frecuencia de estimulación de 1Hz. El estimulador eléctrico se localizó por detrás del maléolo medial, con el objetivo de estimular el nervio tibial posterior en dicha zona. Con esta prueba se analizaron las variables siguientes: latencia del potencial P40, latencia del potencial lumbar y tiempo de conducción central somatosensorial.40,41
La electromiografía se realizó utilizando un electrodo de aguja concéntrica, el cual se colocó en músculos de ambos miembros superiores: deltoides, bíceps braquial, braquiorradial y primer interóseo dorsal; y éstos se exploraron en diferentes momentos: reposo, contracción ligera y contracción máxima. Se analizó la presencia de actividad espontánea al reposo, los parámetros de amplitud, duración, morfología y número de fases de los potenciales de unidad motora durante la contracción ligera, así como el patrón máximo de contracción. El filtro pasa-banda se mantuvo entre 10-10 000 Hz, con una sensibilidad entre 50 µV-500 µV, y la velocidad de barrido se mantuvo entre 20-50 ms/div.40,42,43
Para la realización del estudio de conducción nerviosa motora se estimuló eléctricamente el nervio mediano en el codo y en el carpo, con una intensidad supramáxima. Los electrodos de registro se situaron en el músculo abductor corto del pulgar, el activo, y en la primera articulación metacarpofalángica, el de referencia. El filtro pasa-banda utilizado se mantuvo entre 10-300 Hz, con una sensibilidad de 1 mV y una velocidad de barrido de 3 ms/div.44,45
Para la realización del estudio de conducción nerviosa sensitiva se estimuló eléctricamente el nervio mediano a nivel del primer, segundo y tercer dedos, con una intensidad supramáxima. Los electrodos de registro se situaron en el carpo. El filtro pasa-banda utilizado se mantuvo entre 10-300 Hz, con una sensibilidad de 10 µV y una velocidad de barrido de 1 ms/div.44,45
Para el registro del PEM se utilizó un par de electrodos de disco, el activo localizado en el músculo abductor corto del pulgar, y aplicando un estimulador magnético transcraneal en la zona contralateral. Las respuestas obtenidas no se promediaron y se utilizaron los parámetros técnicos de registro convencionales para el estudio de conducción nerviosa motora. Con esta prueba se analizaron las variables siguientes: latencia del potencial evocado motor, amplitud del potencial evocado motor, tiempo de conducción central motor y cociente de amplitud. Para el cálculo del tiempo de conducción nerviosa motor y del cociente de amplitud se emplearon los parámetros: latencia de la onda F, latencia y amplitud del potencial M y del potencial evocado motor, por lo que fue necesario además realizar la técnica de onda F de nervio mediano utilizando los parámetros convencionales para este estudio.46-49
Todos los estudios se realizaron de forma bilateral. Las variables electrofisiológicas analizadas fueron: latencia al pico de la respuesta P40 y del potencial lumbar, así como el tiempo de conducción central somatosensorial (TCCS) en el PESS; en el PEM se analizó la latencia del potencial motor, la latencia periférica (LP), el tiempo de conducción central motor (TCCM), así como el cociente de amplitud de las respuestas (CA). En la onda F se analizó la latencia media y el porcentaje de aparición de la respuesta. En el estudio de conducción nerviosa se evaluó la latencia, duración, amplitud y velocidad de conducción de las respuestas. En la EMG se analizó el resultado cualitativo, que estuvo determinado por el análisis de la actividad de reposo, de los potenciales de unidad motora obtenidos durante la contracción ligera, así como del patrón máximo de contracción.
A las variables resultantes del examen clínico e imaginológico se le dieron escalas de acuerdo a la intensidad de la afectación: ligera (1), moderada (2) y grave (3).
Procesamiento estadístico
Se confeccionaron bases de datos con el programa Statistic (versión 8.0). Se aplicaron medidas de estadística descriptiva, tales como media, desviación estándar y porcentajes. Se realizó un análisis de regresión y correlación de las variables neurofisiológicas con el grado de afectación clínica e imaginológica.
Aspectos éticos
Los estudios neurofisiológicos aplicados no son técnicas invasivas ni cruentas, aunque tienen sus contraindicaciones específicas, las cuales fueron respetadas y explicadas a los pacientes. Se aplicaron los principios éticos de autonomía, justicia, beneficencia y no maleficencia. Los individuos estudiados fueron adultos mayores de edad, porque esta enfermedad es propia del adulto. Los pacientes participaron bajo el principio de consentimiento informado; se les brindó la posibilidad de negarse a participar o retirarse del estudio cuando lo deseasen sin que esto representara un obstáculo para su posterior seguimiento y evaluación. Se les explicaron las características y objetivos de la investigación, lo cual fue plasmado en un documento que el paciente debió firmar. Los datos de los pacientes se recolectaron en una planilla previamente confeccionada y se guardó confidencialidad.
RESULTADOS
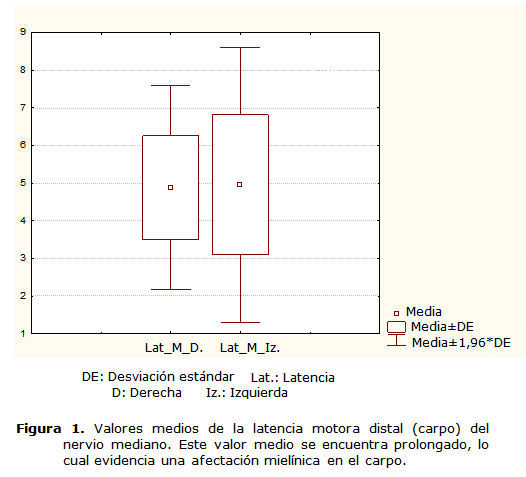
Al aplicar las medidas descriptivas se observó que en la evaluación de las variables del PESS el 52 % de los pacientes estudiados mostró prolongación de la latencia del potencial P40, y el 47,8 %, prolongación del tiempo de conducción central somatosensorial (TCCS), lo cual indica la presencia de un trastorno de la conducción en la vía dorsal-lemniscal a nivel medular (tabla).
Tabla. Valores medios y desviaciones estándares
de algunas de las variables neurofisiológicas analizadas
| Variable | Media | Desviación estándar | Desviación del rango normal | % de afectación |
| Latencia de la onda P40 | 43,81 | 6,26 | A | 52,1 |
| TCCS | 23,48 | 7,03 | A | 47,8 |
| LP | 17,44 | 5,52 |
| 47,8 |
| Latencia del PEM | 25,10 | 4,34 | A | 47,8 |
| Amplitud | 1,82 | 1,90 | D | 69,5 |
| TCCM | 8,37 | 3,54 | A | 47,8 |
| CA | 20,05 | 20,01 | A | 78,2 |
| Latencia de la OF | 28,6 | 3,77 | N | 34,7 |
| Porcentaje de aparición de la OF | 56,86 | 28,77 | N | 30,4 |
| Latencia de M | 4,95 | 1,86 | A | 52,1 |
N: Normal; D: Disminuido; A: Aumentado
TCCS: tiempo de conducción central somatosensorial; PEM: potencial evocado motor;
TCCM: tiempo de conducción central motor; CA: cociente de amplitud de las respuestas; OF: onda F
La evaluación de las variables del potencial motor (PEM) evidenció que el 47 % de los pacientes mostraban una prolongación de la latencia de potencial evocado motor; el 69,5 % mostró disminución de la amplitud del tiempo de conducción central motor (TCCM) y el 78 % mostró disminución del CA, lo cual apunta a que existen trastornos en la conducción en la vía motora voluntaria entre la corteza y los niveles cervicales de la medula espinal. El CA fue la variable más afectada.
Los valores medios de estas variables se pueden observar en la tabla, la cual muestra el grado de afectación existente en el grupo de pacientes evaluados. El 34,7% de los casos mostró prolongación de la latencia media de la onda F de los nervios medianos, mientras que el 30-40 % mostró disminución de su porcentaje de aparición, lo cual indica un trastorno de la conducción en el segmento proximal motor C5-T1.
El 100 % de los pacientes mostró alteraciones de la EMG de aguja. De ellos el 27 % evidenció signos irritativos radiculares, mientras que el 72,7 % mostró un patrón neurógeno difuso, elemento relacionado con una afectación variable de las raíces motoras cervicales.
El estudio de neuroconducción (ECN) realizado mostró que el 52,1 % de los pacientes estudiados poseen una prolongación de la latencia distal del potencial M del nervio mediano, lo cual indica una afectación de dicho nervio en el trayecto del carpo, en menor o mayor grado. Los valores medios de esta variable están prolongados en comparación con la norma (figura 1). El análisis de regresión realizado evidenció la existencia de una elevada correlación lineal entre la afectación de las variables electrofisiológicas y la intensidad del cuadro clínico existente, así como del grado de afectación de las imágenes de resonancia (amplitud del PEM t = 33,3 p = 0,00**; TCCM t = 15,5 p = 0,00**; CA t = 31,4 p = 0,00**; latencia del PEM t = 6,63 p = 0,00**; latencia periférica t = 11,6 p = 0,00**; latencia de la P40 t = 4,88 p = 0,00**; TCCS t = 11,6 p = 0,00**).**
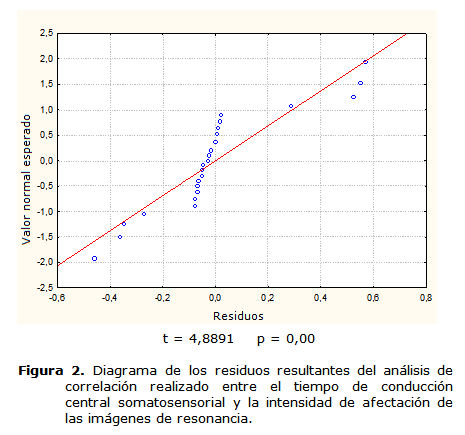
En las figuras 2 y 3 se muestra el diagrama de los residuos resultantes del análisis de regresión realizado a 2 de las variables neurofisiológicas más afectadas en la MCE: el TCCS y el TCCM, respectivamente. Estas variables resultaron afectadas de forma lineal a la intensidad de las manifestaciones radiológicas mostradas en las imágenes de resonancia.
Los resultados obtenidos en el desarrollo de esta investigación nos permiten plantear que a mayor grado de afectación clínica e imaginológica, mayor afectación de las respuestas obtenidas y evaluadas a través de los estudios electrofisiológicos: potenciales evocados, que evalúan la conducción motora medular, así como la conducción somatosensorial a través del raquis medular, lo cual resultó significativo ( p= 0,00**).
DISCUSIÓN
Las alteraciones observadas en el PESS del nervio tibial posterior en más de la mitad de los pacientes indican trastornos de la conducción en la vía cordonal posterior en su porción central, lo cual es atribuible a la compresión medular que existe en estos casos.40,41 Concordamos con la mayoría los autores que plantean que el PESS del nervio tibial posterior resulta de mayor utilidad que el de los nervios de miembros superiores para evaluar la MCE, ya que evalúa mayor distancia de la vía cordonal posterior.32-37
Las alteraciones mostradas en el PEM fueron marcadas y se observó en la mayoría de los pacientes. Estas alteraciones indican un trastorno de la conducción en la vía motora voluntaria de nivel central y es la expresión de la compresión existente en esta enfermedad. Se debe señalar que en estos casos hay evidencias de pérdida axonal moderada o marcada de las fibras nerviosas que componen esta vía, lo cual es traducido por la disminución de la amplitud del PEM, así como por la disminución del CA que existe en la mayoría de estos pacientes.48,49
Por tanto, al parecer, existe una afectación más intensa de la vía motora que de la somatosensorial en los pacientes afectados con esta enfermedad. Es por ello que en ésta existe gran toma de la fuerza muscular de las 4 extremidades, trastorno de la marcha y expresión de toma de vías largas (signos de Babinski, hiperreflexia osteotendinosa y clonus), en mayor o menor grado y siempre por debajo del nivel C5. Este aspecto resulta de gran importancia para el diagnostico diferencial entre la MEC y la enfermedad de la motoneurona en su variedad de esclerosis lateral amiotrófica (ELA). En esta última existe exclusivamente toma motora, que podría ser asimétrica y que afecta a músculos de más de dos regiones anatómicas; en ella el PESS suele ser normal, ya que es una enfermedad neurodegenerativa que afecta a las motoneuronas y no a la vía somatosensorial. En particular la indicación de este estudio resulta de vital importancia para evaluación neurofisiológica completa de estos casos.40,46-49
Las alteraciones observadas en la OF indican una afectación del segmento C5-T1, pero con esta técnica no es posible evaluar la conducción nerviosa en un nivel en particular, por lo que sus resultados son menos exactos cuando es necesario evaluar ciertos niveles aislados o la conducción medular, lo cual es de vital importancia en esta afección. Sin embargo, la realización de la OF es indispensable para el cálculo del TCC motor, parámetro utilizado en la técnica de PEM.44,46-49
Por otra parte, la EMG es el estudio mayormente indicado en la MEC. No obstante, no evalúa adecuadamente los segmentos medulares, sino las raíces motoras, que en estos casos generalmente están afectados de forma difusa y con intensidades de moderada a grave. No constituye un error indicar EMG a un paciente con MEC; esto permite además realizar el diagnóstico diferencial sobre todo con la ELA, pero la indicación debe estar acompañada al menos de los potenciales evocados.42,43
El ECN suele ser normal en la MEC, pues no existe afectación nerviosa periférica en esta enfermedad. Sin embargo, observamos que en más de la mitad de nuestros casos existe afectación electrofisiológica del nervio mediano en su trayecto distal, de intensidad ligera a moderada, lo cual indicativo de un síndrome del túnel del carpo (STC), cuyos síntomas se solapan con los síntomas sensitivos de la MEC. Por tal razón, recomendamos realizar la maniobra de Tinel y Phalen durante el examen físico de estos pacientes, pues en ocasiones estos síntomas predominan sobre los de la MEC y pueden ser solucionados con una intervención quirúrgica más sencilla, que consigue aliviar notablemente el cuadro clínico mientras se espera el momento oportuno de una intervención quirúrgica más compleja, como la de la MEC.40,44
El STC es la mononeuropatía compresiva más frecuente en la población;40,42 de ahí que su asociación con la MEC puede ser también frecuente, aunque en realidad nos sorprendió en los casos estudiados. No hemos encontrado ningún informe en la literatura médica que apoye la predisposición de los pacientes con MEC a padecer STC.
En correspondencia con nuestros resultados sugerimos que la evaluación electrofisiológica de los pacientes con MEC debe incluir EMG de las 4 extremidades, evaluación de las raíces cervicales de C5-T1 bilateralmente, PESS del nervio tibial posterior para evaluar la conducción central de la vía somatosensorial, PEM del nervio mediano para evaluar la conducción central de la vía motora voluntaria y ECN de los principales nervios de las 4 extremidades, incluyendo al nervio mediano.
Los resultados obtenidos con el análisis de regresión muestran que existe una correlación entre las principales afectaciones de las variables electrofisiológicas estudiadas con la intensidad del cuadro clínico e imaginológico, lo que refleja la gran utilidad de los estudios neurofisiológicos para la evaluación funcional de este tipo de pacientes, que concuerda con la evaluación anatómica resultante de las imágenes de resonancia. Ambos estudios apoyan los hallazgos observados en el examen físico, que es la prueba diagnóstica más fidedigna e inequívoca en estos casos.45-50
En conclusión, los potenciales evocados resultan de gran utilidad para la evaluación neurofisiológica de la mielopatía espondilótica y existe gran asociación entre las alteraciones de los parámetros electrofisiológicos y las imágenes de resonancia en esta enfermedad.
REFERENCIAS BIBLIOGRÁFICAS
1. Key CA. On paraplegia depending on the ligaments of the spine. Guy`s Hosp Rep. 1838;317-34.
2. Rowland LP. Surgical treatment of cervical spondylotic myelopathy: time for a controlled trial. Neurology. 1992;42:5-13.
3. Gowers WR. Diseases of the nervous systems. 2nd ed. Fonden: Churchill; 1982. P. 260.
4. Baile P, Casamajor L. Osteo-arthritis of the spine as a cause of compression of the spinal cord and its contents. J Rev Ment Dis. 1911;38:588-609.
5. Stookey B. Compression of the spinal cord due to ventral extradural cervical chordomas: diagnosis and surgical treatment. Arch Neurol Pychiat 1928;20:275-91.
6. Walton GL, Paul WE. Contribution to the study of spinal surgery: one successful an on unsuccessful operation for the removal of tumor. Boston Med Sing J. 1905;153:114-7.
7. Clarke E, Robinson PK. Cervical myelopathy: a complication of cervical spondilosis. Brain. 1901;24:537.
8. Martin R, Pinto JR, Canta Loops JR, Sans F, Montiaga F, Paternino B, et al. Controversias en la fisiopatología de la mielopatía cervical espondilótica. Neurología. 2004;19(10):738-60.
9. Robinson PK, Afeiche N, Dunn Ej, Northup BE. Cervical spondylotic myelopathy: etiologyment treatment concepts. Spine 1977; 2: 89-99.
10. Veidlinger OF, Colwell JC, Tuner D. Cervical Myelopathy and its relationships to cervical stenosis. Spine 1981:6550-2.
11. Hiyashi H, Okada K, Hands M, Veno R. Etiologic factors of myelopathy. A radiographic evolutions of the aging changes in the cervical spine. Clin Orthop. 1987;214: 20-9
12. Hiyashi H, Okada K, Hands M, Veno R. Etiologic factors of myelopathy. A radiographic evolutions of the aging changes in the cervical spine and etiologic factors of myelopathy. Clin Orthop 1988;13:618-28.
13. Law MD, Berhraauhdt M, With AA. Evaluation and management of cervical spondylotic myelopathy. Inst Course Lect.1995;44:99-110.
14. Mc Cormack BM, Weinsten PR. Cervical spondilosis an update. Wet J Med. 1996;165:43-51.
15. Bohlman HH. Emery SE. The pathophysiology of cervical spondilosis and myelopathy. Instr Course Lect. 1995;44:81-97.
16. Parke WW. Correlative anatomy of cervical spondilotic myelopathy. Spine. 1988;13:831-7.
17. Cusick JF. Pathophysiology and treatment of cervical spondilotic myelopathy. Clin Neurosurg. 1991;37:661-81.
18. Fehling MG, Skaf G. A review of the pathophysiology of cervical spondylotic myelopathy with insights for potential novel mechanism drawn from traumatic spinal cord injury. Spine. 1998;23: 2730-3.
19. Fehling MG, Tator CH, Lindon RD. The relationships among the severity of spinal cord injury motor and somatosensory evoked potentials and spinal cord blood flow. Electroencephalog Clin Neorophysiol. 1984;74: 24-59.
20. Gledhill RF, Harrison RM, McDonald WI. Demyelination and remyelination after acute spinal cord compression. Exp Neurol. 1973;38:472-87.
21. Bohlman HH, Bahmuk E, Raskilinez G, Freid G. Mechanical factors affecting recovery from incomplete spinal cord injury: A preliminary report. John Hopkins Med J. 1979;145:115-25.
22. Partanen J, Partanen K, Oikarinen H, Niemitukia L, Hernesniemi J. Preoperative eletroneuromyography and myelography in cervical roots compression. Electromyogr Clin Neurophysiol. 1991;31:216.
23. Schott K, Koenig E. T wave response in cervical roots lesions. Acta Neurol Scand. 1991;84:27-36.
24. Leblhuber F, Reisecker F, Boehm-Jurkovic H, Witzmann A, Deisenhammer E. Diagnostic value of different electrophysiologic tests in cervical disk prolapse. Neurology. 1988;38:187-981.
25. Dvorak J. Epidemiology, physical examination and neurodiagnostics. Spine. 1998;23: 26-373.
26. Restuccia D, Valeriani M, Di Lazzaro V, Tonali P, Mauguiere F. Somatosensory evoked potentials after multisegmental upper limb stimulation in diagnosis of cervical spondilotic myelopathy. J Neurol Neurosurg Psychiatry. 1994;57:3018.
27. Restuccia D, Di Lazzaro V, Valeriani M, Aulisa L, Galli M, Tonali P, et al. The role of upper limb somatosensory evoked potentials in the management of cervical spondylotic myelopathy: preliminary data. Electroencephalogr Clin Neurophysiol 1994;92:5029.
28. Restuccia D, Di Lazzaro V, Valeriani M, Tonali P, Mauguiere F. Segmental dysfunction of the cervical cord revealed by abnormalities of the spinal N13 potential in cervical spondylotic myelopathy. Neurology 1992;42:105-463.
29. Emerson RG, Pedley TA. Effect of early components of the median nerve somatosensory evoked potentials. Neurology 1986;36:206.
30. Heller JG. The syndromes of degenerative cervical disease. Orthop Clin North Am 1992;23:381-94.
31. Perlik SJ, Fisher MA. Myelopathic cervical spondylosis: the importance of lower extremity somatosensory evoked responses. Muscle Nerve. 1985;8:618.
32. Yu YL, Jones SJ. Somatosensory evoked potentials in cervical spondylosis. Correlation of median, ulnar and posterior tibial nerve responses with clinical and radiological findings. Brain. 1985;108:273-300.
33. Berthier E, Turjman F, Mauguiere F. Diagnostic utility of somatosensory evoked potentials (SEPs) in presurgical assessment of cervical spondylotic myelopathy. Neurophysiol Clin. 1996; 26: 300-10.
34. Serrano PJ. El diagnístico de la enfermedad cervical espondilótica: revisión basada en la evidencia. Rev Neurol. 2001;33:1185-93.
35. Dvorák J, Herdmann J, Vohánka S. Motor evoked potentials. Meth Clin Neurophysiol. 1992;3:4564.
36. Herdmann J, Dvorák J, Bock J. Motor evoked potentials in patients with spinal disorders: upper and lower motor neuron affection. Electromyogr Clin Neurophysiol. 1992;32: 323-30.
37. Inturias M, Arauco R. Mielopatía espondilótica y su estudio por imágenes de resonancia magnética. Reumatología. 2003;(19):39-49.
38. Hirsch S. Cervical disk rupture: diagnosis and therapy. Acta Orthop Scand. 1960;30:172-86.
39. George B, Gauthier N, Lot G. Multisegmental cervical spondylotic myelopathy and radiculopathy treated by multilevel oblique corpectomies without fusion. Neurosurgery. 1999;44:81-90.
40. Coloma Valverde G, Vargas Rivadeneira E. Mielopatía cervical espondilótica multisegmentaria tratada mediante corporectomía medial longitudinal sin fusión. Rev Neurol. 2002;34:232-6.
41. Aminoff MJ. Electrodiagnosis in Clinical Neurology. 3 ed. New York. Churchill: Livingstone; 1992. Pp. 283-327.
42. Binnie CD, Cooper R, Fowler CD, Prior PF. Clinical neurophysiology. EMG, nerve conduction and evoked potentials. London: Hernemann LTD; 1996. Pp. 139-56.
43. Gutiérrez Rivas E, Jiménez MD, Pardo J, Romer J, eds. Manual de electromiografía clínica. Barcelona: Prus Science; 2000.
44. Kimura J. Electrodiagnosis in diseases of nerve and muscle: Principles and Practice. Philadelphia; 1983.
45. Phillips LH, Brown WF, Kimura J. Motor nerve conduction. Cleveland Clinical Foundation. Cleveland 1995;21-8.
46. Santos Anzorandia CM. El Abecé de la electroneuromiografía clínica. La Habana: Ciencias Médicas; 2000.
47. Toshiki T, Masanori S, Tsuyoshi N, Takashi E, Tomoyoshi K. Effects of remote muscle contraction on transcranial magnetic stimulation-induced motor evoked potentials and silent periods in humans. Clinical Neurophysiology. 2007;118:1204-12.
48. Kossev A, Siggelkow S, Kapels HH, Dengler R, Rollnik JD. Crossed effects of muscle vibration on motor-evoked potentials. Clinical Neurophysiology. 2001;112:453-6.
49. Lefebvre R, Pepín A, Pierre F, Louis, DC and Boucher JP. Reliability of the motor evoked potentials elicited through magnetic stimulation at three sites. J Manipulative Physiological Therapeutics. 2004;27(2):97-102.
50. Ferreira R, Rocha Oliveira A, Pessoa de Barros TE. Padronização da técnica para captação do potencial evocado motor em ratos através da estimulação elétrica transcraniana. Acta Ortopédica Brasileira. 2005;13(3):1413.
**: Estas variables resultaron significativas en el análisis estadístico realizado.
Recibido: 7 de marzo de 2010.
Aprobado: 24 de junio de 2010.
Bárbara Aymeé Hernández Hernández. Departamento de Neurofisiología, Complejo Científico Ortopédico Internacional «Frank País». Ave 51, núm. 19603, entre 196 y 202, La Lisa. CP 11500. La Habana, Cuba.
Correo electrónico: bibfp@infomed.sld.cu