Introducción
La enfermedad por coronavirus (COVID-19) se notificó por primera vez en China, en diciembre de 2019.1) La evolución de esta pandemia, en términos de incidencia, mortalidad y velocidad de expansión, es heterogénea, con diferencias entre países e incluso entre regiones del mismo país. Se muestran diferencias en la presentación clínica y en la gravedad de la enfermedad y que la mortalidad es mayor en las personas de más edad.2 A diferencia de los adultos infectados, la mayoría de los niños enfermos, parecen tener un curso clínico menos grave y con mejor pronóstico.3
La infección se ha caracterizado por un cortejo sintomático, poco distinguido de los de una gripe estacionaria. En gran número de pacientes su expresión clínica es poco evidente o no se manifiestan síntomas, lo cual ha contribuido a su propagación. La mayor tasa de letalidad se ha reportado en pacientes con edad avanzada o enfermedades crónicas asociadas y se relaciona con las complicaciones.4)
Se ha enfatizado en la edad avanzada, el sexo masculino, la hipertensión, la diabetes, la obesidad, las enfermedades cardiovasculares concomitantes y las lesiones miocárdicas, como factores de riesgo importantes, asociados con peores resultados; específicamente las tasas de mortalidad varían.5)
La pandemia de la COVID-19, desatada en el mundo con influencia en Cuba, ha transformado el panorama de la atención en los servicios médicos, incluidos los servicios de rehabilitación. Dados los fenómenos de envejecimiento poblacional y transición epidemiológica con mayor prevalencia de enfermedades crónicas como las descritas con anterioridad, se genera un panorama con mayores retos para la atención de esta población, sobre todo en aquellos pacientes más graves que sobreviven a la enfermedad y que presentan un altísimo deterioro de la funcionalidad. Es en este aspecto donde el equipo de rehabilitación asume un papel importante en la atención tanto en la fase aguda, como en el manejo de secuelas que pueden derivarse de esta condición de salud.6
La situación epidemiológica vivida demandó adoptar estrategias para cumplimentar con éxito un objetivo crucial de la rehabilitación, el de incorporar al individuo a la vida social y laboral activa, procurar minimizar cualquier secuela; al tener en cuentan que una de las fortalezas del sistema de salud cubano es sin dudas, la extensión hasta la atención primaria de salud de servicios de rehabilitación con un carácter comunitario y un personal capacitado, lo cual permite la atención especializada de la población a este nivel, con una cobertura total a todo lo largo y ancho del país.7
Al poner en práctica la actuación de equipos multidisciplinarios en la atención domiciliaria se realizó el trabajo con el objetivo de caracterizar a pacientes que han padecido la COVID-19 y relacionar las pautas terapeúticas en rehabilitación con variables de interés.
Métodos
Se realizó un estudio descriptivo en el Policlínico Universitario Santa Clara, en el período de enero a septiembre del año 2021; en la totalidad de pacientes (322) con diagnóstico confirmado para el SARS-CoV-2, por la prueba de reacción en cadena de la polimerasa en tiempo real con examen negativo al egreso, visitado en el terreno por un equipo de profesionales.
Las variables estudiadas fueron: sexo (masculino y femenino); edad (menor de 18, 18 a 59 y 60 y más); comorbilidades (diabetes mellitus(DM) , hipertensión arterial (HTA), cardiopatía isquémica, enfermedad pulmonar obstructiva crónica (EPOC), asma bronquial, insuficiencia renal crónica y obesidad); síntomas en el curso de la enfermedad; síntomas post COVID-19; presencia de complicaciones en el curso de la enfermedad (sí o no); pautas rehabilitadoras (orientaciones generales, rehabilitación domiciliaria y rehabilitación institucional).
Todos los pacientes egresados fueron interconsultados en el hogar por un equipo conformado por: especialista en Medicina Física y Rehabilitación, Licenciado en Terapia Física y Rehabilitación, especialista en Medicina Interna, especialista en Medicina General Integral y Licenciado en Psicología; así como pediatra de ser necesario por la edad de los pacientes. Después del interrogatorio y examen físico se definió la pauta rehabilitadora. Se tuvo en cuenta el consentimiento de los pacientes para participar en el estudio al explicar la necesidad de este, al ser la COVID-19 una enfermedad novedosa y la necesidad de protocolos de actuación para la rehabilitación y lograr la reinserción de los pacientes en las actividades de la vida diaria con el menor grado de deficiencia y discapacidad.
La información se recogió en formulario creado al efecto. Se creó una base de datos en SPSS para el procesamiento de la información. Se utilizaron frecuencias absolutas y relativas de las variables. Para explorar la relación entre variables se utilizó la prueba de independencia basada en la distribución chi cuadrado, si p < 0,05 se consideró estadísticamente significativa. Los datos fueron tratados de manera confidencial y la información recogida se empleó solo para los fines declarados.
Resultados
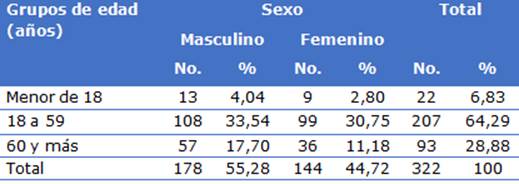
En el estudio predominaron los pacientes con edad comprendida entre 18 y 59 años (64,29 %) y los del sexo masculino (55,28 %) (Tabla 1).
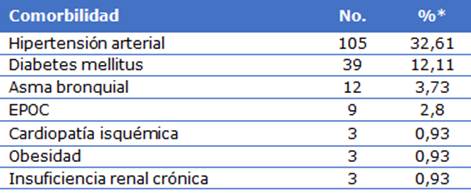
La comorbilidad en los pacientes se muestra que la hipertensión arterial fue las más frecuente, presente en el 32,61 % de los pacientes estudiados, seguido de la diabetes mellitus con un 12,11 % (Tabla 2).
*porcentaje calculado según el total de pacientes (n=322)
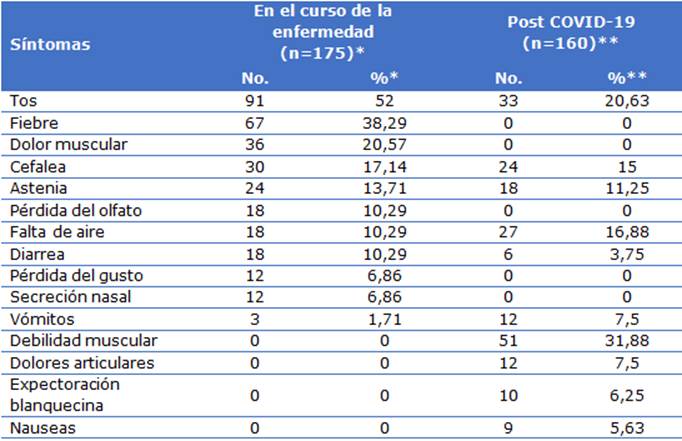
La presencia de síntomas en los pacientes estudiados se describe en la tabla 3, en el curso de la enfermedad predomina la tos que estuvo presente en el 52 % de los pacientes con sintomatología seguida de la fiebre y el dolor muscular (38,29 % y 20,57 % respectivamente). En la evaluación postcovid-19 se presentó en mayor frecuencia la debilidad muscular en los pacientes que presentaron síntomas con un 31,88 %, seguida de la tos en el 20,63 % y la falta de aire en el 16,88 % (Tabla 3).
Nota aclaratoria los porcentajes se calculan sobre el total de casos con sintomatología
(en el curso de la enfermedad para n=175 y en los postcovid-19 para n=160).
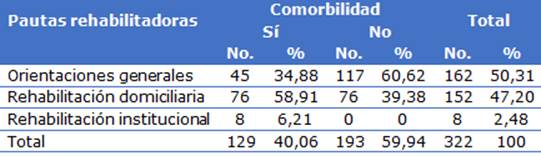
La tabla 4 muestra la distribución de pacientes por pautas rehabilitadoras según comorbilidad, en pacientes con comorbilidades el 65,12 % requirió rehabilitación (58,91 % domiciliaria y el 6,21 % institucional); sin embargo, en pacientes sin comorbilidades el mayor porcentaje (60,62 %) solo recibió orientaciones generales y ninguno necesitó rehabilitación institucional. Se mostró una relación estadísticamente significativa entre estas variables (p=0,0001) (Tabla 4).
x2=28,401 p=0,0001
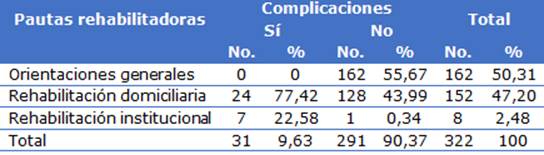
La distribución de pacientes por pautas rehabilitadoras según complicaciones aparece a continuación, todos los que presentaron complicaciones fueron tributarios de rehabilitación el 77,42 % domiciliaria y el 22,58 % institucional; en pacientes sin complicaciones el mayor porcentaje (55,67 %) solo recibió orientaciones generales y 43,99 % realizó rehabilitación domiciliaria. Se mostró una relación estadísticamente significativa entre estas variables (p=0,0001) (Tabla 5).
x2=79,651 p=0,0001
Discusión
La prevalencia del sexo masculino es destacada por varios investigadores como Ferrer et al.8 y en los siete artículos analizados por Jain y Yuan,9) en la revisión realizada; sin embargo, en los estudios de Cobas et al.10) y Diaz et al.,11) la enfermedad fue más frecuente en las féminas.
El estudio coincide con Cobas et al.10) y Diaz et al.,11) en que es más frecuente la enfermedad en pacientes de 19 a 59 años aunque la investigación muestra porcentajes superiores a los descritos por esos autores.
Urquiza et al.12 y Suárez et al.,13) plantean que en la prevalencia de enfermedades crónicas no trasmisibles, predominan la hipertensión arterial y el asma bronquial en pacientes con COVID-19, asociado al antecedente de atopia. La enfermedad cardiovascular genera predisposición a infección por COVID-19 con mayores complicaciones que en ocasiones evolucionan de forma desfavorable.
En el estudio de Diaz et al.,11 el 15,5 % de los casos, estaban diagnosticados previamente con hipertensión arterial y el 5,9 % tenía antecedentes de diabetes mellitus, estas comorbilidades son las más frecuentes en el estudio aunque superan en porcentajes a los referidos por estos autores.
Según Quiroga et al.,14 la hipertensión arterial fue la comorbilidad más frecuente con un 28,88 %, seguido de la atopia con un 8,88 % y del asma bronquial con 7,77 % y la diabetes mellitus ocupa el cuarto lugar en las comorbilidades con un 3,3 %.
En algunos estudios sobre comorbilidad, se ha encontrado una fuerte asociación pronóstica entre la hipertensión arterial y el riesgo de enfermedad grave con la admisión en cuidados intensivos que desde el punto de vista fisiopatológico se ha planteado que se asocia con factores inflamatorios, disfunción endotelial o por la activación del sistema renina-angiotensina, lo cual conlleva a deterioro inmunológico del cual derivan complicaciones.9
La sintomatología de la COVID-19 es inconstante, en trabajo realizado en la ciudad de Wuhan, China, Huang et al.,15 afirmaron que los signos y síntomas importantes de COVID-19 eran: fiebre (98 %), tos seca (76 %), disnea (55 %), mialgia o fatiga (44 %) y linfopenia (63 %). En la investigación fue más frecuente la tos que la fiebre en el curso de la enfermedad. Pan et al.,16) refieren la presencia de manifestaciones digestivas que pueden aparecer entre los casos síntomas cardinales como pérdida del apetito, diarrea, vómitos y dolor abdominal. En el estudio fueron más frecuentes las diarreas que los vómitos.
Para Cobas et al.,10) la sintomatología más representativa fue el malestar general (13,23 %), fiebre (11,76 %), tos seca y disnea (10,29 %), dolor de garganta (7,35 %), cefalea (5,88 %) y anosmia (1,47 %).
En estudio de Ferrer et al.,8 los síntomas referidos fueron la tos (60 %), la fiebre (34,5 %) y la falta de aire (21,8 %), seguidos de las manifestaciones generales, tales como astenia (18,2 %), malestar general (7,3 %) y artromialgias (5,4 %).
En cuanto a las manifestaciones clínicas referidas por Ruiz et al.,17) en mayor frecuencia se presentaron: fiebre y tos seca (61,1 % y 51,8 % respectivamente); de las extrapulmonares predominaron las digestivas (40,7 %) y las neurológicas (33,3 %).
En relación a los síntomas post COVID-19 según Guerrero,18 fueron más frecuentes la tos (90,3 %), seguido por disnea o fatiga (83,9 %), pérdida de peso (51,6 %). En cuanto a los síntomas relacionados a trastornos psiquiátricos, lo más frecuente fue la angustia (51,6 %). En el estudio se presentan en menores porcentajes estas sintomatologías.
La rehabilitación es un pilar para la recuperación de los pacientes post COVID-19, esta debe ser preventiva y con la actualización necesaria, para lograr protocolos de tratamientos según avancen los logros científicos en el enfrentamiento al nuevo coronavirus.20
Debido al rápido inicio de la pandemia de COVID-19, se contaba con poca evidencia científica para guiar el enfoque de rehabilitación en pacientes con COVID-19, sin embargo, fueron apareciendo propuestas de protocolos de actuación. La Asociación China de Medicina y Rehabilitación hizo la primera recomendación basada en opiniones de expertos, diferenciando entre pacientes con enfermedad leve o crítica y pacientes dados de alta. Liu et al.,20 concluyó que un programa de rehabilitación respiratoria de seis semanas mejora significativamente la función respiratoria, la calidad de vida y la ansiedad en pacientes mayores con COVID-19. Una preocupación principal era el momento de iniciar un protocolo de rehabilitación ante la amenaza real de propagación de COVID-19.
En Italia, uno de los países más afectados por la pandemia, Pedersini et al.,21 realizaron varias sugerencias operacionales para el tratamiento de los pacientes de atención general. Sin embargo, a medida que avanza el tiempo dentro de este grupo de pacientes, también se pueden incluir a los sobrevivientes de la COVID-19, por lo que estas estrategias también podrían aplicar para ellos y proponían lo siguiente: primero, las intervenciones presenciales deben ser suspendidas mientras dure la pandemia; segundo, se deben fortalecer las opciones de telerehabilitación y tercero, de acuerdo a la evolución epidemiológica, realizar algunas evaluaciones presenciales con los casos que se ameriten o con mayor compromiso funcional.
En la fase de convalecencia, la rehabilitación de pacientes con COVID-19 va encaminada a la recuperación de la condición respiratoria que deja el síndrome de dificultad respiratoria aguda, neumonía o la fibrosis pulmonar que tienen un riesgo entre un 20-50 % a presentar estos pacientes.22 Además, va encauzada a restaurar otras complicaciones propias neurológicas como la debilidad muscular, las retracciones musculares, las limitaciones articulares, la alteración balance/postural, secundarias al síndrome de encamamiento prolongado, el trastorno de la locomoción con implicaciones motoras dado por espasticidad, el equilibrio y la coordinación, trastorno del lenguaje como afasia, estrés postraumático, síndrome disejecutivo, entre otras.
Por todo ello es necesaria una intervención personalizada, intensiva e integral desde las secuelas, para una recuperación y reincorporación de los pacientes a la sociedad y mejor calidad de vida.23
Precisamente en el estudio los síntomas que ocupan mayor frecuencia en la valoración post COVID-19 fueron la debilidad muscular y la tos, tributarios de rehabilitación integral.
Después del alta, los profesionales pueden ayudar con ejercicios progresivos, educación sobre maneras de conservar energía y modificar el comportamiento, adaptaciones del hogar y dispositivos de ayuda, así como con rehabilitación para cualquier deficiencia específica individual. Durante la recuperación a largo plazo de la COVID-19 grave, los pacientes pueden beneficiarse de intervenciones de rehabilitación pulmonar orientadas a deficiencias físicas y respiratorias, con una combinación de ejercicios graduados, educación, actividades cotidianas y apoyo psicosocial.22
La rehabilitación domiciliaria debe ser individualizada y recomendada según las características de cada paciente, con el claro objetivo de mantener o recuperar la funcionalidad y el estado basal previos a la infección, implicando al entorno familiar en el proceso de recuperación y realizándose en un lugar más tranquilo y adecuado, como es el hogar. Las unidades multidisciplinares post COVID-19 se están erigiendo como un pilar esencial a la hora de realizar un seguimiento de estos pacientes y preservar o recuperar su funcionalidad previa y la presencia en ellas del médico rehabilitador es fundamental para conseguir este propósito.19
Antes de iniciar el tratamiento, el paciente debe ser valorado por el médico rehabilitador, de forma presencial si la situación sanitaria y el estado del paciente lo permiten.24) Son necesarias estrategias para dar respuesta a los pacientes con secuelas post COVID-19, con la bioprotección, calidad de servicios, asistencia óptima, evidencia científica y reincorporación del paciente a la sociedad como objetivo fundamental.19) Bajo esta premisa funcionó la comisión evaluadora integrada por varios especialistas.
Mirabal y Alvarez,19 plantean que las comorbilidades y la edad geriátrica, aumentan las probabilidades de complicaciones y con ella la necesidad de una rehabilitación integral, en la recuperación de pacientes convalecientes post COVID-19. La investigación coincide en que ante la presencia de comorbilidades y complicaciones se incrementa la necesidad de rehabilitación hasta llegar al tratamiento institucional.
El necesario esfuerzo de equipos multidisciplinarios en el enfrentamiento a las secuelas de COVID-19, mostró protocolos creados por consenso inicialmente, que se deben enriquecer con la evidencia en plena investigación y con su implementación práctica.7) Es tarea de estos equipos evitar que las discapacidades de los convalecientes de hoy se hagan permanentes a futuro.
Conclusiones
La enfermedad fue más en pacientes masculinos con edad entre los 18 y 59 años, con predominio de la hipertensión arterial como comorbilidad. En el curso de esta la tos fue el síntoma más frecuente y en la valoración post COVID-19 la debilidad muscular. Un porcentaje elevado de casos necesitó rehabilitación, ya sea domiciliaria o institucional. Las comorbilidades y complicaciones mostraron una relación estadística significativa con las pautas terapéuticas.