Introducción
El glaucoma crónico simple es una neuropatía óptica que se caracteriza por un patrón específico de daño en la cabeza del nervio óptico y en el campo visual, de causa multifactorial. El aumento de la presión intraocular (PIO) o hipertensión ocular (HTO), sobre todo debido a un incremento de la resistencia del flujo de salida por la malla trabecular del canal de Schlemm, desempeña una función importante en la alteración glaucomatosa. También es característica de esta afección la presencia de una pérdida progresiva de células ganglionares de la retina, que generan cambios en el tejido de la neurorretina y están ubicadas en la cabeza del nervio óptico.1,2,3)
La carencia de salud visual es un problema que afecta a muchas personas a escala mundial. Según la Organización Mundial de la Salud, aproximadamente 2200 millones de seres humanos presentan problemas visuales o ceguera; de ellos, más de 1000 millones se pudieron evitar. Estas cifras pueden reducirse con un diagnóstico y tratamiento temprano de las enfermedades oculares. Al respecto, el glaucoma es una de las entidades nosológicas con mayor prevalencia en el mundo, con 2 % en la población general y hasta 15 % en quienes presentan antecedentes patológicos familiares.4,5,6,7
Dicha enfermedad constituye un desafío para los oftalmólogos, puesto que es diagnosticada tardíamente o cuando existe un daño avanzado del nervio óptico. Debido a las características demográficas de la población cubana y la alta prevalencia de afecciones descritas como factores de riesgo del glaucoma, en la actualidad las principales corrientes investigativas tienen entre sus principales objetivos el estudio de esta enfermedad. La reducción de la PIO es el único factor de riesgo que puede ser controlado y, como es sabido, se asocia con la presencia y progresión del glaucoma.8,9
Cabe destacar que el tratamiento de los pacientes con glaucoma primario de ángulo abierto (GPAA) se dirige a la reducción de la presión intraocular. Existen varias modalidades, tales como la terapia con medicamentos y las operaciones tanto con láser como incisional. Cuando las 2 primeras no disminuyen la PIO es necesaria la intervención quirúrgica incisional. Hasta ahora, la trabeculectomía (TBT) es la opción quirúrgica más hipotensora y usada a lo largo de la historia, la cual consiste en una abertura en la pared del ojo para dejar salir el humor acuoso desde el interior de este y secundariamente reducir la PIO.3,10
A lo largo de la historia se ha intentado solucionar el glaucoma mediante diferentes intervenciones quirúrgicas, desde las primeras tentativas del pionero Albrecht von Graefe en el siglo XIX, con la iridectomía, luego la ciclodiálisis de Leopord Heine y la esclerotomía anterior de Louis Wecker, entre otras. En 1905, Lagrange describe la primera operación filtrante, que consistió en la resección de un pequeño sector de la esclera para mantener el drenaje al espacio subconjuntival. En 1920, Curran modificó la iridectomía en el sector de Graeffe por la iridectomía periférica y, en 1968, surgió la trabeculectomía, descrita por J. Cairns, la cual permanece hasta el momento actual como técnica de elección para muchos oftalmólogos en el mundo, a pesar de que en países como España la esclerotomía profunda no perforante ocupa el primer lugar entre las técnicas quirúrgicas.11,12,13
Los pacientes operados de glaucoma se encuentran en condiciones diferentes a otros con afecciones oculares, puesto que en su caso la operación no supondrá una mejora de su visión e incluso puede producir un empeoramiento, generalmente temporal, lo cual limita su calidad de vida y la de su familia. Teniendo en cuenta lo anterior y las ventajas de la TBT, se realizó esta investigación con el objetivo de describir la evolución de los pacientes operados de glaucoma mediante dicha técnica.
Métodos
Se efectuó un estudio observacional descriptivo, longitudinal y prospectivo, de 128 pacientes adultos intervenidos mediante trabeculectomía en el Servicio de Glaucoma del Centro Oftalmológico de Santiago de Cuba, desde junio del 2017 hasta abril del 2019. Se incluyeron los afectados con glaucoma primario de ángulo abierto y fueron excluidos los que presentaban TBT previa, así como los que no asistieron a las consultas de seguimiento. Se realizó trabeculectomía en 140 ojos, puesto que 12 pacientes fueron operados de ambos ojos.
Las variables analizadas fueron edad, sexo, color de la piel, agudeza visual mejor corregida preoperatoria y posoperatoria, presión intraocular preoperatoria y posoperatoria, así como complicaciones posoperatorias más frecuentes.
Para obtener los datos generales de los pacientes, se realizó un interrogatorio y fueron revisadas las historias clínicas. El resto de las variables se obtuvieron mediante el examen oftalmológico en las consultas del Servicio. Para medir la agudeza visual mejor corregida se utilizó la cartilla LogMar y se convirtió el resultado en decimal. La PIO se obtuvo mediante la tonometría de aplanación de Goldman. Las complicaciones posoperatorias fueron recogidas en cada consulta según la observación de los investigadores.
La técnica quirúrgica utilizada en todos los casos fue la trabeculectomía, realizada por 2 cirujanas. Para ello se seccionó la conjuntiva en el limbo, desde las 11 hasta las 13 horas en sentido horario, con tijera Wescott y pinza de Adson. Los puntos sangrantes sobre la esclera se cauterizaron delicadamente. La disección del colgajo escleral superficial se realizó hasta alcanzar la córnea transparente (con tamaño de 4 por 4 mm y 2/3 del espesor escleral). Se colocaron las suturas previas del colgajo escleral superficial (Vicryl 8.0), lo que permitió el cierre inmediato una vez resecado el colgajo escleral profundo para evitar las complicaciones relacionadas con la hipotonía perioperatoria.
Se continuó con paracentesis corneal. Se delimitó el colgajo escleral de 2 por 2 mm que incluye córnea y trabéculo, resección del bloque escleral profundo mediante tijeras Vannas, previa incisión en la cámara anterior paralela al limbo con bisturí de 15 grados. Luego, se realizó iridectomía periférica y se anudaron las suturas previamente colocadas, se comprobó la hermeticidad de la herida y, al finalizar, se dejó una burbuja de aire en la cámara anterior. Posteriormente, se procedió al cierre del colgajo conjuntival herméticamente con sutura vicryl 8.0 o nailon 10.0. Se administró una inyección subconjuntival de antibiótico y antinflamatorio; se instiló de forma tópica un midriático.
El seguimiento se realizó a las 24 horas, los 7 y 21 días, así como a los 3, 6 y 9 meses.
Para el procesamiento estadístico de la información, se creó una base de datos con el programa Microsoft Excel y los resultados fueron expresados en frecuencias y porcentajes.
Resultados
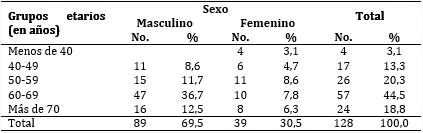
En la tabla 1 se muestra un predominio del grupo etario de 60-69 años (44,5 %) y del sexo masculino (69,5 %).
Respecto al color de la piel, se encontró una prevalencia del negro (68 pacientes, para 53,1 %), seguido del mestizo (38, para 29,7 %) y del blanco (22, para 17,2 %).
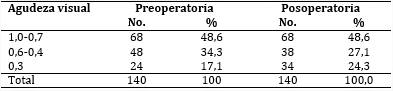
En la tabla 2 se muestra que en el periodo preoperatorio resultó más frecuente la agudeza visual útil, puesto que 82,9 % de los ojos tenían visión superior a 0,4; en el posoperatorio existió una ligera disminución, debido a que en 10 ojos progresó la catarata.
Como se observa en la tabla 3, en el primer mes de la intervención quirúrgica, 70,7 % de los pacientes mostraron cifras de tensión ocular por debajo de 16 mmHg y, al tercer mes esta cifra, aumentó en 88,6 %; solo 5,7 % presentó cifras superiores a 21 mmHg, por lo que fue necesario mantener el tratamiento médico para su control.
Las complicaciones posoperatorias más frecuentes fueron el hipema (10,7 %) a las 24 horas, la HTO (10,7 %) al mes y la catarata (7,1 %) a los 3 meses. En algunos ojos se presentó más de una complicación, pues, generalmente, la presencia de una llevó a otras (tabla 4).
Discusión
Actualmente, el glaucoma continúa siendo la segunda causa de ceguera en el mundo desarrollado, luego de la catarata, y su incidencia sigue en aumento cada año. A pesar de los avances científicos y tecnológicos, no se ha encontrado una cura definitiva para los pacientes con esta enfermedad. Lo más evidente ha sido el control adecuado de los valores de la PIO para evitar la progresión del daño en el nervio óptico y sus consecuencias para el campo visual, así como la ceguera irreversible.
Resulta importante señalar que, en los últimos años, el tratamiento médico de los pacientes con esta afección ha experimentado una evolución sorprendente con la aparición de nuevos colirios hipotensores. Diferentes firmas investigan opciones terapéuticas más sencillas, eficaces y tolerables para dichos pacientes; no obstante, existe una fuerte tendencia a la intervención quirúrgica temprana, basada en estudios que muestran mejor estabilidad en el control de la PIO, único factor de riesgo que puede ser controlado en esta enfermedad.14,15,16
En América Latina, la prevalencia del glaucoma varía entre 1 y 3,4 % en personas mayores de 50 años de edad y alcanza entre 15 y 20 % de las causas de ceguera en los países con más ascendencia africana. En el Caribe, el predominio del glaucoma de ángulo abierto en personas mayores de 40 años de edad es superior a 7 %, siendo una causa importante de la pérdida de visión y la principal de ceguera irreversible.3
Asimismo, el glaucoma crónico simple ocurre en 2-4 % de la población mayor de 40 años y aumenta su incidencia a medida que la edad avanza; esto justifica el hecho de que la totalidad de los autores consideren el envejecimiento como un factor de gran importancia en las causas del glaucoma. Se plantea un incremento de 4 a 10 veces en los grupos de edad por encima de los 60 años, lo cual coincide con otros hallazgos en Cuba, por Molinet et al,17 y en Perú, por Larco et al.10 También se pudo observar que los resultados del presente estudio difieren del que fue realizado en la provincia de Cienfuegos en 2020-2021, donde existió un predominio de los pacientes en las edades comprendidas entre 40-49 años.16
Con respecto al sexo, existe coincidencia con una investigación efectuada en esta provincia, en la cual sus autores encontraron que los hombres son los más afectados por esta enfermedad;17 en cambio, otros estudios16,18,19 plantean una primacía del sexo femenino, lo cual puede estar relacionado con que, por problemas culturales, las mujeres se presentan a consulta con mayor frecuencia que los hombres, lo cual permite realizar un diagnóstico temprano de la enfermedad.
El glaucoma no afecta a los diferentes grupos étnicos de igual manera. Algunos estudios consultados8,20 coinciden en que la mayor incidencia de dicha enfermedad se encuentra en las personas de piel negra, lo cual concuerda con lo obtenido en esta serie. Sin embargo, los resultados de otra investigación realizada en Cuba, en el Hospital General Calixto García, difieren de los actuales, pues revelan un predominio de pacientes de piel blanca.18
Se pudo observar que no hubo diferencias marcadas entre la agudeza visual preoperatoria y la posoperatoria. Al igual que en otra publicación,19 no se encontraron diferencias significativas en la pérdida media de agudeza visual antes y después de practicada la técnica quirúrgica. Esto demuestra que es una técnica segura en el tratamiento de pacientes con glaucoma.
Las complicaciones se presentaron de forma excepcional, las peroperatorias fueron mínimas y se resolvieron durante el acto quirúrgico; con respecto a las posoperatorias, aquellas que fueron identificadas en el presente estudio coinciden con algunas notificadas en otra investigación,19 entre ellas el hipema, en el cual la sangre puede proceder del iris, el cuerpo ciliar, los cortes en el canal de Schlemm o de la incisión córneo-escleral, además de la atalamia y el desprendimiento coroideo. Se informa, además, la existencia de HTO, catarata y uveítis; esta última generalmente se resuelve de forma espontánea o con tratamiento médico en el curso de días o semanas según su extensión.13,20
En cuanto a la presión intraocular, se define el éxito con tensiones oculares igual o menor de 16 mmHg, puesto que en la mayoría de los pacientes (91,6 %), la compensación tonométrica se logró solo con la operación; fue necesario adicionar medicamentos tópicos betabloqueadores para su control tensional en muy pocos pacientes, por lo que la trabeculectomía se presentó como una gran opción para alcanzar una PIO normal. Otros estudios muestran resultados equivalentes, logran un menor porcentaje de pacientes compensados solo con la intervención quirúrgica, pero incluyen todos los tipos de glaucoma.17,19
Con la trabeculectomía se logró controlar la tensión ocular en la mayoría de los pacientes y las complicaciones que se presentaron en algunos de ellos no interfirieron en su evolución, por lo que esta técnica permitió disminuir el daño irreversible que provoca la hipertensión ocular del nervio óptico y, por consiguiente, prevenir la ceguera.