Introducción
Desde hace algunos años se utiliza la implantación de células madre para la regeneración de tejido óseo maxilar afectado por quistes o tumores; de dicho procedimiento se deriva una regeneración ósea que puede ser útil ante las cavidades resultantes en los maxilares luego de una cirugía.1
Posiblemente en la odontología y la cirugía maxilofacial es donde existen más evidencias experimentales y clínicas a favor del uso de células madre y plasma rico en plaquetas (PRP) en el tratamiento de diversos padecimientos. Se ha demostrado que el PRP aumenta la irrigación sanguínea, la oxigenación en lugares donde la circulación es limitada, apoyada por sus factores de crecimiento, la restauración celular y el proceso de cicatrización autólogo.2
Los defectos óseos resultantes de la cirugía maxilofacial por quistes, dientes retenidos, fracturas de maxilares han experimentado serias dificultades por la carencia de recursos y biomateriales que permitan rehabilitar al paciente. La introducción de la terapia celular regenerativa en la provincia permitió investigar respecto a esta problemática, por lo que se plantea como objetivo evaluar la evolución de los pacientes tratados con células mononucleares autólogas como terapia regenerativa ante defectos óseos máxilo-mandibulares.
Métodos
Se realizó un proyecto asociado a Programas Nacionales aprobado para realizar un estudio descriptivo transversal en pacientes que fueron sometidos a procedimientos quirúrgicos por enfermedades que afectaban la arquitectura ósea de los maxilares, evaluando la evolución de la implantación de células mononucleares procedentes de sangre periférica (CMN-SP) suspendidas en PRP, en la regeneración de dichos defectos óseos, asociados a estas intervenciones, atendidos en los Servicios de Cirugía Maxilofacial de la Clínica Estomatológica Provincial Docente y los Hospitales Provincial Docente Clinicoquirúrgico Saturnino Lora Torres, General Docente Juan Bruno Zayas Alfonso, Clinicoquirúrgico Docente Joaquín Castillo Duany de Santiago de Cuba, en el periodo de enero de 2017 a diciembre 2019, optándose por dientes retenidos, quistes de maxilares en diferentes variantes y fracturas mandibulares.
La muestra estuvo comprendida por 38 pacientes, que una vez intervenidos quirúrgicamente, se les continuó el tratamiento en la consulta de medicina regenerativa (MR) de la Clínica Estomatológica Provincial Docente, teniendo en cuenta las recomendaciones éticas de la Declaración de Helsinki, además de interrogatorio, examen físico general y regional extra e intraoral, fotografías, radiografías intra y extra orales según el caso clínico, así como exámenes de laboratorio.
Se incluyeron los pacientes entre 18 y 76 años de edad, de ambos sexos y que expresaron su participación voluntaria mediante firma del consentimiento informado; se excluyeron aquellos que padeciesen enfermedades malignas o crónicas asociadas y descompensadas, féminas en etapa de embarazo, puerperio o lactancia materna y aquellos pacientes con cifras de hemoglobina menores a 100g/l. También hubo criterios de salida como abandono voluntario y ausencia a dos o más consultas.
Los pacientes fueron remitidos al Servicio Ambulatorio de Medicina Regenerativa del Banco de Sangre Provincial Renato Guitar Rosell, donde, después de firmar el consentimiento para la autodonación/reinfusión y obtención de las CMN-SP, se confeccionó la historia clínica y se indicó la movilización de las células madre hacia la periferia con el factor estimulante de colonias de granulocitos humanos recombinantes, realizándose procedimientos técnicos metodológicos para la obtención de las CMN suspendidas en PRP.3
Las bolsas con el hemocomponente fueron entregadas al Servicio de Transfusiones de Hospitales para su traslado y conservación a temperatura de 2 a 6oC hasta la implantación por los cirujanos. Discutido el caso y ejecutada la intervención quirúrgica y una vez suturado el paciente, se implantó por infiltración en la cavidad resultante el concentrado de células según las normas generales establecidas, de acuerdo a la capacidad volumétrica del defecto, medida previamente por el rebase del mismo con solución salina isotónica durante el transoperatorio, considerando la semejanza geométrica espacial del defecto resultante con una semiesfera, calculándose su extensión en volumen (cm3).
Se dieron indicaciones posoperatorias a los pacientes, se retiró la sutura a los diez días, y con seguimiento al mes, tres, seis, nueve y 12 meses valorados clínica y radiológicamente con radiografías panorámicas digitales, teniendo en cuenta la escala de Wilkins en cada una de las consultas de medicina regenerativas de la Clínica Provincial Docente.
Las variables del estudio fueron edad, sexo, enfermedades, complicaciones posquirúrgicas, tamaño del defecto óseo, signos radiológicos, respuesta radiológica, respuesta integral, clínica radiológica y evolución al tratamiento.
Se realizó una revisión bibliográfica en las bases de datos electrónicas Infomed, Scielo, Pubmed/Medline, y SCOPUS, empleando el motor de búsqueda Google Académico. Los datos recogidos se procesaron en una microcomputadora Intel dual Core, utilizando el programa estadístico SPSS versión 11.5; se creó la base de datos, a través del procesamiento de los resultados y la confección de las tablas estadísticas. Como medida resumen, para las variables se utilizó el porcentaje, los resultados obtenidos fueron comparados con los de otros autores a través de métodos inductivos-deductivos, lo cual permitió alcanzar los objetivos propuestos y emitir conclusiones. Se mantuvieron los procedimientos éticos en la manipulación de muestras biológicas.
Resultados
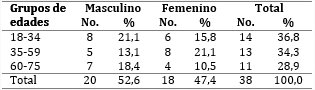
Al analizar la distribución de los pacientes asistidos en la consulta de MR (tabla 1), se pudo observar que predominó el grupo etario comprendido entre los 18 a 34 años (36,8 %), seguido de 35-59 años (34,3 %). El mayor número de pacientes asistidos pertenecieron al sexo masculino (52,6 %). No existieron diferencias significativas.
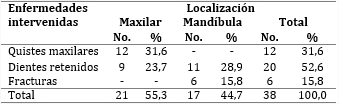
En la tabla 2 se expusieron las enfermedades intervenidas, resultaron más frecuente en este estudio los dientes retenidos (52,6 %), seguido de los quistes maxilares (31,6 %). De acuerdo con su localización, prevalecieron en los maxilares (55,3 %), seguido de mandíbula (44,7 %).
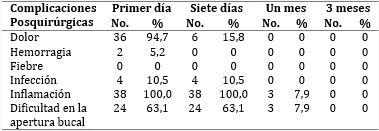
Las principales complicaciones posoperatorias después del tratamiento se muestran en la tabla 3; predominaron la inflamación (100 %), dolor (94,7 %) y dificultad en la apertura bucal el primer día del implante (63,1 %). Entre los 7 y 10 días posimplante se mantuvo la inflamación en todos los pacientes y la dificultad en la apertura bucal en 63,1 %. Se observó una rápida disminución del resto de las complicaciones. Al mes, solo persistían inflamación y dificultad a la apertura bucal en 7,9 %. Desaparecieron todas las complicaciones entre los 3 y 6 meses de evolución.
La evolución radiográfica al final del tratamiento se mostró en la tabla 4, consiguiéndose en los parámetros evaluados una integración ósea marcada en cada uno de los periodos evolutivos con una respuesta completa y mantenida en el tiempo, logrando organización del trabeculado y formación de cortical ósea en 92,1 %, correspondiendo a 35 de los pacientes desde el sexto mes de evolución. Solo 3 pacientes (7,9 %) no completaron la regeneración al año.
Tabla 4 Signos radiológicos según la escala de Wilkins y evolución en el tiempo del tratamiento
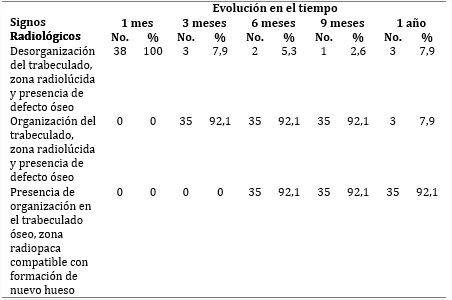
% en base a total de pacientes intervenidos
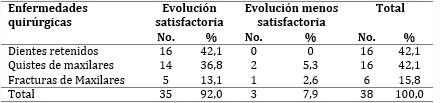
Se analizó la evolución alcanzada con la terapia con CMN en la tabla 5, destacándose que, de un total de 38 pacientes, 35 exhibieron una respuesta positiva (92,1 %). Solo 7,9 % de los casos tuvo un retardo en la regeneración del tejido respecto al otro grupo.
Discusión
La terapia regenerativa ha venido a revolucionar de manera significativa los conceptos y prácticas establecidas en muchos años, en donde la cirugía y otros tipos de terapia eran el único remedio para la solución de problemas del sistema osteomioarticular, tanto para pacientes, como para médicos y técnicos encargados de resolverlos.
En la actualidad, se conoce que en la médula ósea existen un conjunto heterogéneo de células madre, que pueden ser movilizadas a la sangre periférica por el factor estimulante de colonias de granulocitos, denominadas células madre mononucleares y está probada su efectividad terapéutica. Por esto, la remodelación de los tejidos mediante su uso es promisoria en la terapia de las enfermedades bucofaciales.4,5
Desde hace algunos años se trabaja en la regeneración de tejidos mediante células madre. La destrucción de los huesos maxilares por enfermedad periodontal, quistes, tumores, traumatismos podrían considerarse un potencial para ello, sobre la base de estos datos, resulta razonable pensar que la terapia celular regenerativa con células madre adultas puede ser de utilidad en el tratamiento de cavidades de maxilares, teniendo en cuenta la posible regeneración ósea que puede derivarse de este tratamiento.
En esta casuística se apreció el predominio del sexo masculino, lo cual se corresponde con lo referido en la mayoría de la literatura médica consultada; Quintana,6 en sus estudios encontró una prevalencia de quistes maxilares en pacientes masculinos con 64 % del total de pacientes; de igual forma Boza Oreamuno7 expresó prevalencia de estas entidades en su trabajo, representando 50 % de su muestra. Díaz,8 en su estudio sobre epidemiología de patologías bucales en Santiago de Cuba manifiesta conclusiones afines a las observaciones del presente estudio, donde plantea que el sexo masculino fue predominante con 71,3 % alrededor de estas patologías.
Al analizar las complicaciones quirúrgicas de acuerdo al tiempo de evolución, se demostró una rápida respuesta inicial en los pacientes intervenidos; los signos inflamatorios desaparecieron entre los primeros 7 a 10 días, se logró la recuperación en la mayor parte de los pacientes entre 3 a 6 meses de terapia.
Las CMN autólogas suspendidas en PRP producen varios elementos solubles esenciales para su acción; incluyen factores que actúan en la citoprotección, proliferación, diferenciación, migración celular, angiogénesis, respuesta inflamatoria, asentamiento celular y, quizás, otras funciones aún no conocidas.
Se sugiere que las señales emitidas por medio de los factores liberados por las células residentes, o bien debidas a los contactos que se producen entre estas y las trasplantadas son capaces de estimular a estas últimas para su transdiferenciación en el tipo de célula residente circundante, lo que permite su integración al nicho apropiado para su acción regenerativa. También la posibilidad de que alguno de los estímulos recibidos en este microambiente, en que se han colocado, induzca la fusión de las células implantadas con las del tejido en que se han asentado, instaurándose nuevas células con características funcionales que les permiten participar en la regeneración hística.9,10,11,12
La regeneración es un proceso en el cual el tejido originado es estructural y funcionalmente idéntico al tejido inicial, de ahí que el proceso reparativo del hueso sea conocido como cicatrización ósea, el cual terminaría en regeneración ósea, si se logran las condiciones necesarias para su correcto desarrollo. El presente trabajo analiza la respuesta ante esta terapéutica. El tiempo de cicatrización fisiológico de los defectos óseos ha sido estudiado por diferentes autores, encontrándose desacuerdos y semejanzas. Kewalramani13 observó que a los dos años de evolución se encontraron organizados 35 % de los mismos; éstas cifras divergen de Sánchez Lozano14 que planteó que a los 2 años 87,7 % están regenerados, coincidiendo con este último Lazzaretti Fernandes15, quien refirió que la cicatrización ósea de los defectos secundarios a intervenciones quirúrgicas en los maxilares ronda los 24 meses.
En la serie de casos estudiados se apreció una evolución satisfactoria con la terapia CMN, pues a los nueve meses del estudio casi la totalidad de los pacientes (92,1 %) mostraron regeneración con formación de nuevo hueso, comprobándose homogeneidad de la densidad ósea, mediante la presencia de zona radiopaca compatible con formación de tejido óseo. Solo tres pacientes no completaron la regeneración en el periodo estudiado ,no presentaron remodelación ósea, la causa no estuvo influenciada por la extensión de la deficiencia ósea, sino que mostraron defectos y daños óseos críticos con desaparición de ambas corticales, estando el lecho terapéutico conformado primariamente por las mucosas bucal y nasal; la presencia de un nicho adecuado es imprescindible para la diferenciación de las células madre en osteoblastos por lo que su desperfecto conlleva al retardo de la osteogénesis regenerativa. Varios estudios confirman que para que estas células desarrollen su mecanismo, el sitio receptor no puede estar dañado, para que puedan acondicionarse a un microambiente propicio señalado como “nicho”, donde logran diferenciarse, proliferar y contribuir a la regeneración del tejido, mostrando lo proyectado por Cárdenas Matos,16 sobre la necesaria presencia de tejido óseo remanente en el lecho donde serán resguardadas las células para poder lograr el efecto deseado.
Melo G17 manifiesta que la ausencia de un lecho óseo inadecuado, trae como resultado la diferenciación de las células madre en fibroblastos, en el sitio de reparación. Por otra parte, además de este efecto liberador de sustancias solubles, se plantea la capacidad de transdiferenciación y fusión celular a las células del tejido dañado, que pueden efectuar las células madre trasplantadas, mecanismo lógico para explicar los cambios observados evolutivamente en el tejido óseo.18
Se cuenta con suficientes elementos de juicio sobre las bondades de la MR en diversas especialidades médicas; esto ha facilitado la obtención de nuevos conocimientos sobre los elementos que la sustentan, particularmente los relacionados con las células madre, sus características y posibles aplicaciones terapéuticas.19
Las investigaciones básicas y clínicas realizadas en los últimos años sobre las células madre y sus posibilidades terapéuticas son, en la actualidad, temas de la medicina contemporánea. Se publican importantes avances y las notables ventajas que tienen las células madre adultas sobre las embrionarias, por resultar su manipulación más simple, económica y poder obtenerlas del propio individuo que va a ser tratado; esta conducta se ha convertido en una de las mayores expectativas en este campo de la medicina.20 Sin dudas, el desarrollo alcanzado crea perspectivas para seguir extendiendo la terapia celular a toda la nación y de ampliar el número de enfermedades ante las cuales este tratamiento sería efectivo.
En nuestro Sistema Nacional Salud existe una política para la conducción de la ciencia, la tecnología y la innovación articulándose en función del desarrollo integral del sector de la salud, para cumplir los propósitos, prioridades y objetivos aprobados para el sector. En el 1993, se expresó la visión de Fidel en relación a la función de la ciencia: “La ciencia y las producciones de la ciencia deben ocupar, algún día, el primer lugar de la economía nacional. Tenemos que desarrollar las producciones de la inteligencia, en nuestro país se han realizado diversas acciones para fomentar el desarrollo social, basado en la equidad y derecho de todos los individuos a la salud y el bienestar”. La regeneración de defectos óseos, asociados a intervenciones quirúrgicas, con células mononucleares autólogas de sangre periférica suspendidas en plasma rico en plaquetas, quedó evidenciada clínica y radiográficamente de forma satisfactoria.