INTRODUCCIÓN
La malaria o paludismo es una enfermedad infecciosa, febril, parasitaria, aguda o crónica, causada por parásitos del género Plasmodium. Es endémica de África, India, otras áreas del sur y sudeste de Asia, Corea del Norte, Corea del Sur, México, América Central, Haití, República Dominicana, Sudamérica (que incluye la región septentrional de Argentina), el Medio Oriente (que incluye Turquía, Siria, Irán e Iraq) y la región central de Asia.
Se estimó en 2018, 228 millones de casos de malaria en todo el mundo, con 405 000 muertes, principalmente en niños menores de 5 años. Los países africanos soportan una proporción alta de la carga mundial de paludismo; en ese mismo año, el 93 % de los casos de paludismo y el 94 % de las muertes por esta enfermedad ocurrieron allí.1,2
En Angola se producen alrededor de 3,4 millones de casos de malaria al año, principalmente por Plasmodium falciparum, y constituye la principal causa de morbimortalidad. Los niños menores de 5 años y las embarazadas son los grupos más vulnerables. Se estima que esta parasitosis es responsable del 35 % de la mortalidad en niños menores de 5 años, del 25 % de la mortalidad materna, y del 60 % en los niños ingresados por debajo de 5 años.3,4
La gota gruesa (GG) es el método de elección para diagnosticar la enfermedad, y permite la cuantificación y la diferenciación de las especies Plasmodium; pero debido a la deficiente situación socioeconómica del municipio de Ecunha -sitio donde se localiza el hospital donde se realizó el presente estudio-, se presentan desventajas para su utilización, como son la necesidad de formación, actualización y adecuada supervisión del personal de laboratorio, la dependencia de electricidad, el tiempo necesario para una interpretación segura y la necesidad de mantener servicios de garantía de calidad y de control de los laboratorios.5,6
Entre diciembre de 2013 y marzo de 2014, investigadores cubanos del Instituto de Medicna Tropical Pedro Kourí condujeron un estudio realizado en Luanda, titulado “Comparación de los métodos de gota gruesa y tiras de diagnóstico rápido (TDR) para el diagnóstico de la malaria”, y demostraron la eficacia de las TDR en el diagnóstico presuntivo de la enfermedad.7
En el diagnóstico de las infecciones palúdicas, la utilidad de las TDR pudiera resumirse en que detectan antígenos específicos de malaria derivados de las fases sanguíneas de los parásitos; y las TDR son un buen apoyo para el diagnóstico clínico de la malaria y una alternativa válida a la microscopia en el diagnóstico clínico de la malaria no complicada.8
Las TDR son test de detección de antígenos por inmunocromatografía de flujo lateral, que se basan en la captura de anticuerpos marcados con colorante, para producir una marca visible en una banda de nitrocelulosa. En el caso de las TDR de malaria, el anticuerpo marcado con colorante se liga primero a un antígeno del parásito, siendo un complejo resultante capturado en una banda por una marca de anticuerpos ligados, que forma una línea visible colorida. Una línea de control ofrece información sobre la integridad de la conjugación anticuerpo-colorante, mas no confirma que las TDR pueda detectar el antígeno del parásito.
Asimismo, las TDR disponibles en el mercado, detectan la proteína 2 (HRP2), rica en histidina, del Plasmodium falciparum, la lactato-deshidrogenasa del Plasmodium (pLDH) y/o la aldolasa (común a todas las especies de malaria). Variantes de la pLDH están presentes en las TDR disponibles en el mercado: pLDH-Pan (común a todas las especies de malaria humana), pLDH-Pf (presente apenas en Plasmodium falciparum), pLDH-Pv (presente apenas en el Plasmodium vivax) y pLDH-Pan (presente en todas las especies, excepto en Plasmodium falciparum).9-11
Como ventajas de la TDR se mencionan:
Su capacidad de favorecer rápidamente los resultados, lo que permite el tratamiento inmediato.
No requiere corriente eléctrica.
Menos exigencias de formación de personal calificado.
No requiere refrigeración, pueden almacenarse en temperaturas que oscilan entre 1 y 40 °C, lo que permite su aplicación en zonas rurales con mayor facilidad.
Sin embargo, tiene como desventajas:
Son test cualitativos que apenas favorecen un resultado positivo o negativo.
Incapaces, en el caso de algunas TDR, de distinguir nuevas infecciones de una infección recientemente tratada con eficacia.
Sensibilidad imprevisible en el terreno.
Los antígenos circulantes pueden ser detectados durante 2-3 semanas después de la eliminación de parásitos viables.9,12,13
Tan solo en África se estima que ocurren 4,9 millones de eventos febriles o de tratamientos antipalúdicos, cifras que por sí solas indican la necesidad de pruebas de diagnóstico fiables, rápidas, sencillas y económicas, que permitan asistir a los pacientes, ayuden a conservar drogas valiosas y contribuyan a prevenir la irrupción y expansión de los parásitos resistentes.7,14,15
Por la importancia del cuadro epidemiológico, dada la alta posibilidad de sufrir complicaciones graves con evolución fatal descrita en niños, el comportamiento de los indicadores de morbilidad y mortalidad en 2020-2021, así como la experiencia de trabajos que sobre el tema se han realizado por otros autores, surge la motivación para desarrollar esta investigación.
Existe un alto riesgo epidemiológico que se describe en las regiones del centro y sur de Angola, donde la variedad Plasmodium falciparum es responsable de más del 80 % de los casos positivos y, específicamente, en el municipio Ecunha, donde se reporta falta del fluido eléctrico y agua en determinados horarios, además de ausencia de personal de laboratorio especializado las 24 h del día. Se propone, por la efectividad del diagnóstico en esta variedad y su demostrado valor predictivo, usar las TDR para el diagnóstico precoz de la enfermedad.
Se describe la técnica de diagnóstico rápido Bioline® Malaria Ag P.f./P.v. como un método adecuado y sensible para diagnosticar infecciones por Plasmodium falciparum, que fue utilizada para realizar el diagnóstico en pacientes menores de 15 años ingresados en el Hospital Municipal de Ecunha. Además, se les realizó la GG, para comparar la eficacia de la aplicación de las TDR.
En este contexto, el objetivo del presente estudio es determinar la eficacia del test de diagnóstico rápido Bioline® Malaria Ag P.f/P.v, para el diagnóstico precoz de la malaria en niños, en el municipio Ecunha, provincia Huambo, Angola.
MÉTODOS
Se realizó una evaluación del método diagnóstico de la infección palúdica en el Hospital Municipal de Ecunha, Huambo, Angola, entre abril de 2021 y abril de 2022.
De la totalidad de pacientes menores de 15 años que ingresaron en el hospital durante el período seleccionado, se estudiaron aquellos que tuvieron una infección palúdica demostrada por alguna de las dos técnicas de diagnóstico para el paludismo, coincidiendo el universo con la muestra. Se excluyeron los que no cumplieron los criterios antes expuestos.
Para la recolección de la información, se realizó el análisis documental de las historias clínicas de los pacientes, libros de registro de laboratorio, libros médicos de registro, protocolos actualizados sobre el tema en el país, revisiones bibliográficas de la literatura científica sobre el tema, así como otros materiales de Internet relacionados con el objeto de estudio de la investigación, y otras fuentes de información.
Las TDR que se les realizaron a los pacientes fueron Bioline® Malaria Ag P.f/P.v, como un método para diagnosticar infecciones por Plasmodium falciparum. Estas fueron utilizadas en los casos diagnosticados en edad pediátrica ingresados en el Hospital Municipal de Ecunha, realizándose también la GG, para comparar la eficacia de la aplicación de las TDR en este municipio rural. Las muestras se valoraron por los especialistas en el laboratorio clínico del hospital, entrenados y capacitados en el diagnóstico de la malaria.
Se confeccionaron tablas con la aplicación del sistema SPSS para describir los datos en términos de frecuencias absoluta y relativa. Además, el estudio se realizó respetando las regulaciones y las normas establecidas por el Ministerio de Salud Pública de Angola.
Antes de dar inicio a la investigación, se explicó detalladamente a los directivos del hospital y a los integrantes de la Dirección Municipal de Salud de Ecunha, en qué consistiría la misma; cuáles eran los objetivos principales y en qué forma se desarrollaría el estudio.
Toda la información recogida durante la investigación, se conservó bajo los principios de máxima confiabilidad y su uso es exclusivo para fines científicos.
RESULTADOS
La malaria está entre las principales causas de morbimortalidad en Angola y afecta a todo el país y a todos los grupos etarios. No obstante, los niños menores de 5 años y las mujeres embarazadas son los grupos más vulnerables. La demanda en las unidades periféricas por síndrome febril sospechoso de malaria continúa siendo de un 55 %, a pesar de haber una reducción significativa de la mortalidad (de un 60 %) después de la introducción de las combinaciones terapéuticas a base de artemisininas y del tratamiento intermitente y preventivo de la gestante con sulfadoxina + pirimetamina.
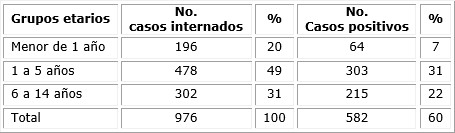
En la tabla 1 se muestra la relación de pacientes internados en el Hospital Municipal de Ecunha en el período referido, y la cantidad que resultaron positivos a malaria, según resultado de uno de los dos métodos utilizados para el diagnóstico positivo de dicha patología (TDR o GG). Se encontró un predominio de casos positivos con un 60 % (582 casos) del total de los internados. Esto se interpretó como una alta prevalencia de la malaria en dicho municipio (p > 60), dato que corresponde con el comportamiento de esta patología en la región estudiada.
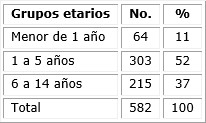
La tabla 2 expone los pacientes positivos a malaria internados en el Hospital Municipal de Ecunha, según edad. Se observó un predominio de pacientes comprendidos entre 1 y 5 años (52 %).
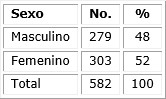
La tabla 3 no muestra diferencias significativas entre la distribución con respecto al sexo; se observó predominio discreto del sexo femenino (52 %).
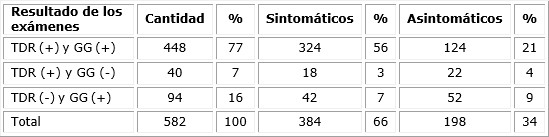
El 77 % de los casos diagnosticados con infección palúdica tuvieron TDR y GG positivos. Sin embargo, 94 diagnósticos positivos adicionales fueros notificados por GG y 40 por TDR. (Tabla 4)
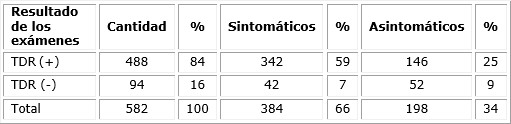
La tabla 5 presenta la relación entre TDR y sintomatología; se vuelve a observar un porciento significativo de pacientes asintomáticos y un predominio franco de los pacientes con TDR positivo.
DISCUSIÓN
La malaria es una de las principales causas de mortalidad infantil. En África subsahariana, la morbilidad por esta enfermedad se manifiesta en forma de anemia crónica en niños y embarazadas: abortos, bajo peso al nacer y secuelas neurológicas, entre ellas, el retraso sicomotor. Todo ello junto con el abstencionismo escolar y laboral durante las crisis febriles. En países donde no existen sistemas de protección social, hace que la malaria esté íntimamente ligada a la pobreza.
Los niños menores de 5 años y las mujeres embarazadas son quienes corren más riesgo de tener malaria grave y complicada, que pueden provocar la muerte. Esto es así porque los niños pequeños aún no tienen una respuesta inmune adecuada frente al parásito, y en las mujeres embarazadas esta respuesta inmune se debilita transitoriamente.1,5,8
Las pruebas de diagnóstico rápido se basan en la detección de la deshidrogenasa láctica parasitaria (pLDH), la proteína II -rica en histidina (HRP2)- y la aldolasa. Estas técnicas están disponibles en la mayoría de los centros de salud de Luanda, Angola, y existen evidencias de falsos resultados negativos. Algunas de esas técnicas, si bien contribuyen al diagnóstico de las infecciones palúdicas, no superan a la microscopía óptica a la hora del diagnóstico definitivo de estas infecciones.8,9,14
En un estudio realizado en Angola, donde se utilizó como “prueba de oro” un método de reacción en cadena de la polimerasa (PCR), se encontró que la TDR de Paracheck-Pf® tuvo una mayor sensibilidad, especificidad y valor predictivo para los positivos que la microscopía.15
Es necesario aclarar que el rendimiento de algunos métodos inmunocromatográficos de diagnóstico rápido, como los que detectan histidinas, pudiera estar afectado por la detección de antigenemias de infecciones previas, lo cual pudiera llevar a falsos positivos y a una sobrestimación de la prevalencia.
La prueba inmunocromatográfica TDR Bioline PCR Malaria Ag P.f/P.v usa un anticuerpo monoclonal específico contra la proteína II del Plasmodium falciparum, y otro anticuerpo monoclonal específico para la detección del lactato deshidrogenasa del Plasmodium vivax, haciendo posible diagnosticar infecciones causadas por Plasmodium falciparum o Plasmodium vivax de manera independiente, o infecciones mixtas por ambas especies. Además, esta prueba rápida ha sido diseñada para ser almacenada y trabajada a temperaturas de 1 a 40 °C, lo cual la hace aplicable en condiciones de campo, sin requerir refrigeración.8,9,16
Las sensibilidades de algunas TDR pueden variar, debido a su vulnerabilidad a las temperaturas extremas y a la alta humedad, especialmente durante el desarrollo de encuestas de campo en países tropicales.14
Aun así, en vista del acentuado aumento de casos en los últimos quince años, la prevalencia real probablemente ha de ser mayor a la encontrada, hecho que lleva a plantear posibles explicaciones. Una de ellas es que exista una gran cantidad de casos no diagnosticados, como resultado de una alta prevalencia de infecciones asintomáticas (198 casos); dentro de estas se incluiyen infecciones subpatentes o submicroscópicas, que con parasitemias muy bajas se encuentran por debajo del límite de detección de los métodos empleados con mayor frecuencia: TDR y microscopía óptica.
Un primer aspecto que se puede asociar a esta posibilidad, es el hecho de que el municipio Ecunha es un área endémica de malaria, donde se ha encontrado, en repetidas ocasiones, que las infecciones suelen ser asintomáticas, como la mayoría de las infecciones en áreas endémicas. A su vez, esto se ha explicado de varias maneras; en principio se ha reportado cómo la exposición repetida a malaria se asocia a una reducción de la densidad parasitaria, consecuencia del desarrollo de inmunidad.
También muestra un porcentaje de pacientes con GG positiva y TDR negativa (16 %), que se explicaría por el tiempo transcurrido entre la exposición al Plasmodium y la realización del test. Al ser un test que mide respuesta inmunológica (antígeno-anticuerpo), esta respuesta depende también del estado inmunológico previo del paciente, y en el estudio se incluyeron muchos niños que presentaban grados avanzados de desnutrición y otros eran positivos a tuberculosis y/o retrovirosis. Lo anterior pudo ser un factor que contribuyera al comprometimiento del estado inmunológico del mismo y así variar el resultado de la TDR, sin descartar la posibilidad de la existencia de una baja parasitemia, que es causa también de TDR negativa.
Asimismo, esta reducción puede ocurrir incluso en áreas específicas dentro de una región, como se reporta en zonas de transmisión moderada o alta en Tanzania, donde el 80 % de los casos en hogares con alta exposición a vectores son submicroscópicas.17 De esta forma, se sugiere que una exposición previa conduce a menor parasitemia y, por ende, a una mayor prevalencia de casos subpatentes.
De modo similar, se reporta una asociación entre la edad y la frecuencia de exposición e infecciones subpatentes. Pacientes de edad avanzada podrían mantener densidades parasitarias por debajo del límite de detección de las TDR en áreas de transmisión estable, situación que se explica por la teoría de que a mayor edad mayor exposición, y, como consecuencia, el desarrollo de inmunidad suficiente para tolerar las infecciones.
Otras explicaciones posibles para la alta prevalencia de casos asintomáticos en áreas endémicas incluye la existencia de resistencia a los medicamentos por la especie de malaria predominante (situación más frecuente con Plasmodium falciparum) o fallas en el cumplimiento de los regímenes terapéuticos por parte de los pacientes, especialmente en áreas endémicas de Plasmodium vivax, ya que no completan su tratamiento llevando el parásito a niveles subpatentes, pero sin eliminar por completo la infección. Esta última resulta de gran importancia, ya que, como consecuencia de la difícil situación socioeconómica del municipio Ecunha, persisten fallos en el acceso y seguimiento adecuado de los regímenes terapéuticos.
Un tercer aspecto que apoya la posibilidad de una alta prevalencia de casos asintomáticos en el área, es el hecho de que el 100 % de los casos encontrados fueron infecciones por Plasmodium falciparum. Este hallazgo resulta esperado, pues es la especie prevalente en Angola, describiéndose inclusive tanto a nivel continental como nacional, que más del 70 % de los casos es por este agente.
Asimismo, en estudios realizados en Camerún, Ghana, Mali, Guinea Ecuatorial y Eritrea, se halló que el 27,6 % de las personas carentes de gametocitos detectables microscópicamente funcionaban como portadoras de gametocitos submicroscópicos, al mantener la capacidad de infectar mosquitos. A pesar de significar tasas relativamente bajas de infección submicroscópica, la alta prevalencia de estos casos en áreas endémicas destaca su rol como potenciales reservorios infecciosos.12,16-18
A esto se suma el hecho de que un paciente sintomático tiene una mayor probabilidad de buscar tratamiento, lo que aumenta su tasa de recuperación. De esta forma, se le puede atribuir a los casos asintomáticos una importancia aún mayor en la transmisión. Se ha descrito en modelos matemáticos, cómo a nivel poblacional los casos asintomáticos tienen un mayor impacto en la transmisión de la enfermedad en las infecciones por Plasmodium vivax, comparado con aquellas por Plasmodium falciparum.
De lo anterior se puede entender cómo resulta plausible que exista una prevalencia importante de casos asintomáticos. Además, se evidencia que en otros estudios similares a este, al restringir el uso de la TDR a pacientes sintomáticos, se pueden ignorar cantidades tan elevadas como el 50 % de los pacientes. A esto se agregan los casos de infección submicroscópica, al no ser detectados por los métodos de diagnóstico más empleados (TDR y GG/extendido), que constituyen un obstáculo importante. De ahí que se haga referencia en la literatura a que los métodos diagnósticos frecuentes potencialmente subestiman la prevalencia, debido a infecciones subpatentes y asintomáticas.18,19
Esta situación asociada a la inmunidad (exposiciones repetidas, infecciones submicroscópicas, pacientes en estadios iniciales de la infección y pacientes que recibieron tratamiento incompleto), representa un reto importante para los esfuerzos de control. Se destaca así el papel crucial que tendría tanto el despistaje en pacientes asintomáticos como el uso, en la medida de lo posible, de métodos de diagnóstico molecular de infecciones.
Se ha demostrado que existe una relación entre las condiciones climáticas y la prevalencia de malaria en un momento dado: la lluvia y la humedad tienen una correlación positiva con el aumento posterior en los casos de malaria. Por ejemplo, en estudios realizados en África, se encontró que de 1 a 2 meses posterior al pico del período de lluvias, se presenta la mayor cantidad de casos de malaria.8,9 Además, existen registros históricos que demuestran cómo los casos de malaria en Angola aumentan en un tercio en el período de poslluvia.
En este sentido, el municipio Ecunha presenta un clima variable, con dos temporadas: una de sequía, tradicionalmente descrita de mayo a octubre, y otra de lluvias, de noviembre a abril.
Por otro lado, en investigaciones previas realizadas en la región, se ha descrito que los meses con mayor cantidad de casos de malaria son de enero a marzo. Asimismo, el pico de casos suele presentarse en febrero, asociándose con el período lluvioso.
Respecto a la edad, más de la mitad de los pacientes con diagnóstico de malaria confirmada por GG fueron niños entre 1 y 5 años; la edad promedio fue de 2 años. Estos hallazgos coinciden con otros estudios realizados en Latinoamérica.20
En una investigación realizada en el estado Sucre, en Venezuela, se evidenció que el sexo predominante era el masculino, con un 56,5 % de los casos.21 Esto no concuerda con los datos obtenidos durante el presente estudio, ya que el 52 % de los pacientes diagnosticados fueron del sexo femenino; que puede ser explicado porque existe una mayor tasa del sexo femenino que del masculino en el municipio, y no necesariamente ninguna relación fisiopatológica explicable.
Sobre la situación de la malaria en las Américas, en un estudio realizado en 2016, se reportó que entre 2013 y 2016 la mayoría de los casos fueron entre las edades de 15 y 24 años. Sin embargo, en Venezuela y Surinam el rango de edad se mantiene entre 15 y 49 años; estos países reportaron más de la mitad de los casos de las Américas en 2017.20
En un estudio donde se evaluó la sensibilidad, especificidad y valores predictivos de la prueba rápida basada en la detección de la pLDH OptiMAL® kit individual para el diagnóstico de malaria, en áreas endémicas de Perú, hubo niveles de sensibilidad del 95,7 %, especificidades del 97,1 %, valor predictivo positivo de 97,7 % y valor predictivo negativo de 95,3 %, por lo que la prueba rápida constituye un método con buena especificidad y sensibilidad para el diagnóstico de la malaria, y puede ser usada en lugares donde no se disponen de laboratorios o microscopistas.22,23
Estos resultados coinciden con la presente investigación, donde el test de diagnóstico rápido Bioline® Malaria Ag P.f/P.v tuvo una sensibilidad de 82 % y una especificidad de 90 %, para el diagnóstico de la infección palúdica en niños en el municipio Ecunha, Angola.
En contraste con esto, un estudio realizado en niños menores de cinco años con diagnóstico presuntivo de malaria en el Yariman Bakura Specialist Hospital, en Nigeria, encontró que de 55 pacientes con gotas gruesas positivas, solo 10 resultaron positivos en la prueba rápida, con un valor predictivo positivo de 46,3 % y valor predictivo negativo de 53,70 %.18 Por estos motivos, recomiendan que se realice un estudio microscópico cuando existe la posibilidad de llevarlo a cabo, aun cuando se cuente con una prueba rápida negativa.
También en Urabá, región costera de Colombia, compararon la prueba rápida Now ICT malaria Pf/Pv® frente a la microscopía para diagnóstico de la enfermedad. En esa investigación, la sensibilidad de dicha prueba para Plamodium vivax fue de 75 % y la especificidad de 99 %.24
Se recomienda un pronto diagnóstico parasitológico en los casos sospechosos de paludismo antes de administrarles un tratamiento. Las pruebas diagnósticas rápidas son de fácil realización e interpretación, proporcionan resultados con rapidez y requieren escasa formación. Sin embargo, presentan limitaciones: no diferencian infección por especie única de infecciones mixtas, no garantizan el seguimiento de la efectividad del tratamiento, y no permiten diferenciar infección actual reciente (adecuadamente tratada), ya que los antígenos permanecen en sangre de 6 a 30 días, la sensibilidad disminuye en bajas parasitemias y no están exentos de falsos positivos, como en casos de pacientes con enfermedades autoinmunes. A pesar de esto, en comunidades de difícil acceso y con limitación a los servicios de salud, pueden ser de gran utilidad diagnóstica.
En zonas endémicas suele existir un porcentaje de pacientes asintomáticos, según lo confirma un estudio realizado en el estado Amazonas, Venezuela, donde se ha demostrado, a través del diagnóstico microscópico y por PCR, la presencia de individuos asintomáticos con bajas densidades parasitarias. En ese mismo país, en Coyowateri y Parima B, se ha observado alta recurrencia de infecciones por Plasmodium vivax en individuos asintomáticos mayores de 5 años, así como baja frecuencia de infecciones por Plasmodium falciparum en individuos sintomáticos de todas las edades.21,25
Si bien la malaria constituye una de las principales enfermedades metaxénicas en Angola, son pocas las cifras disponibles con respecto a la utilidad de las pruebas rápidas en la población, incluyendo a pacientes asintomáticos o con bajas parasitemias, en comparación con la GG extendida. Dicha información representa la base de la creación de estrategias de vigilancia epidemiológica que permitan optimizar el diagnóstico y tratamiento de la malaria, sobre todo en zonas endémicas con difícil acceso a servicios de salud.
Se concluye que el test de diagnóstico rápido Bioline® Malaria Ag P.f/P.v presentó una eficacia similar para el diagnóstico de la infección palúdica en comparación con la GG en niños, en el municipio Ecunha, provincia de Huambo, Angola.