INTRODUCCIÓN
La autoeficacia en el parto es la percepción que tiene una mujer embarazada sobre su capacidad para manejar las demandas físicas y emocionales del trabajo de parto; desempeña un rol central en la promoción de partos vaginales seguros y en la reducción de cesáreas innecesarias.1
Según la teoría de la autoeficacia, de Albert Bandura, las creencias que una persona tiene sobre su capacidad para lograr un objetivo influyen de manera significativa en su motivación, esfuerzo y persistencia frente a desafíos. Estas creencias se desarrollan a partir de cuatro fuentes principales: experiencias de éxito previas, observación de modelos, persuasión social y manejo de los estados emocionales y fisiológicos.2
Intervenciones basadas en los principios de Bandura han demostrado ser efectivas para fortalecer esta creencia en gestantes. De ahí que un estudio demostró que las sesiones educativas redujeron de forma significativa el miedo al parto y aumentaron la autoeficacia, con el incremento de la tasa de partos vaginales.3
De esta manera, una alta autoeficacia se relaciona con una mayor confianza para afrontar el dolor, menor miedo al proceso y una transición más positiva hacia la maternidad. Por el contrario, una baja autoeficacia está asociada con mayor temor, intolerancia al dolor y progresión dificultosa del parto, lo que incrementa la probabilidad de cesáreas y afecta el bienestar materno y el vínculo madre-hijo.4
Los factores externos, emocionales y sociales, desempeñan un papel determinante en la percepción sobre el parto, sobre todo en mujeres primíparas, quienes sus niveles de autoeficacia se mantienen entre moderado y bajo, frente a la influencia negativa de dichos factores.5
Se ha evidenciado que ciertos factores, como ser menor de 24 años, un embarazo no planificado, poco apoyo social, miedo severo al parto y ansiedad, fueron determinantes significativos de baja autoeficacia para el parto vaginal (APV).4 La educación prenatal, la experiencia previa con el parto y el acceso a información específica, son factores clave para mejorar la autoeficacia y disminuir la preferencia por cesáreas electivas.6 Es así que las intervenciones educativas centradas en la autoeficacia son estrategias no invasivas y rentables, que contribuyen en la promoción de partos vaginales y en la mejora de la salud mental perinatal.7
El apoyo profesional8 e incluir al compañero de la gestante en programas de preparación para el parto, contribuyen de manera positiva en la APV, subrayando la importancia del apoyo social en este proceso.9 Las mujeres con alta autoeficacia tienen mayores probabilidades de intentar un parto vaginal.10 A nivel global, los niveles de baja autoeficacia son altas,4,10 lo que impacta directamente en la duración del trabajo de parto, la necesidad de anestesia y el uso de cesáreas como solución.4
Frecuentemente, en el proceso de nacimiento, la cesárea es percibida de manera errónea como un procedimiento seguro y sencillo. No obstante, puede acarrear complicaciones inmediatas y mediatas; por tanto, se opta por esta, solo por indicación médica.11 Si bien las tasas de cesáreas han superado el estándar recomendado por la Organización Mundial de la Salud (10-15 %),12,13 se resalta la necesidad de promover estrategias que fortalezcan la autoeficacia materna y fomenten partos vaginales seguros y respetuosos.13
Por estas consideraciones, el estudio tiene como objetivo demostrar el efecto de un programa de intervención psicoeducativa sobre la autoeficacia para el parto vaginal durante el embarazo.
MÉTODOS
Estudio cuasiexperimental de dos grupos (intervención y control), con una evaluación en dos momentos. La población fueron mujeres embarazadas que acudieron a centros de atención primaria (CAP) de la Red de Salud Ica, Perú. El entorno de investigación fueron dos CAP seleccionados.
El número de muestras, con un intervalo de confianza del 95 %, un poder de prueba de 0,80, con antecedente más frecuente en los casos de 0,49, fueron 40 gestantes en cada grupo.
Así, el grupo de intervención fue seleccionado de forma aleatoria entre las mujeres embarazadas que expresaron su voluntad de participar en las actividades de la intervención psicoeducativa y cumplieron con los criterios de inclusión. Las gestantes del grupo control fueron seleccionadas de manera al azar entre las embarazadas que no querían participar en las actividades de intervención y cumplieron con los criterios de elegibilidad.
Los criterios de inclusión fueron: tener una edad entre 18 y 35 años, 20 semanas de edad gestacional, estar alfabetizada, tener un embarazo único, no tener antecedentes de cesárea, embarazo de bajo riesgo (sin enfermedades como las cardíacas, pulmonares, hipertensión, diabetes, enfermedad cervical), sin contraindicaciones para parto vaginal, sin antecedentes de asistencia a clases de entrenamiento para el embarazo, y sin antecedentes de trastornos del estado de ánimo y complicaciones del embarazo que pudieran causar síntomas de depresión y ansiedad.
Los criterios de exclusión se relacionan con la ocurrencia de complicaciones durante el embarazo, como placenta previa después de las 27 semanas de embarazo, sangrado persistente y ausencia de más de una sesión de la intervención (para el grupo de intervención).
Las mujeres embarazadas del grupo de intervención recibieron el programa psicoeducativo durante el control prenatal en el Servicio de Obstetricia y Psicología por 4 meses, y el contenido de las sesiones se basó en los componentes de autoeficacia de Bandura:
Informar: mediante sesiones de consejería individualizadas, se brindó educación obstétrica (actividad educativa para un parto seguro), con el objetivo de lograr que la gestante tomara conciencia sobre la importancia del parto vaginal normal.
Entrenamiento en habilidades sociales y de autorregulación: en el Servicio de Psicología se realizaron talleres de inteligencia emocional (IE) en dos sesiones mensuales, para desarrollar la IE en las gestantes; esto permitió transformar la información en conductas efectivas en el trabajo de parto.
Entrenar en competencias sociales y autoeficacia: se ejecutaron sesiones de psicoprofilaxis obstétricas en un total de seis, con el objetivo de desarrollar al máximo las actividades regulatorias que conllevan al logro de la autoeficacia.
Crear redes de apoyo: se identificaron redes sociales que tuvieran influencia en la embarazada. Para tal efecto, se pidió a la gestante que seleccionara una persona especial para que le acompañara durante la intervención. Se incluyeron visitas domiciliarias con participación del obstetra y psicólogo para reunión con la familia, buscando la consolidación de redes de apoyo.
Las gestantes del grupo control, recibieron el control prenatal de rutina. Además, las mujeres embarazadas de ambos grupos completaron los siguientes instrumentos, antes y después de la intervención:
Cuestionario sociodemográfico: se consideró la edad, grado de instrucción, ocupación, estado civil, tipo de seguro y autopercepción de la salud.
Escala de autoeficacia para el parto vaginal (SEVB): consta de nueve ítems y cada uno se califica en una escala numérica de 0 a 10. Las puntuaciones oscilan entre 0 y 90; una puntuación más alta indica un mayor nivel de autoeficacia.7 En consecuencia, puntuaciones ≥ a la media, significan que se tiene una APV alta, y puntuaciones menores, una APV baja.1
Como el instrumento no estaba validado en población peruana, se realizó un proceso de traducción inversa, una validación de contenido por cinco expertos (cuatro profesionales obstetras, con grado de doctor y un experto en diseño y validación de instrumentos documentales), y finalmente una prueba piloto en 32 gestantes. La consistencia interna con el alfa de Cronbach fue alta (α = ,931).
Escala multidimensional de apoyo social percibido (MSPSS): integrada por 12 ítems que miden el apoyo percibido de la familia (preguntas 3, 4, 8 y 11), amigos (preguntas 6, 7, 9 y 12) y otras personas importantes (preguntas 1, 2, 5 y 10). Los ítems se califican en una escala de 7 puntos tipo Likert, que comprende de totalmente en desacuerdo (1) a totalmente de acuerdo (7). Las puntuaciones más altas indican un mayor apoyo social percibido en el individuo.14,15 La consistencia interna con el alfa de Cronbach fue adecuada (α =,906).
Escala de inteligencia emocional de Wong-Law (WLEIS-S): es un instrumento de autoinforme de 16 ítems, organizados en cuatro dimensiones: evaluación de las propias emociones (EPE, reactivo del 1-4), evaluación de las emociones de los demás (EED, reactivos del 5-8), uso de la emoción (UE, reactivos del 9-12) y regulación de la emoción (ROE, reactivos del 13-16). Consta de siete alternativas de respuesta en formato Likert, de totalmente en desacuerdo (1) a totalmente de acuerdo (7), puntuaciones mayores indican niveles de IE más altos.16 La consistencia interna con el alfa de Cronbach fue óptima (α =,912).
Con el propósito de describir los datos, se utilizaron estadísticas descriptivas que incluyen distribución de frecuencias, promedio, error típico y desviación estándar. Para inferir el efecto de la intervención, se evaluaron diferencias estadísticas entre las sumatorias de las puntaciones de la SEVB, MSPSS y WLEIS-S, antes y después de la intervención, con el estadístico paramétrico t-Student para muestras relacionadas. El tratamiento estadístico se realizó con el programa IBM SPSS Statistics. Un valor de p < 0,01 fue considerado como estadísticamente significativo.
El estudio fue autorizado por el Comité de Ética de la Universidad Autónoma de Ica (CO-001-10-2024/CE). Además, se obtuvo el consentimiento escrito de las participantes sobre su voluntad de involucrarse en el estudio y se dejó constancia sobre la posibilidad de abandonar el estudio en cualquier etapa del mismo, si lo creían conveniente.
RESULTADOS
En el estudio participaron 80 mujeres embarazadas (40 en el grupo de intervención y 40 en el grupo control). En el grupo experimental, en su mayoría tenían grado de instrucción superior (80 %); eran convivientes el 90 % y todas percibían la salud en nivel bueno (100 %). En el grupo control, el 100 % eran beneficiarios del Seguro Integral de Salud (SIS) y el promedio de edad fue mayor que el promedio en el grupo experimental. (Tabla 1)
Tabla 1 Distribución de las variables generales de las mujeres embarazadas
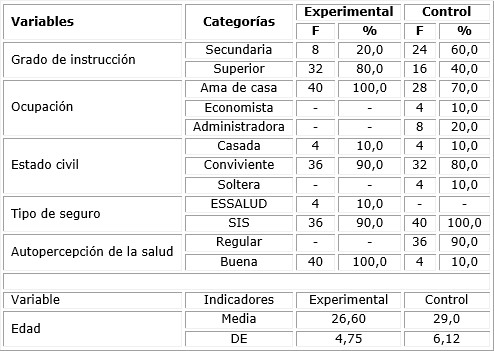
F= frecuencia absoluta; % = frecuencia relativa; DE = desviación estándar.
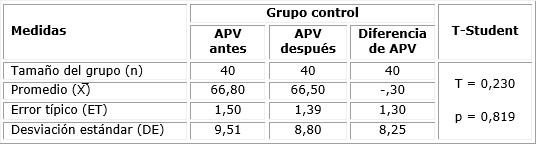
En las tablas 2 y 3 se observa el rendimiento del puntaje de APV, de acuerdo al estadístico paramétrico t-Student para muestras relacionadas, tanto para el grupo de intervención como para el control. Las gestantes del grupo de intervención obtuvieron mejores resultados en los puntajes de APV (88,90 ± 1,28) después de la aplicación de la intervención, respecto a las embarazadas del grupo control (66,50 ± 8,80). En consecuencia, la APV se incrementó en las mujeres embarazadas después de la intervención psicoeducativa.
Tabla 2 Comparación de las puntuaciones de la APV en el grupo de intervención, antes y después de la intervención psicoeducativa
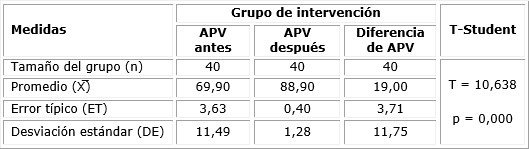
Tabla 3 Comparación de las puntuaciones de la APV en el grupo control, antes y después de la intervención psicoeducativa
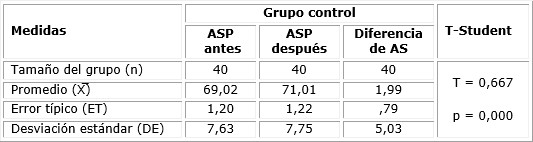
Las tablas 4 y 5 muestran el rendimiento del puntaje de apoyo social percibido, de acuerdo al estadístico paramétrico t-Student para muestras relacionadas, tanto para el grupo de intervención como para el control. Las gestantes del grupo de intervención obtuvieron mejores puntuaciones de ASP (77,90 ± 8,27) después de la aplicación de la intervención, respecto a las embarazadas del grupo control (71,01 ± 7,75). La diferencia estadística resultó significativa para el caso del grupo de intervención (p < 0,01); asimismo para el caso del grupo control, dado que en los CAP, como parte de la atención prenatal, se busca garantizar el apoyo social para la gestante como política del MINSA. En consecuencia, la percepción del apoyo social se vio incrementada en las gestantes de ambos grupos de trabajo.
Tabla 4 Comparación de las puntuaciones del apoyo social en el grupo de intervención, antes y después de la intervención psicoeducativa
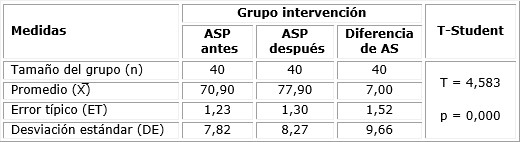
Tabla 5 Comparación de las puntuaciones del apoyo social en el grupo control, antes y después de la intervención psicoeducativa
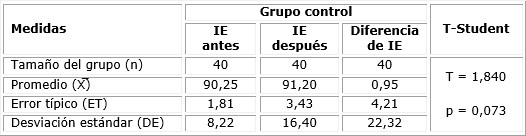
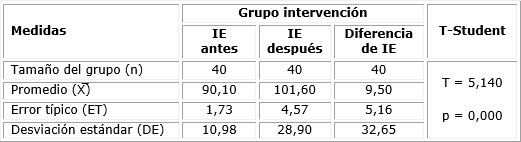
En las tablas 6 y 7 se observa el rendimiento del puntaje de IE, de acuerdo al estadístico paramétrico t-Student para muestras relacionadas, tanto para el grupo de intervención como para el control. Las gestantes del grupo de intervención obtuvieron mejores resultados en las puntuaciones de IE (101,60 ± 28,90) después de la aplicación de la intervención, respecto a las embarazadas del grupo control (91,20 ± 16,40). La diferencia estadística resultó significativa para el caso del grupo de intervención (p < 0,01); no obstante, en el grupo control las diferencias no resultaron significativas (p > 0,01). En consecuencia, la IE se incrementó en las mujeres embarazadas después de la intervención psicoeducativa.
Tabla 6 Comparación de las puntuaciones de la IE en el grupo de intervención, antes y después de la intervención psicoeducativa
DISCUSIÓN
Los hallazgos del estudio reflejaron un incremento significativo en las valoraciones de APV, el apoyo social percibido y la IE en las participantes del grupo de intervención, comparadas con el grupo control. Estos resultados destacan el impacto positivo de la intervención psicoeducativa, al evidenciarse que las mujeres del grupo de intervención presentaron una puntuación media de APV de 88,90 ± 1,28, significativamente superior al grupo control (66,50 ± 8,80; p < 0,01). Lo anterior consolida la hipótesis que la educación y el apoyo emocional durante la atención prenatal fortalecen la APV. Este hallazgo es congruente con el estudio de Donyaei-Mobarrez et al.,6 quienes demostraron que los factores educativos y el apoyo social se asocian de forma positiva con mayor APV.
Si bien la intervención mostró un claro efecto positivo, al potenciar la autoeficacia al generar una experiencia de parto más favorable, contrariamente, una baja APV eleva la probabilidad de partos asistidos.4 Por su parte, Firouzan et al.17 reportaron que las intervenciones psicoeducativas reducen significativamente el miedo al parto y aumentan la autoeficacia en las gestantes. Además, Gandomi et al.18 observaron una menor incidencia de cesáreas por emergencia y electivas.
En cuanto al ASP, los participantes del grupo de intervención reportaron una media de 77,90 ± 8,27, cifra superior al grupo control (71,01 ± 7,75; p < 0,01); esto fortalece la efectividad de la intervención al considerar el soporte social como un factor crucial en la autoeficacia durante el parto. Li et al.,19 sostienen que el apoyo profesional y el conocimiento del proceso de parto son predictores significativos de una autoeficacia elevada, y Kucukkaya et al.20 señalan que el apoyo social, especialmente el apoyo conyugal, se asocia con mayores niveles de APV; estas evidencian respaldan los resultados de este estudio.
Además, las evaluaciones de IE reflejan un impacto positivo derivado de la intervención. Las mujeres en el grupo de intervención mostraron un puntaje promedio de 101,60 ± 28,90, notablemente superior al grupo control (91,20 ± 16,40; p < 0,01). Este hallazgo se vincula con la capacidad de las gestantes para gestionar emociones y enfrentar situaciones de estrés durante el proceso de parto, una relación que es respaldada en investigaciones previas,21 al observar que una mayor autoeficacia en el parto está relacionada con expectativas de parto más optimistas y eficaces, especialmente en poblaciones jóvenes, como las madres adolescentes.
Estos resultados son paralelos con los reportados por Donyaei-Mobarrez et al.6 y Firouzan et al.,17 quienes encontraron que el nivel educativo y el apoyo social percibido influyen en la autoeficacia de las gestantes, así como también la reducción del miedo al parto y un aumento en la preferencia por el parto vaginal en el grupo de intervención. En consecuencia, el desarrollo de la IE puede ser un mediador en la APV, porque una mayor IE permite manejar el estrés y afrontar el parto de manera más segura.
Por su parte, Koyuncu et al.22 encontraron en las mujeres que practican yoga tienen una disminución significativa del miedo al parto y un incremento en la autoeficacia, aunque la metodología y el enfoque de la intervención difieren (el yoga es una práctica física y la intervención psicoeducativa es una actividad de soporte y formación emocional); en ambos casos se subraya la importancia de intervenciones estructuradas para fortalecer la autoeficacia en el parto.
Si las características sociodemográficas de las participantes podrían potenciar o limitar el impacto de la intervención, resulta pertinente mencionar que una baja autoeficacia puede prevalecer más en mujeres jóvenes (≤ 24 años), sin planificación del embarazo y con deficiencias en el conocimiento sobre el parto, entre otros.4 Asimismo, se advierte que las primíparas tienen un nivel de miedo al parto más alto que las multíparas.23
A pesar de los hallazgos positivos, el estudio presenta ciertas limitaciones. La investigación se realizó en dos CAP de Ica, esto podría restringir la generalización de los resultados a otras poblaciones con características diferentes. Aunque el diseño cuasiexperimental permitió evaluar cambios entre los grupos, no establece relaciones causales directas; por lo tanto, es necesario desarrollar estudios experimentales con seguimiento a largo plazo. No obstante, el trabajo permitió validar una intervención basada en los componentes de Bandura con el empleo de la escala de autoeficacia para el parto vaginal, previamente validada, lo que posibilita hacer comparaciones internacionales.
En conclusión, la intervención psicoeducativa tuvo un impacto positivo en la APV, en el grupo de intervención, lo cual destaca la importancia de implementar programas de educación prenatal y apoyo emocional para mejorar la autoeficacia, el apoyo social y la IE en mujeres embarazadas. Este enfoque podría contribuir significativamente a reducir el miedo al parto, mejorar la percepción de apoyo social y fortalecer las competencias emocionales para enfrentar el proceso de parto, por ello se sugiere replicar la intervención en diversos contextos.