INTRODUCCIÓN
La sepsis representa una indiscutible y seria amenaza sanitaria mundial. La incidencia hospitalaria es de 189 por 100 000 personas al año con una mortalidad de 26,7 % y alcanzó 42 % en las unidades de cuidados intensivos (UCI).1 En 2015 un grupo de expertos definió por consenso a la sepsis como una disfunción orgánica potencialmente mortal causada por una respuesta no regulada del huésped a la infección; representando la disfunción orgánica por el aumento de dos puntos o más de la escala Sequential Organ Failure Assesment (SOFA).2
La incidencia y la mortalidad son mucho mayor en los ancianos con sepsis que en pacientes más jóvenes. El envejecimiento se acompaña de una reducción de la tolerancia al estrés fisiológico lo que contribuye a una mayor vulnerabilidad a enfermedades críticas en la vejez.3
Diversas escalas se han utilizado para evaluar la severidad y predecir la muerte en estos pacientes donde se combinan variables clínicas y determinaciones químicas como el APACHE II (Acute Physiology and Chronic Health Evaluation), al SAPS 3 (Simplified Acute Physiology Score).4
Múltiples estudios han analizado diferentes índices más sencillos y fáciles de calcular para pronosticar la gravedad y la muerte en pacientes con sepsis y shock séptico ya que se obtienen del hemograma con diferencial como la relación de inflamatorios neutrófilos/linfocitos (INL) y plaquetas/linfocitos (IPL).5,6 Otros combinan la medición del lactato con los niveles de albúmina con buenos resultados (Índice lactato/albúmina; ILA).7,8
En la Unidad de Cuidados Intensivos del Hospital Clínico Quirúrgico Docente “Aleida Fernández Chardiet” en la provincia Mayabeque, que cuenta con 8 camas, la sepsis es la principal causa de ingreso, donde 40 % de los pacientes tienen 60 años o más, lo que motivó a realizar este trabajo con el objetivo de evaluar el riesgo de muerte en pacientes geriátricos ingresados con sepsis utilizando los índices neutrófilo/linfocito, lactato/albúmina y plaquetas/linfocitos.
MATERIAL Y MÉTODOS
Tipo de estudio
Se realizó un estudio observacional, analítico, transversal y retrospectivo en pacientes con 60 años o más ingresados con sepsis en la unidad de cuidados intensivos del Hospital Clínico Quirúrgico Docente “Aleida Fernández Chardiet” entre 2018-2020.
Universo
El universo estuvo constituido por 144 pacientes con una edad ≥60 años que fueron admitidos por sepsis teniendo en cuenta los criterios clínicos de la definición Sepsis-32 y que cumplieron con los criterios de inclusión. En este estudio la muestra coincide con el universo.
Criterios de inclusión:
Criterios de exclusión:
Pacientes fallecidos antes de las 24 horas del ingreso en UCI.
El diagnóstico de sepsis se realizó durante la estadía en la UCI.
Variables de estudio
Las variables cuantitativas que se recolectaron fueron: la edad, el índice de comorbilidad de Charlson (≤2 o ≥3), SOFA (2-3; 4-5; ≥6), APACHE II, SAPS 3, la estadía en UCI, el conteo global de leucocitos, % neutrófilos y % linfocitos, recuento de plaquetas, los niveles de lactato sérico y la albúmina.
Se tuvieron en cuenta variables cuantitativas como el foco inicial de la infección (pulmón, abdomen [no incluye el riñón], riñón, sistema nervioso central [SNC], sistema osteomioarticular [SOMA] y la piel y tejido celular subcutáneo [TCS]), el tipo de paciente (médico o quirúrgico), la presencia o ausencia del shock séptico, la necesidad de ventilación artificial mecánica (VAM) y el estado al egreso (vivo o fallecido).
Se calcularon variables como los índices neutrófilo/linfocitos, lactato/albúmina y plaquetas/linfocitos. Se seleccionaron puntos de cortes para cada uno de ellos (INL <5,6 o ≥5,6; IPL <14,5 o ≥14,5; ILA <0,05 o ≥0,05) teniendo en cuenta la curva ROC y los puntos con mayor sensibilidad y especificidad.
Recolección de la información
La información fue obtenida de las historias clínicas a las 24 horas del ingreso. Se creó una planilla de recolección que posteriormente fue digitalizada en una base de datos creada a los efectos en una computadora marca TOSHIBA con sistema operativo Windows 7 en el programa Microsoft Excel.
Procesamiento y análisis estadístico
Los datos fueron procesados con el programa estadístico SPSS Versión 17. Las variables cuantitativas se resumieron mediante la media aritmética y la desviación estándar. Las variables cualitativas fueron resumidas en frecuencias absolutas y porcentajes. Los resultados obtenidos se presentaron en tablas dos entradas y figura. Para identificar relación entre variables cualitativas estudiadas se confeccionaron tablas de contingencias y se obtuvo el valor de la prueba estadística de Chi-cuadrado. La comparación de medias de las variables cuantitativas se realizó por el procedimiento de t de Student para las variables con distribución normal o la U-Mann Whitney en las variables sin distribución normal. Previamente se aplicó la prueba de normalidad de Kolmogorov Smirnov. Se estableció un nivel de significación de p˂0,01. La identificación del riesgo de muerte se realizó mediante el cálculo del Odds Ratio (OR) de forma puntual y por intervalo de confianza de 95 % (IC 95 %), para los tres índices estudiados; se consideró que existía un riesgo significativo cuando el OR y el límite inferior de su IC eran mayores que 1.
Aspectos éticos
La investigación fue sometida a aprobación por el Comité de Ética e Investigación de la institución, se registró la evolución y la conducta terapéutica habitual de estos pacientes según el protocolo vigente en la UCI. Se garantizó el anonimato en los modelos de recolección de la información.
RESULTADOS
Durante este período fueron atendidos en Unidad de Cuidados Intensivos 144 pacientes de 60 años o más con sepsis y fallecieron 52,1 %. En 114 casos el foco inicial de la infección fue el pulmón y 90 % de los ingresados fueron pacientes no quirúrgicos. Solo 28 pacientes tuvieron que administrarse vasopresores para mantener una presión arterial media ≥65 mmHg; fallecieron 78,6 % (p=0,002); 43,8 % desarrollaron una insuficiencia respiratoria aguda que necesitaron ser acoplados a un respirador artificial mecánico; murieron 68,3 % (p=0,001). Las comorbilidades también se relacionaron con el estado al egreso (p=0,011).
La puntuación de la escala de disfunción orgánica SOFA y las de predicción de mortalidad APACHE II y SAPS 3 presentaron diferencias en los valores de medias para los egresos vivos y fallecidos con una p=0,000 y las de leuco. Las cifras de lactato sérico y los de albúmina también sus cifras de medias fueron distintas con una significación de p=0,001 y p=0,000 respectivamente mientras que las de leucocitos fue de 0,005. (Tabla 1).
Tabla 1 Características de los pacientes geriátricos ingresados según estado al egreso
| Variables | Fallecidos | Vivos | Total | p | |||
|---|---|---|---|---|---|---|---|
| n=75 | %a | n=69 | %a | n=144 | %b | ||
| Edad† (años) | 73,1±7,8 | 71,7±8,2 | 72,4±7,9 | 0,312 | |||
| Foco inicial | |||||||
| Pulmón | 64 | 56,1 | 50 | 43,9 | 114 | 79,2 | 0,2553 |
| Abdomen | 3 | 23,1 | 10 | 76,9 | 13 | 9,0 | |
| Riñón | 3 | 42,9 | 4 | 57,1 | 7 | 4,9 | |
| SNC | 2 | 50 | 2 | 50 | 4 | 2,8 | |
| SOMA | 2 | 40 | 3 | 60 | 5 | 3,5 | |
| Piel y TCS | 1 | 100 | 0 | 0,0 | 1 | 0,7 | |
| Tipo de paciente | |||||||
| Médico | 71 | 54,2 | 60 | 45,8 | 131 | 91 | 0,107 |
| Quirúrgico | 4 | 30,8 | 9 | 69,2 | 13 | 9 | |
| Shock Séptico | |||||||
| No | 53 | 45,7 | 63 | 54,3 | 116 | 80,6 | 0,002 |
| Sí | 22 | 78,6 | 6 | 21,4 | 28 | 19,4 | |
| VAM‡ | |||||||
| No | 32 | 39,5 | 49 | 60,5 | 81 | 56,3 | 0,001 |
| Sí | 43 | 68,3 | 20 | 31,7 | 63 | 43,8 | |
| Charslson | |||||||
| ≤ 2 | 55 | 47 | 62 | 53 | 117 | 81,3 | 0,011 |
| ≥ 3 | 20 | 74,1 | 7 | 25,9 | 27 | 18,8 | |
| SOFA† | 5,1±3,1 | 3,2±1,8 | 4,2±2,7 | 0,000 | |||
| APACHE† | 20,1±7,5 | 14,8±4,5 | 17,6±6,8 | 0,000 | |||
| SAPS 3† | 60,2±12 | 51,3±7,5 | 55,9±11 | 0,000 | |||
| Estadía† (días) | 7,6±6,3 | 7,5±5,2 | 7,8±5,8 | 0,941 | |||
| Leucocitos† x109 | 12,8±4 | 11±3,5 | 12±3,9 | 0,005 | |||
| Neutrófilos† % | 82,5±15,6 | 80,4±10,8 | 81,5±13,5 | 0,347 | |||
| Linfocitos† % | 16,5±15,7 | 19±10,9 | 17,7±13,6 | 0,274 | |||
| Plaquetas† x109 | 227,7±48,5 | 236,4±36,5 | 231,9±43,3 | 0,231 | |||
| Lactato† mmol/L | 2,7±1,6 | 1,9±1,4 | 2,3±1,6 | 0,001 | |||
| Albúmina† g/L | 30,3±5,8 | 34,1±5,9 | 32,1±6,1 | 0,000 | |||
Leyenda: %a según fila, %b según columna, † X±DE, VAM Ventilación artificial mecánica.
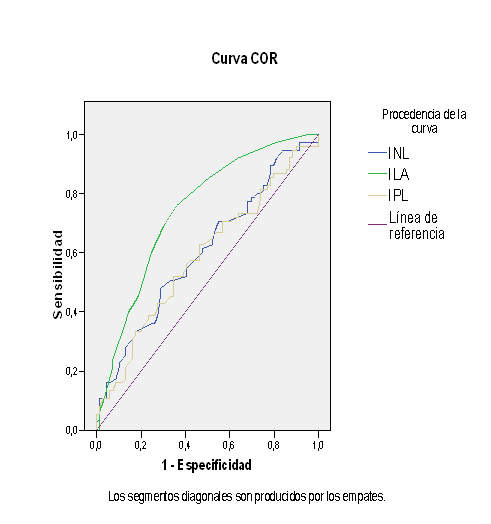
Como se muestra en la Figura, el índice lactato/albúmina tiene un área bajo la curva de 0,74 con una p=0,000; superior a los índices neutrófilo/linfocito (0,60) y plaquetas/linfocitos (0,58).
El punto de corte que se escogió para el índice lactato/albumina fue de 0,05 con una sensibilidad de 76 % y una especificidad de 63 %; los mayores en comparación con los INL y IPL. (Tabla 2).
Tabla 2 Distribución de los índices en la predicción de muerte
| ILA | INL | IPL | ||
| Área bajo la curva | 0,743 | 0,603 | 0,587 | |
| Error tip. | 0,041 | 0,047 | 0,047 | |
| Sig. | 0,000 | 0,032 | 0,071 | |
| IC 95 % | Inferior | 0,662 | 0,511 | 0,494 |
| Superior | 0,824 | 0,695 | 0,680 | |
| Punto de corte | 0,05 | 5,6 | 14,5 | |
| Sensibilidad | 76,0 | 0,627 | 60,0 | |
| Especificidad | 63,8 | 0,522 | 53,6 | |
Leyenda: ILA índice lactato/albúmina; INL índice neutrófilo/linfocito; IPL índice plaquetas/linfocitos
El 68,8 % de los pacientes presentaron un ILA≥0,05; de ellos 43 (43,4 %) tenían una puntuación de SOFA entre 4-5 puntos. El ILA fue el único que se relacionó directamente con la disfunción orgánica con una p=0,041. (Tabla 3).
Tabla 3 Relación de los índices neutrófilo/linfocito, lactato/albumina y plaquetas/linfocitos con la escala de disfunción orgánica SOFA
| Índice | SOFA |
Total n=144 (%b) |
p | |||
|---|---|---|---|---|---|---|
|
2-3 n=48 (%a) |
4-5 n=63 (%a) |
≥6 n=33 (%a) |
||||
| INL | ˂5,6 | 22 (33,8) | 29 (44,6) | 14 (21,5) | 65(45,1) | 0,938 |
| ≥5,6 | 26 (32,9) | 34 (43) | 19 (24,1) | 79(54,9) | ||
| ILA | ˂0,05 | 20 (44,4) | 20 (44,4) | 5 (11,2) | 45(31,2) | 0,041 |
| ≥0,05 | 28 (28,3) | 43 (43,4) | 28 (28,3) | 99(68,8) | ||
| IPL | ˂14,5 | 22 (32,8) | 30 (44,8) | 15 (22,4) | 67(46,5) | 0,973 |
| ≥14,5 | 26 (33,8) | 33 (42,9) | 18 (23,4) | 77(53,5) | ||
Leyenda: %a según fila, %b según columna. ILA índice lactato/albúmina; INL índice neutrófilo/linfocito; IPL índice plaquetas/linfocitos
En general, 99 pacientes presentaban un ILA≥0,05; no sobrevivieron 64,6 %. Estos pacientes tuvieron 5,7 (IC95 % 2,6-12,5) veces mayor riesgo de fallecer en comparación con los que tenían un ILA menor (p=0,000). (Tabla 4).
Tabla 4 Análisis bivariado de los índices estudiados relacionados con el estado al egreso
| Índices | Fallecidos | Vivos | Total | OR (IC95%) | p | |||
|---|---|---|---|---|---|---|---|---|
| n=75 | %a | n=69 | %a | n=144 | %b | |||
| INL≥5,6 | ||||||||
| Sí | 46 | 58,2 | 33 | 41,8 | 79 | 54,9 | 1,7 (0,9-3,4) | 0,105 |
| No | 29 | 44,6 | 36 | 55,4 | 65 | 45,1 | ||
| ILA≥0,05 | ||||||||
| Sí | 64 | 64,6 | 35 | 35,4 | 99 | 68,8 | 5,7 (2,6-12,5) | 0,000 |
| No | 11 | 24,4 | 34 | 75,6 | 45 | 31,2 | ||
| IPL≥14,5 | ||||||||
| Si | 45 | 58,4 | 32 | 41,6 | 77 | 53,5 | 1,7 (0,8-3,3) | 0,103 |
| No | 30 | 44,8 | 37 | 55,2 | 67 | 46,5 | ||
Leyenda: %a según fila, %b según columna, ILA índice lactato/albúmina; INL índice neutrófilo/linfocito; IPL índice plaquetas/linfocitos.
DISCUSIÓN
La respuesta inmune fisiológica de nuestro organismo ante una infección se caracteriza entre otras alteraciones hematológicas por un recuento elevado de leucocitos (también pudiera producirse una leucopenia), con un aumento en el número de neutrófilos y disminución en los linfocitos. Los neutrófilos son la clave del sistema inmune como primera línea de defensa contra la infección que incluye su reclutamiento y extravasación a los tejidos. Mientras que los linfocitos son poblaciones de células con diferentes propiedades y que debido a que sufren el proceso de apoptosis que incrementa ante la gravedad de la sepsis se ha propuesto su persistencia como un indicador de mortalidad. Zahorec fue el primero en demostrar la correlación el índice neutrófilo/linfocito y la gravedad de una lesión.9
Múltiples series identificaron al INL como un factor independiente de muerte en pacientes con sepsis, aunque sus puntos de corte son diversos y varían desde 9,1 a 14,8 con áreas bajo la curva por encima del 0,600 y fluctuaciones en la sensibilidad y especificidad.10,11 Sin embargo, no todos concuerdan con estos hechos, el equipo de investigadores liderado por Vélez Páez concluyó que este índice tiene un bajo poder predictivo para evaluar la gravedad y la mortalidad de los pacientes con sepsis y shock séptico.12 En la presente investigación el punto de corte fue inferior a los trabajos revisados y no presentó un riego de muerte para los pacientes aunque solo se limitó a recoger el dato a las 24 horas del ingreso lo que pudo influir en los resultados. Liu demostró que el INL combinado con la interlukina 6 podría mejorar significativamente la predicción de mortalidad a los 28 días.13
En años recientes se ha reportado el papel que tienen las plaquetas y los linfocitos en el proceso inflamatorio lo que provocó que el índice plaquetas/linfocitos esté recibiendo una reciente atención como nuevo marcador de inflamación. Relación plaquetas/linfocitos como predictor pronóstico de mortalidad por sepsis observó que valores elevados del IPL>200 se asoció con un incremento del riesgo de muerte, sin embargo, en pacientes con necesidad de vasopresores, injuria renal aguda o valores de SOFA>10 dicha asociación no fue significativa.14
En otras series consultadas el IPL no se relacionó con la mortalidad15,16 y paradójicamente puntos de corte elevados se comportó como un predictor moderado de presentar cultivos negativos en pacientes con sepsis intraabdominal.16 En el presente estudio tampoco este índice fue capaz de pronosticar un resultado adverso, aunque creemos que se necesitaría estudiar más el comportamiento de este indicador en el tiempo.
La hiperlactatemia asociada a la sepsis es un fuerte predictor independiente de mortalidad. La elevación de las cifras de lactato es un termómetro del metabolismo anaerobio provocado por la hipoxia tisular, existiendo diferencias entre pacientes ≥65 años y los pacientes <65 años en cuanto a su estado al egreso.17
Producto de la liberación de citosinas en la sepsis disminuyen los valores sanguíneos de albúmina al modular su expresión génica, su catabolismo y su redistribución intravascular.18
Existen estudios que han evaluado la ILA en pacientes con sepsis para determinar la mortalidad, teniendo en cuenta que es una medición fácil y práctica y sus resultados son concluyentes, aunque sus variaciones en los puntos de corte estudiados hacen que no exista consenso en cuanto a los valores de sensibilidad y especificidad.7,19,20 El valor seleccionado en esta serie fue inferior a los obtenidos por estudios consultados, aunque sí coincide en ser un factor independiente de muerte.
La investigación presento limitaciones en cuanto al número de pacientes incluidos en la serie, y que los datos solo fueron recolectados a las 24 horas del ingreso y no se realizó un seguimiento de los índices calculados por ejemplo a las 48 ó 72 horas lo que pudo influir en los resultados lo que pudiera ser incentivo de futuras investigaciones en el servicio.