Introducción
Según la Organización Internacional del Trabajo (OIT), el estrés laboral es la reacción que puede tener un trabajador a las presiones laborales que no se ajustan a sus conocimientos y capacidades, que afrontan en diferentes situaciones de trabajo. Esta situación se agrava cuando el trabajador no siente apoyo de sus supervisores, así como de compañeros de trabajo y cuando tienen un control limitado sobre las exigencias y presiones laborales. De acuerdo con Villota et al. (2019) esta enfermedad representa una amenaza para la economía de los países industrializados y en desarrollo.
La OIT en el 2016, recopila información sobre la situación del estrés laboral a nivel mundial. En su informe señala que en Europa existen 40 millones de personas que sufren de estrés relacionado con el trabajo. Por otra parte, en Estados Unidos de América, 1 de cada 10 personas atraviesa estrés por las preocupaciones y condiciones de trabajo, reportan en un 46% problemas de salud. Asimismo, la OIT (2019) señala que:
El estrés laboral puede provocar baja productividad, alta tasa de rotación, enfermedades y accidentes laborales, considerando el 60% de ausentismo está relacionado con la presión laboral, con una afectación del desempeño laboral de los colaboradores en una institución. Si se fomenta la prevención del estrés se incrementa la tendencia a mejorar el clima organizacional y en consecuencia se optimiza la afiliación, satisfacción, adaptabilidad, innovación, objetivos y otros aspectos, que ayudarán a la organización a alcanzar sus metas. (p. 10)
Una vez instaurado el estrés, es importante iniciar un proceso de adaptación como la base dinámica de la vida humana, que implica esfuerzo personal por mantener el equilibrio entre diversos estímulos, para lidiar continuamente con el medio ambiente y lograr un ajuste exitoso al estrés o constantes cambios que lo generan, alcanzando así, estrategias de afrontamiento eficaz con el estrés.
Citando a Galanis et al. (2021) el personal de enfermería gestiona el cuidado directo de los pacientes y es reconocido como el único cuidador permanente en el proceso asistencial, también presentan perfiles epidemiológicos que afectan su ergonomía y mecánica corporal, alteraciones circulatorias, lesiones músculo esqueléticas y los trastornos de la salud mental, en especial altos niveles de estrés, ansiedad y depresión.
El Interno Rotativo de Enfermería (IRE) está en su último periodo de formación académica, donde asume responsabilidades similares a las de profesionales ya graduados. Por esta razón, cuando se percibe la cantidad de funciones que debe realizar y una alta demanda de pacientes durante sus prácticas clínicas en las diferentes áreas de rotación, pueden desencadenarse situaciones potencialmente estresadas. Por las características del personal mencionado, es indispensable que sean supervisados permanente en los diferentes establecimientos de salud. Cabe resaltar que, al momento de la investigación este grupo de IRE realiza 60 horas semanales como carga laboral.
Villota et al. (2019) refiere que debido a situaciones relacionadas con el cuidado del paciente como son la atención directa y fundamentada científicamente, la ejecución de procedimientos y el tener contacto con la enfermedad, el dolor, el sufrimiento y la muerte del paciente, así como presiones de la sociedad ante el fracaso, entre otras, producen estresores determinantes para desencadenar el estrés laboral en este grupo de personas.
Al final del año 2019 en China, se reportaron en el Sistema Sanitario a veintiséis pacientes y una persona fallecida, diagnosticados con neumonía de causa desconocida. Una semana después se identifica al coronavirus agudo severo SARS-CoV-2 relacionado con el síndrome respiratorio agudo.
La Organización Mundial de la Salud (OMS) denomina a esta patología COVID-19, debido a la evaluación de este brote, señalando una profunda preocupación tanto por los niveles alarmantes de propagación y gravedad, como por los niveles alarmantes de inacción, caracterizándose como una pandemia. (OMS, 2020, párr. 2).
En este contexto, catalogada como tal una pandemia al hacerse extensiva por cada uno de los países se observa una forma insostenible e inminentemente de riesgo para el personal de salud que brinda el cuidado directo a los pacientes en este gran desafío epidemiológico.
En el primer trimestre del año 2020, la OMS por sus características epidemiológicas en Salud Pública, ocurre una expansión mundial acelerada y se declara pandemia el 11 de marzo de 2020. Algunos de los países más afectados fueron inicialmente aquellos que se encontraban cerca del epicentro: Japón, Corea del Sur, Irán e Italia u otros distantes como Estados Unidos de América, que tienen relación comercial y generan movilidad de personas por vía aérea.
Según el Center for Systems Science and Engineering at Johns Hopkins University, en 2022, señala que la situación epidemiológica a nivel mundial, desde que inicia la pandemia, indica que existen alrededor de seiscientos diecisiete millones de contagios por COVID-19 (n: 617.912.451), de los cuales más de seis millones y medio han muerto (n: 6.546.546), es decir, el 1.05% de pacientes contagiados fallecen debido a sus múltiples complicaciones. Para esa fecha, más de ciento ochenta países aún se encuentran batallando contra la enfermedad por COVID-19.
En ese mismo periodo de tiempo, en América Latina, según el mapa “Casos y muertes por COVID-19 reportados por países y territorios de las Américas” más de cincuenta países fueron afectados por la pandemia con un total de 178.406.565 contagios y 2.838.425 muertes. De ahí que, según la Information System for the Region of the Americas; de los diez países con una tasa de letalidad y una población de más de 100.000 habitantes encabezan los tres primeros lugares Perú (5.2%), México (4,7%) y Ecuador (3.6%), este último ocupa el tercer lugar en la región Latinoamericana (Organización Panamericana de la Salud, 2022, p.8).
El “Mapa en tiempo real de COVID-19”, del Center for Systems Science and Engineering at Johns Hopkins University (2022), indica que en Ecuador existieron más de un millón de casos (n: 1.005.521) y de ellos fallecieron 35.899 habitantes, lo cual involucra a todas sus provincias y localidades, aunque es necesario aclarar que existe un número indeterminado de casos asintomáticos, que no fueron reportados en los diversos niveles del Sistema Nacional de Salud. Ello conlleva a un subregistro, además para ese momento existe un acceso limitado a las pruebas diagnósticas para COVID-19, en lo que respecta a PCR y pruebas rápidas.
En Ecuador, desde el 16 de marzo del mencionado año, se decretaron diferentes estados de excepción por calamidad pública y las provincias de Pichincha, Guayas y Manabí fueron las más afectadas, por concentrar el mayor número de habitantes.
Probablemente el número de casos identificados aumentaba en relación a las diversas festividades a nivel nacional que incluyeron semana santa, fiestas patronales, navidad, fin de año y carnaval. Con el incremento de casos en el país se iniciaron restricciones de movilidad, enmarcadas en un contexto donde los diferentes niveles de atención de salud se vieron colapsados e inoperantes, por la alta afluencia de pacientes sintomáticos respiratorios que requerían atención inmediata. (Decreto Ejecutivo 1282, p. 8-10)
De ahí que las restricciones de movilidad implementadas durante la pandemia han sido una medida crucial para contener la propagación del virus y proteger la salud pública. Sin embargo, también han generado impactos significativos en la economía, el bienestar emocional y social de las personas siendo fundamental el hecho de encontrar medidas equitativas y efectivas que minimicen los riesgos sin imponer cargas excesivas a la población.
Respecto a la historia natural de COVID-19 se ha identificado un iceberg epidemiólogo, porque se presume que del 100% de personas contagiadas, un grupo significativo de estos pacientes podrían haber sido asintomáticos o haber presentado síntomas leves (85%) (Sociedad Española de Cardiología, 2020). En consecuencia, se genera mayor contagio por la exposición entre personas que no cumplieron con las precauciones estándar de bioseguridad y sólo una cantidad mínima que es la cúspide del iceberg, desarrollaron la enfermedad sintomática con intensidad de moderada a severa (15%), que se logra identificar acertadamente con la clínica y pruebas de laboratorio, por lo que, sólo una parte de ellos necesitó hospitalización y de este grupo sólo un 5% evoluciona a forma grave con diversas complicaciones.
De acuerdo con los autores Torres 2020; León et al., 2020, la enfermedad por COVID-19 tiene un período de incubación promedio de cinco días, con un rango que varía entre 1 a 14 días, es decir, el tiempo que transcurre entre la exposición y la aparición de síntomas, sin embargo, cuando los pacientes son inmunocomprometidos este periodo puede ser inferior. La clínica que manifiesta la enfermedad, a veces puede incrementarse y presentar: dolor precordial, disnea y síndrome diarreico. Si el paciente refiere síntomas leves (fiebre, odinofagia, tos, malestar general, entre otros), se realiza el seguimiento y control de forma ambulatoria (vigilancia comunitaria), educándose permanentemente sobre los signos de alarma y prevención del contagio con sus contactos cercanos o familiares. En los casos sintomáticos, el tratamiento es de mantenimiento, según el cuadro clínico que se presente y el riesgo de desarrollar complicaciones. Según la gravedad está indicado administrar antipiréticos, analgésicos, anticoagulantes, antibióticos, asistencia ventilatoria, entre otros.
Los “Sistemas de vigilancia epidemiológica” a nivel nacional e internacional, han difundido las medidas para prevenir la transmisión de COVID - 19 en la comunidad y en el Equipo de Atención Integral en Salud (EAIS) que atiende en primera línea a los pacientes sintomáticos respiratorios y asintomáticos (Sang et al., 2022). La enfermedad por COVID-19, antes de las campañas de vacunación, constituye un problema de salud pública que genera estrés laboral de intensidad variable. Siendo importante que los Departamentos de Seguridad y Salud Ocupacional de las organizaciones de salud, establezcan lineamientos de prevención y atención a los profesionales sanitarios que se vieron expuestos al estrés laboral debido a jornadas extenuantes de trabajo, incremento en la afluencia de pacientes infectados por COVID-19 y otros factores añadidos.
Para Saltos et al. (2022) el estudio de revisión se refiere a que los profesionales sanitarios que estuvieron expuestos directamente al virus en ese momento tuvieron su desempeño laboral caracterizado por un alto nivel de estrés, debido a la alta demanda de pacientes, personal insuficiente, jornadas laborales extensas sin acceso al beneficio de las vacaciones, distanciamiento familiar y baja disponibilidad de recursos, insumos médicos para protección personal y medicamentos. De esta manera, el grupo de internos rotativos de enfermería, se expuso a una carga laboral agotadora con turnos variables de entre 6 a 24 horas, al contagio y la percepción inminente de transmitir el virus al núcleo familiar. De ahí que estuvieron expuestos a situaciones estresantes a nivel laboral, lo cual, es reconocido como una enfermedad propia de profesión que se incrementa por la pandemia.
Según Patlán (2019) existen diversos enfoques para medir el estrés laboral. Aquellos que son personalizados se refieren al empleo de escalas de medición diseñadas específicamente para un grupo de trabajadores. En el presente estudio se utilizó la Escala de estrés en Enfermería (The Nursing Stress Scale) que fue creada en 1998 y modificada al contexto de la pandemia por COVID-19 en el Ecuador. La escala identifica componentes físicos relacionados con la carga laboral de los enfermeros; componentes psicológicos del ámbito personal y familiar como muerte, sufrimiento, preparación insuficiente, falta de apoyo e incertidumbre en el tratamiento; y el componente social que involucra las interrelaciones con los compañeros de trabajo. Con lo expuesto, en la presente investigación se estudió la relación del estrés laboral del Interno de Enfermería de la Universidad Central del Ecuador en la pandemia por COVID-19.
Materiales y métodos
Se realizó un estudio con alcance descriptivo de tipo transversal, utilizando como fuente primaria la “Escala de estrés en Enfermería adaptada al contexto de la pandemia por COVID-19 en el Ecuador”, para medir el estrés laboral en los Internos Rotativos de la Carrera de Enfermería y como fuente secundaria una encuesta validada con un Alfa de Cronbach mayor a 0.6 puntos, para medir el nivel de percepción del riesgo de contagio por COVID-19 según el Servicio de Salud en el que estuvieron laborando.
Se trabajó con el universo de 200 Internos Rotativos de la Carrera de Enfermería. Los estudiantes tenían una edad mínima de 21 y máxima de 49 años con una media de 25 años +- 4 de desviación estándar (DE) y una moda de 23. La mayoría de la población del estudio fueron mujeres con un 84.7%.
Se efectuó la recolección de la información, donde se obtuvieron los resultados en base a promedios, frecuencias y medidas de tendencia central, utilizando una estadística inferencial y pruebas de Chi cuadrado considerando un nivel de significancia de p<0.05 e intervalos de confianza del 95% (IC). Se consideraron como criterios de inclusión a los estudiantes matriculados en las dos cohortes de mayo 2021 y septiembre 2022. Se excluyó a quienes no aceptaron participar en el estudio. Las variables cualitativas analizadas fueron estrés laboral y percepción del riesgo de contagio por COVID-19 por servicios de salud en rotación.
Considerando la perspectiva de Betancourt (2020) se estableció el uso de la escala The Nursing Stress Scale y la encuesta para medir el nivel de percepción del riesgo de contagio por COVID-19 según el Servicio de Salud en el que estuvieron laborando, evidenciándose en cada ítem las posibles respuestas son: nunca (0), a veces (1), frecuentemente (2), y muy frecuentemente (3). Sumando las puntuaciones obtenidas en cada uno de ellos se obtiene un índice global, cuyo rango se encuentra entre 0 y 100, de forma que a mayor puntuación mayor nivel de estresores. Se trata de una escala, donde se considerará con valores de 10-40 puntos estrés leve, moderado entre 41-70 puntos y severo de 71 a 100 puntos, cuya duración se realizará en 15 minutos.
La información obtenida se ingresó en una base de datos en el programa de Microsoft Excel (Microsoft Corp). Después de revisar y verificar la información con la ayuda del programa SPSS (IBM Corp, versión 25). Se realizó distribución de frecuencias y el análisis de tablas cruzadas, con las variables en estudio, utilizando estadística descriptiva.
Se revisaron todas las encuestas que cumplían con los criterios de inclusión, se contó con el apoyo del área de Secretaría Académica de la Carrera de Enfermaría para obtener información del lugar donde estuvieron haciendo sus prácticas pre profesionales los Internos Rotativos de Enfermería.
El proyecto fue aprobado por el Comité de Ética e Investigación de la Universidad Central y el Departamento de Docencia de la Carrera de Enfermería.
Resultados y discusión
El 88% (n: 173) de los Internos Rotativos de Enfermería, presenta un nivel severo de estrés relacionado con la pandemia del contagio por COVID-19. El 12% (n: 2) ha manifestado un nivel leve de estrés, ver figura 1.
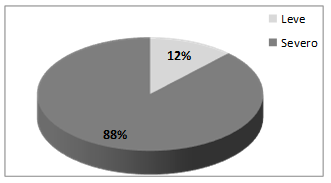 Nota: Escala de estrés en Enfermería adaptada al contexto de la pandemia por COVID-19.
Nota: Escala de estrés en Enfermería adaptada al contexto de la pandemia por COVID-19.Fig. 1 - Nivel de estrés relacionado con la pandemia y el contagio por COVID-19.
El resultado en relación a los tres aspectos valorados, demuestra que dentro de los factores relacionados al ambiente físico y carga de trabajo en los estudiantes que presentaron estrés severo fue principalmente debido a interrupciones frecuentes en la realización de tareas (96%). El 75% de encuestados percibió estrés al tener jornadas laborales extensas, un 71% por realizar turnos improvisados en áreas de COVID 19, así como falta del personal para cubrir estas áreas de COVID 19, ver figura 2.
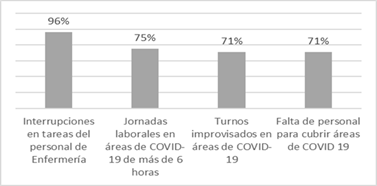 Nota: Escala de estrés en Enfermería adaptada al contexto de la pandemia por COVID-19.
Nota: Escala de estrés en Enfermería adaptada al contexto de la pandemia por COVID-19.Fig. 2 - Factores estresantes en el área laboral.
En lo que respecta al ambiente psicológico que engloba la muerte, entre los estudiantes que presentaron estrés severo, un 79% manifiesta sentir miedo a cometer errores e impotencia por la condición de los pacientes con COVID-19. Un 67% señala no haber proporcionado apoyo emocional a estos pacientes y/o a sus familiares y el 63% indica que realiza procedimientos dolorosos para el paciente, ver figura 3.
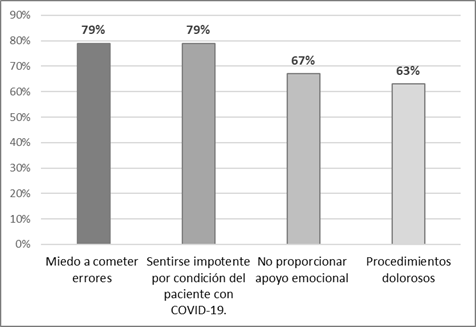 Nota: Escala de estrés en Enfermería adaptada al contexto de la pandemia por COVID-19.
Nota: Escala de estrés en Enfermería adaptada al contexto de la pandemia por COVID-19.Fig. 3 - Factores psicológicos.
Finalmente, entre los aspectos relacionados con el ambiente social en las diferentes unidades de salud, no fueron muy significativos en relación a los factores anteriores. Sin embargo, el 42% señala que los problemas y críticas de un supervisor del establecimiento de salud le provoca estrés severo, siendo también los problemas con médicos o con compañeros de trabajo lo que causa estrés en un 33% ambos factores, ver tabla 1.
Tabla 1 - Factores sociales.
| Factores sociales | Frecuencia | Porcentaje |
| 26. Problemas y críticas de un supervisor a nivel de establecimientos de salud. | 10 | 42% |
| 27. Problemas con uno o varios médicos. | 8 | 33% |
| 28. Dificultad para trabajar con uno o varios compañeros enfermeras/os y/o auxiliares de enfermería. | 8 | 33% |
Nota: Escala de estrés en Enfermería adaptada al contexto de la pandemia por COVID-19
Los servicios de rotación, donde se identifican una percepción de riesgo de contagio por COVID-19 en niveles medios y altos, un 90% de estudiantes en la Unidad de Medicina Interna, un 89% en las Brigadas de vacunación, un 86% lo percibe así en la Atención Primaria en Salud, todos con un IC 95%, ver figura 4.
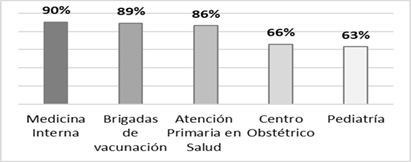 Nota: Escala de estrés en Enfermería adaptada al contexto de la pandemia por COVID-19.
Nota: Escala de estrés en Enfermería adaptada al contexto de la pandemia por COVID-19.Fig. 4 - Niveles alto y medio de percepción del riesgo de contagio.
De las variables cruzadas con el análisis chi cuadrado (x2) que tuvieron relación con una p<0.05 se encuentra una correlación entre las jornadas de trabajo mayor a seis horas en áreas de COVID-19 y los servicios de rotación como la Unidad de Medicina Interna, las Brigadas de vacunación y Atención Primaria en Salud, ver tabla 2.
Tabla 2 - Cruce de variables y análisis Chi cuadrado (X2) en relación a los servicios de rotación y los factores de estrés laboral.
| Servicio de Rotación | Factores de estrés laboral | p<0.05 | Coeficiente de contingencia |
|---|---|---|---|
| Medicina interna | Jornada de trabajo mayor a 6 horas en áreas de COVID-19. | 0.007 | 0.25 (bajo) |
| Interrupciones frecuentes en la realización de tareas | 0.005 | 0.26 (bajo) | |
| Tiempo insuficiente para proporcionar ayuda emocional al paciente con COVID-19 | 0.04 | 0.24(bajo) | |
| Falta de personal en Servicios de COVID-19 | 0.03 | 0.22 (bajo) | |
| Brigadas de vacunación | Jornada de trabajo mayor a seis horas en áreas de COVID-19. | 0.03 | 0.22(bajo) |
| Tiempo insuficiente para proporcionar ayuda emocional al paciente con COVID-19 | 0.01 | 0.26 (bajo) | |
| Atención Primaria en Salud | Jornada de trabajo mayor a seis horas en áreas de COVID-19. | 0.05 | 0.21 (bajo) |
| Pediatría | No hay respuesta de otros profesionales de salud, respecto a dudas planteadas sobre pacientes con COVID-19 | 0.05 | 0.24 (bajo) |
Fuente: elaboración propia.
Finalmente, se encuentre una alta correlación entre el nivel de estrés severo y la variable edad con una p 0.001 y un coeficiente de contingencia de 0.91 (alto grado de correlación).
Discusión
En el presente estudio se establece que el estrés laboral de los Internos Rotativos de la Carrera de Enfermería fue severo (88%), que es significativo en comparación con la investigación de García et al., (2020) donde el resultado encontrado fue un nivel de estrés moderado debido a una sobrecarga laboral en relación a los horarios mayores de doce horas y el cuidado directo a un número excesivo de pacientes por enfermero. En contraste con el estudio de Estrés del personal de Enfermería durante la pandemia COVID-19, en Hospitales de Lima Norte en el año 2021, los resultados difieren significativamente, porque la mayoría de personas expuestas tuvo un nivel moderado de estrés (57%), seguido del nivel bajo con un 41,2% y el nivel alto con el 1,8% (Del Rosario, 2021).
Los estresores en el ambiente laboral fueron: la interrupción de tareas (96%) y en relación a las áreas de atención de pacientes con COVID-19 se evidencian jornadas laborales mayores a seis horas (75%), la falta de personal con turnos improvisados (71%) y no saber bien el manejo y funcionamiento de un equipo especializado (63%).
En lo que corresponde a los factores psicológicos, se denota que existe miedo a cometer errores (79%), sentimientos de impotencia al no proporcionar apoyo emocional (67%), así como realizar procedimientos dolorosos (63%) y considerarse insuficientemente preparado para atender integralmente a los pacientes con COVID-19 y a sus familiares. Así mismo, se incrementó el estrés en más del 50% de estudiantes cuando escuchan o hablan con un paciente sobre su muerte cercana por COVID-19 o a su vez si fallece alguno de los pacientes con quien ha llegado a tener una relación cercana, el no disponer de una contestación satisfactoria a una pregunta efectuada por un paciente con COVID-19, sobre su estado clínico y tratamiento, no tener oportunidad de compartir experiencias o sentimientos con otros compañeros de servicio acerca del COVID-19.
En cuanto a los factores sociales, se encuentra que los problemas y críticas de un supervisor a nivel de establecimientos de salud (42%), problemas con uno o varios médicos (33%) y la dificultad para trabajar con uno o varios compañeros enfermeras/os y/o auxiliares de enfermería (33%) incrementa el estrés laboral.
Desde esta perspectiva es válido mencionar el estudio realizado por Molina et al. (2019) donde el 48.6% de estresores están relacionados a la carga laboral que engloba la realización de tareas que no corresponden a las responsabilidades del personal de enfermería y la falta de tiempo para proporcionar apoyo emocional a los pacientes. En el ambiente psicológico, el factor estresor más significativo en este estudio, fue la realización de procedimientos dolorosos para el paciente y en el ambiente social el factor estresor más importante, fue la ausencia del personal médico cuando el paciente estaba muriendo. En los factores sociales, la investigación de Carrillo et al. (2018) destaca el déficit de apoyo por parte de los supervisores de enfermería como uno de los estresores más relevantes.
Los internos rotativos de enfermería percibieron mayor riesgo de contagio por COVID-19 en los servicios de rotación donde se atendían a pacientes sintomáticos respiratorios, lo cual aumentaba el nivel de estrés laboral. En este contexto, se percibe un 90% de riesgo de contagio por esta enfermedad en la Unidad de Medicina Interna, seguido de un 89% en las Brigadas de vacunación donde participaron los internos, así como un 86% en Atención Primaria en Salud. En relación a las áreas de trabajo con pacientes con COVID -19. En base a lo descrito por Galanis et al. (2021) la amenaza de contagio por esta patología para el personal de salud se incrementó al exponerse un mayor tiempo en áreas de trabajo donde se declara cuarentena hospitalaria, además se percibe un aumento de la carga de trabajo con insuficiente formación especializada para afrontar el COVID-19.
Desde ese enfoque, un estudio similar efectuado en Brasil por Ferreira et al. (2020) concluye que el riesgo diario de exposición al virus, problemas de acceso y falta de equipos de protección personal, dudas en el diagnóstico diferencial, aumento de la carga laboral, así como el incremento de la demanda de atención por parte de los pacientes y sus familias que necesitan acompañamiento permanente y apoyo emocional para superar experiencias que durante la crisis sanitaria, han contribuido con el aumento del estrés y la ansiedad que siente el personal de enfermería frente a la pandemia de COVID-19.
Finalmente, Carrasco et al. (2022) señalan que los estresores laborales estuvieron presentes en los Enfermeros de Perú en un 83%, seguidos de los ambientales en un 63% y aquellos del ámbito personal en un 51.7%, que, en conjunto, son similares a los resultados de la investigación actual. Otro estudio relacionado con el manejo de estrés laboral en el personal que labora en el área de hospitalización con pacientes que tuvieron COVID-19, desarrollado por Carballo y Sánchez (2021) determina que al haber ausencia del tratamiento efectivo y al no entender la enfermedad, se tomaron decisiones que dificultaron el tratamiento del paciente con COVID-19, provocando ansiedad y estrés al grupo de profesionales de salud.
Conclusiones
Los Internos Rotativos de Enfermería son mayoritariamente mujeres, se vieron expuestos a un estrés severo, debido a la carga laboral excesiva de las diferentes áreas de trabajo, en las cuales deben realizar sus prácticas pre profesionales y deben enfrentarse a la realización de tareas que no le corresponden al personal de enfermería; a la continua interrupción en el trabajo, así como, jornadas laborales extendidas, falta de personal y turnos improvisados y conflictos con supervisores y médicos. Todas estas situaciones podrían afectar la salud integral y el desempeño académico y laboral de los internos rotativos.
El estrés en los estudiantes de enfermería se intensificó durante la pandemia de COVID-19 por la naturaleza de su formación en los últimos períodos académicos, se enfrentaron directamente a la exposición de estresantes personales, académicos y laborales simultáneamente en su diario vivir, como responsabilidades familiares, las diferencias entre lo que se aprende en clases y lo que se observa en la práctica, porque existieron tareas asignadas que no estaban contempladas en su plan inicial de prácticas; el ambiente incómodo o estresante tanto en los establecimientos educativos como de salud, la organización educativa y laboral.
De los servicios sanitarios con mayor percepción de riesgo de contagio por COVID-19, se observa que existe una correlación entre el Servicio de rotación de Medicina Interna con el tiempo insuficiente para proporcionar ayuda emocional al paciente con COVID-19 y la jornada de trabajo mayor a seis horas en áreas COVID, lo cual demuestra que el área mencionada implica la atención a pacientes con una gran diversidad de diagnósticos y niveles de tratamientos con alta complejidad. Se observa que no influyeron significativamente los factores sociales.














