INTRODUCCIÓN
La aterosclerosis es una enfermedad crónica, generalizada y progresiva que afecta sobre todo a las arterias de mediano tamaño. Clínicamente se manifiesta como cardiopatía isquémica, enfermedad cerebrovascular o enfermedad arterial periférica. 1 En Cuba, es la causa de 124.000 muertes anuales. A pesar de la tendencia a la disminución de la tasa ajustada por edad de la mortalidad por las enfermedades cardiovasculares, el impacto sanitario de estas se espera que aumente. 2,3
La resistencia a la insulina y la constelación de alteraciones metabólicas asociadas, como la dislipemia, la hipertensión, la obesidad y la hipercoagulabilidad, influyen en la aparición cada vez más prematura y la severidad de la aterosclerosis que desarrollan los pacientes con diabetes mellitus. 4 La relación entre la resistencia a la insulina y el proceso aterogénico es directa, pero también muy compleja. 5 Es probable que la complejidad derive de la interacción que existe entre genes predisponentes a la resistencia a la insulina con otros que, independientemente, regulan el metabolismo lipídico, el sistema de coagulación y la biología de la pared arterial. 6
El diagnóstico de la enfermedad aterosclerótica cuando presenta manifestaciones clínicas es relativamente sencillo, pero se hace problemático cuando está en fase subclínica. 7 En estos pacientes, el diagnóstico precoz tiene gran interés porque muchas veces el primer episodio agudo es mortal o deja importantes secuelas. 8
Muchas investigaciones han señalado que los marcadores dados por los lípidos y lipoproteínas, los renales como: el ácido úrico, la creatinina, la cistatina C y los marcadores procoagulantes e inflamatorios como la proteína C reactiva de alta sensibilidad PCR HS y el fibrinógeno están estrechamente relacionados con la enfermedad ateroesclerótica y sus consecuencias. 9,10,11
Teniendo en cuenta que una intervención intensiva en los sujetos con enfermedad aterosclerótica asintomática pero avanzada puede ser especialmente eficiente se decide realizar un estudio que permita evaluar si estos marcadores bioquímicos de aterosclerosis subclínica, ATE SC, identifican el daño vascular en el paciente con diabetes mellitus tipo 2 para de esta manera contribuir a reducir las secuelas invalidantes de esta enfermedad. Por lo que el objetivo general de esta investigación es evaluar los marcadores bioquímicos de aterosclerosis subclínica en pacientes con diabetes mellitus tipo 2.
MÉTODOS
Se realizó un estudio descriptivo y transversal para evaluar marcadores bioquímicos de aterosclerosis subclínica en 100 pacientes con diabetes mellitus tipo 2 atendidos en el Hospital General Docente Guillermo Domínguez López desde abril del 2020 hasta marzo del 2021.
Las variables analizadas fueron: edad, sexo, tensión arterial, antecedentes patológicos personales de diabetes mellitus, hábitos tóxicos y riesgo cardiovascular.
Las determinaciones bioquímicas realizadas fueron: colesterol total, triglicéridos, LDL colesterol, HDL colesterol, creatinina, ácido úrico, cistatina C, fibrinógeno, proteína C reactiva de alta sensibilidad (PCR HS).
Para el cálculo del riesgo cardiovascular global (RCG) se han desarrollado varias tablas y ecuaciones, basadas en estudios de cohortes, en las que, al introducir diversos parámetros, como: edad, sexo, tensión arterial sistólica, colesterol total, HDL colesterol (HDL C), antecedentes patológicos personales de diabetes mellitus, si fuma o no, se obtiene una estimación del riesgo de presentar un evento cardiovascular en los próximos años.
Se utilizaron las gráficas de riesgo que establece la Organización Mundial de la Salud (OMS) para la región de las Américas.
Valores de referencia:
Colesterol total: 3,8-6,7 mmol/L.
Triglicéridos: mujer: 0,46-1,60 mmol/L y hombre: 0,68-1,88mmol/L.
LDL colesterol (LDL C):≤ 2, 8 mmol/L.
HDL colesterol (HDL C): mujer: ≥1, 16mmol/L y hombre: ≥ 0, 90 mmol/l.
Creatinina: 53-132 µmol/l.
Ácido úrico: mujer: 155-357 µmol/l, hombre: 208-428 µmol/l.
Cistatina C: 0,59-1,03mg/L.
Proteína C reactiva de alta sensibilidad (PCR HS): ≤ 1 mg/l.
Fibrinógeno: 200- 400 mg/dl. 11
Para la obtención de la información se revisaron las historias clínicas de los pacientes seleccionados en el departamento de estadística del Hospital, así como los registros del programa de enfermedades crónicas no trasmisibles del Centro Municipal de Higiene y Epidemiología de la provincia.
La información se procesó mediante métodos de estadística descriptiva principalmente tasas y porcientos, se utilizó una calculadora de mesa y una computadora, los datos se almacenaron en una base de datos confeccionada por los autores.
Se determinó la frecuencia absoluta (número de casos) y relativa (porcentaje) con la distribución de las frecuencias conformadas. Una vez obtenida la información se elaboraron cuadros de distribución de frecuencia y gráficos para una mejor comprensión, el posterior análisis y discusión de los resultados, los cuales se compararon con bibliografía nacional e internacional consultada que permitió arribar a conclusiones y recomendaciones al respecto.
Para la realización de la investigación los datos fueron obtenidos de los registros antes mencionados, por lo que fue necesario pedir el consentimiento institucional para su revisión.
Inicialmente se le informó a cada sujeto sobre las características, los objetivos y la importancia de la investigación. En dicha comunicación se utilizó un lenguaje práctico y comprensible. Además, se les solicitó autorización para utilizar la información contenida en sus historias clínicas, asegurándose la confidencialidad en el manejo de dicha información y se les comunicó que los resultados podrían ser publicados en revistas científicas o presentados en eventos científicos, sin que se revelara su identidad. Cada sujeto confirmó voluntariamente, por escrito, su disposición de participar en el estudio mediante el modelo de consentimiento informado.
RESULTADOS
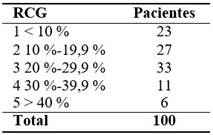
La estimación del riesgo cardiovascular global (RCG) constituye una aproximación indirecta a la carga aterosclerótica de un sujeto, por lo que los resultados de este estudio demuestran la necesidad de clasificar oportunamente a los pacientes. Se exhiben datos que demuestran que a pesar de ser pacientes asintomáticos con diabetes mellitus tipo 2 solo un 23 % presentó menos del 10 % de riesgo cardiovascular global y un 60 % de los estudiados fueron clasificados con riesgo cardiovascular global 2 y 3, por lo que se deben acometer acciones preventivas y no esperar al incremento de la edad para catalogarlos como de alto riesgo y ser subsidiarios de tratamiento intensivo. (Tabla 1).
A continuación se relacionan los marcadores lipídicos con el riesgo cardiovascular global (RCG) y se observan que los niveles más altos de colesterol y de LDL colesterol se encontraron en los pacientes clasificados con un riesgo cardiovascular mayor, además de que las determinaciones de HDL colesterol y triglicéridos se encontraron fuera de los valores de referencia en los pacientes con riesgo cardiovascular global 3, 4 y 5. (Tabla 2).
Tabla 2 Relación de los marcadores lipídicos con el RCG
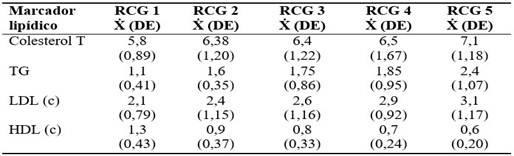
RCG (riesgo cardiovascular global): RCG 1:< 10 %. RCG 2: 10 %-19,9 %. RCG 3: 20 %-29,9 %. RCG 4: 30 %-39,9 %. RCG 5:>40 %. Ẋ (promedio), DE (desviación estándar), TG (triglicéridos). (n= 100)
A continuación se expone la asociación entre el riesgo cardiovascular global (RCG) con los marcadores renales y se aprecia que los valores de creatinina y de cistatina C se encontraron más elevados en los pacientes con mayor riesgo cardiovascular global y en el caso del ácido úrico, hubo una relación directamente proporcional entre el empeoramiento del riesgo cardiovascular global y los valores progresivamente más altos del ácido úrico. (Tabla 3).
Tabla 3 Asociación de los marcadores renales con el RCG
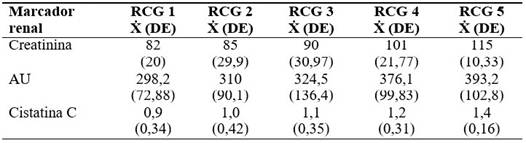
RCG (riesgo cardiovascular global): RCG 1:< 10 %. RCG 2: 10 %-19,9 %. RCG 3: 20 %-29,9 %. RCG 4: 30 %-39,9 %. RCG 5:> 40 %. Ẋ (promedio), DE (desviación estándar), AU (ácido úrico). (n= 100)
A continuación se comparan los marcadores procoagulantes e inflamatorios con el riesgo cardiovascular global (RCG) y se encuentra que hubo una relación directa entre los valores alterados de la proteína C reactiva de alta sensibilidad (PCR HS) y el riesgo cardiovascular global. En cuanto al fibrinógeno, se puede señalar que el valor más elevado estuvo relacionado con el riesgo cardiovascular global 5, aunque ningún paciente mostró hiperfibrinogenemia, no obstante, numerosos estudios epidemiológicos permiten considerar al fibrinógeno como un fuerte, consistente e independiente indicador o factor de riesgo cardiovascular asociado a factores de riesgo convencionales y polimorfismos genéticos. 14,15 (Tabla 4).
Tabla 4 Comparación de los marcadores procoagulantes e inflamatorios con el RCG
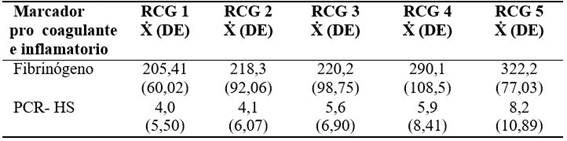
RCG (riesgo cardiovascular global): RCG 1:< 10 %. RCG 2: 10 %-19,9 %. RCG 3: 20 %-29,9 % RCG 4: 30 %-39,9 %. RCG 5:> 40 %. Ẋ (promedio), DE (desviación estándar), PCR - HS (Proteínas C reactiva de alta sensibilidad). (n= 100)
DISCUSIÓN
Los resultados de este investigación se relacionan con los resultados de otros estudios que han demostrado que la diabetes mellitus tipo 2 es una enfermedad que se asocia a un riesgo incrementado de enfermedad coronaria, y por consiguiente, de la enfermedad arterioesclerótica. Con el desarrollo de la biología molecular se han podido apreciar los mecanismos inmunológicos e inflamatorios que subyacen al proceso de la resistencia a la insulina y de la aterosclerosis. 12
Según los resultados hallados en este estudio existen grandes probabilidades en la población cubana de desarrollar ateroesclerosis porque la relación entre las dislipidemias y la cardiopatía isquémica es continua, gradual y muy intensa, el riesgo atribuido a la hipercolesterolemia es debido al colesterol, unido a lipoproteínas de baja densidad (LDL colesterol), por otra parte las concentraciones de HDL colesterol se correlacionan negativamente con el consumo de cigarrillos, el peso y las concentraciones de triglicéridos. 13 Un meta-análisis de miles de pacientes concluyó que un aumento de 1 mmol/l de triglicéridos aumenta el riesgo de sufrir enfermedad cardiovascular debido a que las lipoproteínas ricas en triglicéridos aportan directamente a la formación de las células espumosas de la placa de ateroma. 14
Estos resultados confirman las evidencias clínicas y epidemiológicas de muchos autores que señalan que la concentración elevada de ácido úrico se asocia independientemente con el desarrollo de la diabetes mellitus tipo 2 y que además constituye un factor de riesgo independiente para eventos cardiovasculares, así como un predictor de la morbilidad y la mortalidad de estas enfermedades. La hiperuricemia encontrada en los pacientes de este estudio, inevitablemente inducirá un estado inflamatorio y una proliferación de células musculares lisas vasculares que condicionará en ellos la aterogénesis.
Los resultados de este estudio corroboran lo descrito en más de una docena de estudios prospectivos en sujetos en prevención primaria donde se ha señalado que la proteína C reactiva de alta sensibilidad (PCRHS, las interleucinas y los indicadores de trombosis como el fibrinógeno o el inhibidor del activador del plasminógeno I [PAI-I]) son marcadores de aterosclerosis subclínica y de complicaciones trombóticas ya que sus concentraciones se correlacionan con el grosor íntima-media y con el grado de calcificación de las arterias coronarias. 10,15 Las concentraciones de PCR HS encontradas en los pacientes diabéticos de esta investigación predicen en ellos futuros eventos coronarios, ictus, insuficiencia cardiaca congestiva y mortalidad cardiovascular debido a varios mecanismos (oxidación de LDL, disminución de la producción de óxido nítrico, producción de factor tisular, producción de PAI-I, activación del complemento, etc. 14
En la actualidad se conoce que el factor de transcripción nuclear kappa-b regula la expresión de genes que codifican proteínas proinflamatorias, claves en el desarrollo de la placa de ateroma, y que en el estado de resistencia a la insulina, existen múltiples factores activadores que pueden explicar la precocidad y severidad del proceso aterogénico. 15
La mayoría de los pacientes con diabetes mellitus tipo 2 se clasificaron en riesgo cardiovascular global 2 y 3. Los marcadores bioquímicos de aterosclerosis subclínica están estrechamente asociados con las categorías de riesgo cardiovascular global, siendo en esta investigación la determinación de PCR HS la que mostró una relación directa y las determinaciones de triglicéridos, HDL-colesterol y ácido úrico las más significativas para identificar el daño vascular en el paciente con diabetes mellitus tipo 2.