Introducción
En los últimos años la explosión de dispositivos con acceso a Internet en el mundo ha presentado una oportunidad para el desarrollo de intervenciones en salud. La investigación y desarrollo de soluciones o modelos de atención de salud digital ha sido permanente y requiere de la unión del personal de salud y el de ingeniería. En respuesta a la creciente necesidad y la legislación colombiana, La Escuela de Ciencias de la Salud de la Universidad Pontificia Bolivariana (UPB) ofrece el curso de e-Salud a los estudiantes de último año de la carrera de Medicina desde el período académico 2017-2 (segundo semestre de 2017). El objetivo del curso es que los estudiantes desarrollen destrezas en el uso de las herramientas de las tecnologías de información y comunicación (TIC) y en nuevas tecnologías disponibles en el campo laboral. Este curso busca responder a la premisa, según la cual, los trabajadores del sector serán cruciales para permitir una digitalización significativa de la salud; la alfabetización digital en salud y el desarrollo de las habilidades digitales se convertirán en competencias necesarias que facilitan la implementación e incrementan el potencial de las tecnologías digitales para mejorar la atención en salud.1 El curso se compone de cuatro módulos: introducción a la e-salud, normatividad y ética, tecnologías para la telesalud y escenarios de prestación de servicios. Este curso se ofrece en la modalidad bimodal, combinando espacios de enseñanza presencial, que se enfocan en el desarrollo de destrezas clínicas, con actividades remotas en plataformas de e-learning.
Como trabajo final del curso los estudiantes realizan una propuesta de innovación tecnológica en Telemedicina para abordar problemas y desafíos de la atención en salud en función del conocimiento adquirido y los elementos observados en los sitios de sus prácticas clínicas; dichas propuestas de sistemas se formulan con sustento en la guía práctica para la traslación de conocimiento en telesalud del Centro de Excelencia en Telesalud de la Universidad de Queensland (I2I4-TH).2 Esta guía contiene siete pasos para planificar, implementar y documentar el cambio en entornos de salud, utilizando actividades de transferencia del conocimiento basado en la investigación a la práctica. En el curso los estudiantes utilizan los primeros cinco pasos de la metodología I2I4TH. Los últimos dos pasos propuestos por la guía de referencia (implementación y evaluación) no se desarrollan en el curso. Las propuestas se componen de:
Propósito de la innovación en salud.
Tecnología e innovación.
Actores y acciones claves.
Agentes de cambio.
Plan de transferencia del conocimiento.
Este artículo tuvo como objetivo analizar cuáles son las brechas y oportunidades en telesalud y salud electrónica percibidas por los estudiantes de último año de la carrera de Medicina. Para tal fin se evaluaron las propuestas de soluciones a problemas de salud, mediante el uso de estrategias de telesalud, presentadas por los estudiantes de último año de Medicina de la UPB de Colombia. Adicionalmente, esta evaluación puede ser útil para identificar posibles sesgos en la formación o en la disponibilidad de información para los estudiantes.
Métodos
Se realizó un estudio observacional transversal de tipo descriptivo, en donde se incluyó la totalidad de los proyectos de innovación presentados por los estudiantes de último año del programa de Medicina de la UPB entre los años 2017 y 2020. El estudio fue aprobado por el comité de ética institucional bajo el acta Número 22 de 2020 fechada el 6 de octubre de 2020.
Fuentes de información
Se utilizaron los proyectos originales presentados por los estudiantes del curso de último año de Medicina en la UPB entre los años 2017 y 2020. De cada uno de los proyectos, se identificó y extrajo el período académico (año y semestre) de presentación, título del proyecto, descripción y propósito. Estas variables fueron tabuladas en MS Excel 2016, con doble verificación y compartido con el equipo investigador en MS OneDrive. A continuación, basados en la narrativa de la descripción y el propósito, los proyectos fueron anotados por los investigadores de acuerdo con las clases poblacionales, las condiciones de salud objetivo, según la CIE-10 y la categoría e intervención de acuerdo con la clasificación internacional de salud digital.3
Clases poblacionales
Las clases poblacionales hacen referencia a la población beneficiaria y objetivo de la intervención propuesta. Se identificaron dos dimensiones en las clases poblaciones. La primera relacionada con la edad y la segunda con las características comunes de los individuos. Un proyecto puede estar clasificado en ambas dimensiones.
Las categorías relacionadas con la edad se basaron en la definición DeCS4 de cada población. Con el fin de clasificar los proyectos se definieron las siguientes clases, según los grupos etarios:
Población infantil incluye:
Adolescentes (13 a 18 años)
Adultos (18 a 65 años)
Pacientes geriátricos (mayores de 65 años).
Cuando no existía un grupo etario específico se asignó la categoría de Población General. Adicionalmente, se identificó un grupo importante de proyectos orientados a pacientes embarazadas. Estos se asignaron a la categoría de población gestante.
Identificación y etiquetado de problemas de salud asociados
Dos médicos con posgrados en temas relacionados con telesalud, autores de las guía de procedimientos estandarizados en salud para Colombia y que tienen experiencia enseñando e implementado buenas prácticas de codificación salud, asignaron, individualmente, a cada proyecto la respectiva clasificación de patologías o población de acuerdo al enfoque de cada propuesta; se utilizó la Clasificación Internacional de Enfermedades en su versión 10 v2019 de la OMS (CIE-10).5) La asignación de códigos se limitó al uso de tres dígitos de la clasificación. Las diferencias en estas fueron evaluadas y resueltas por consenso.
Clasificación de las intervenciones digitales en salud
Tres ingenieros biomédicos con experiencia en el desarrollo e implementación de sistemas de información en salud y consultores en habilitación de servicios de Telesalud en Colombia y un estudiante en práctica de grado en Bioingeniería anotaron los proyectos de forma independiente. El registro se realizó en base a la Clasificación de Intervenciones Salud digital (Digital Health Interventions-DHI).3 La OMS desarrolló esta herramienta para categorizar las diferentes formas en que las tecnologías digitales y móviles se están utilizando para superar los desafíos del sistema de salud. El grupo de trabajo de la OMS reconoció la necesidad de un vocabulario compartido y estandarizado como necesario para identificar brechas y duplicaciones, evaluar la efectividad y facilitar la alineación entre diferentes implementaciones de salud digital.3 Las propuestas de innovaciones realizadas por los estudiantes fueron anotadas en dos niveles de intervención: categorías e intervenciones. Las categorías son: 1) usuarios, 2) prestadores de servicios, 3) administradores de sistemas de salud; 4) Servicios de datos.
Algunos de las intervenciones son: 2.4.1 consultas entre el cliente remoto y el proveedor de atención médica, 2.4.4 consultas para el manejo de casos entre proveedores de atención médica y 1.1.2 transmitir información de salud específica a los clientes en función del estado de salud o la demografía.
Luego de la clasificación independiente con el DHI, se realizó una sesión de consenso entre los tres ingenieros biomédicos y la estudiante en la cual se definió la clasificación definitiva. Para los casos donde no se logró consenso se invitó a uno de los médicos participantes para para resolver discrepancias.
Análisis de datos
Se realizaron análisis de frecuencia y proporciones para ambos etiquetados utilizando tablas dinámicas de MS Excel. Se estratificaron los resultados por período académico de presentación, grupos etarios y poblacionales. Se realizó la prueba de ji al cuadrado para comprobar si existían diferencias de proporciones a través de los períodos académicos.
Resultados
Como se muestra en la tabla 1, se incluyó un total de 86 proyectos en el estudio, los cuales fueron formulados por 232 estudiantes en el período de 2017-2 a 2020-1. Con una media de 14,33 y una mediana de 10,5 proyectos evaluados por período académico. La moda se encuentra en el período académico 2017-2 (n = 36).
Tabla 1 - Distribución por período académico y clasificación DHI
| 2017-2 | 16 | 18 | 2 | 36 |
| 2018-1 | 3 | 7 | 1 | 11 |
| 2018-2 | 2 | 6 | 8 | |
| 2019-1 | 3 | 5 | 8 | |
| 2019-2 | 3 | 9 | 1 | 13 |
| 2020-1 | 3 | 6 | 1 | 10 |
| Total | 30 | 51 | 5 | 86 |
Fuente: Elaboración propia.
El proceso de categorización de los proyectos por la Clasificación Internacional de Enfermedades (CIE-10) mostró acuerdos en la primera fase de clasificación entre los dos autores médicos en 49 proyectos (56 %); el resto se resolvieron por consenso. Del universo de proyectos, un total de 31 (36 %) no estaban propuestos para una condición de salud en particular. Los resultados muestran una amplia distribución de condiciones de salud; si se agrupan por afinidad, hay 11 proyectos (12,8 %) para condiciones relacionadas la reproducción (Z30) y el embarazo (Z32-z35, O14, O24), nueve (10,4 %) para enfermedades cardiovasculares (I00-i99, i73), relacionados con el monitoreo de marcapasos y dispositivos implantables (Z 95,0); ocho proyectos (9,3 %) orientados a la salud mental, cuatro (4,65 %) al crecimiento y desarrollo (Z00,1) (tabla 2).
Tabla 2 - Distribución temática por CIE-10
| A09 | Enfermedades infeccionas intestinales | 1 |
| A97 | Dengue | 1 |
| B20-B24 | Enfermedad causada por el virus de Inmunodeficiencia Humana | 1 |
| C16 | Neoplasia maligna de estómago | 1 |
| D57 | Enfermedad de células falciformes | 1 |
| E10-E16 | Diabetes |
1 (2) |
| E11 | Diabetes |
1 |
| E40-E64 | Malnutrición | 1 |
| E66 | Obesidad | 2 |
| F00-F99 | Desórdenes mentales y de comportamiento | 4 (8) |
| F10 | Desórdenes mentales y del comportamiento asociados al uso de alcohol | 1 |
| F10-F19 | Desórdenes mentales y del comportamiento asociados al uso de múltiples drogas y sustancias psicoactivas | 1 |
| F30-F39 | Desordenes no especificados del ánimo | 1 |
| I00-I99 | Enfermedades del Sistema Circulatorio | 2 (9) |
| I10-I15 | Enfermedad hipertensiva | 1 |
| I10-I52 | Enfermedad cardiovascular | 1 |
| I20-I25 | Enfermedades isquémicas del corazón | 1 |
| I50 | Falla cardíaca | 1 |
| I73 | Otras enfermedades vasculares periféricas | 1 |
| J40-J47 | Enfermedades crónicas del sistema respiratorio bajo | 1 (3) |
| J44 | Otras enfermedades pulmonares obstructivas crónicas | 1 |
| J45 | Asma | 1 |
| L00-L99 | Enfermedades de la piel y del tejido celular subcutáneo | 2 |
| N17-N19 | Falla renal | 1 |
| O14 | Preeclampsia | 1 |
| O24 | Diabetes en el embarazo | 1 |
| R10 | Dolor abdominal y pélvico | 1 |
| R52 | Dolor no clasificado en otra parte | 2 |
| S83 | Luxación, esguince y torcedura de las articulaciones y ligamentos de la rodilla | 1 |
| T36-T50 | Intoxicación por drogas, medicamentos y sustancias biológicas | 1 |
| Y05 | Abuso sexual violento | 1 |
| Z00.1 | Examen físico de rutina del niño | 4 |
| Z30 | Manejo anticonceptivo | 1 |
| Z32-Z35 | Embarazo | 8 |
| Z92 | Antecedente personal de tratamiento médico | 1 (2) |
| Z92.1 | Historia personal de uso actual de anticoagulantes por tiempo prolongado | 1 |
| Z95.0 | Presencia de dispositivos cardíacos electrónicos | 2 |
| Total | 55 |
Fuente: Elaboración propia.
En la categorización del grupo etario ambos evaluadores tuvieron concordancia inicial en la clasificación de 40 proyectos (46 %); las diferencias se resolvieron por consenso. Se encontró que la mayoría de los proyectos, 69 de 86 (80,2 %), no especificaban una población en particular, por lo que fueron clasificados como población general. Se clasificaron nueve (10,4 %) proyectos como población gestante, siete (8,14 %) estaban dedicados a una subcategoría de la población infantil y solo un proyecto (1,2 %) se orientó a la población geriátrica, exclusivamente.
Tabla 3 - Distribución de los diagnósticos en contraste con el grupo poblacional
| Código CIE-10 | General | Geriátrica | Gestantes | Neonatos, lactantes, preescolares | Neonatos, lactantes, preescolares y escolares | Preescolares y escolares | Total |
| A09 | 1 | 1 | |||||
| A97 | 1 | 1 | |||||
| B20-B24 | 1 | 1 | |||||
| C16 | 1 | 1 | |||||
| D57 | 1 | 1 | |||||
| E10-E16 | 1 | 1 | |||||
| E11 | 1 | 1 | |||||
| E40-E64 | 1 | 1 | |||||
| E66 | 2 | 2 | |||||
| F00-F99 | 4 | 4 | |||||
| F10 | 1 | 1 | |||||
| F10-F19 | 1 | 1 | |||||
| F30-F39 | 1 | 1 | |||||
| I00-I99 | 2 | 2 | |||||
| I10-I15 | 1 | 1 | |||||
| I10-I52 | 1 | 1 | |||||
| I20-I25 | 1 | 1 | |||||
| I50 | 1 | 1 | |||||
| I73 | 1 | 1 | |||||
| J40-J47 | 1 | 1 | |||||
| J44 | 1 | 1 | |||||
| J45 | 1 | 1 | |||||
| L00-L99 | 2 | 2 | |||||
| N17-N19 | 1 | 1 | |||||
| NA | 29 | 1 | 1 | 31 | |||
| O14 | 1 | 1 | |||||
| O24 | 1 | 1 | |||||
| R10 | 1 | 1 | |||||
| R52 | 2 | 2 | |||||
| S83 | 1 | 1 | |||||
| T36-T50 | 1 | 1 | |||||
| Y05 | 1 | 1 | |||||
| Z00.1 | 3 | 1 | 4 | ||||
| Z30 | 1 | 1 | |||||
| Z32-Z35 | 8 | 8 | |||||
| Z92 | 1 | 1 | |||||
| Z92.1 | 1 | 1 | |||||
| Z95.0 | 2 | 2 | |||||
| Total | 69 | 1 | 9 | 3 | 3 | 1 | 86 |
Fuente: Elaboración propia.
En cuanto al análisis de los resultados según la clasificación DHI de la OMS, los tres autores tuvieron concordancia en la clasificación de 44 (51 %) proyectos; las discrepancias se resolvieron por consenso. Hubo dos proyectos (3 %) que generaron mayor discusión, para ello se necesitó la ayuda de un cuarto autor para resolver las discrepancias y asignar la clasificación final.
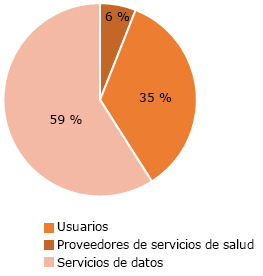
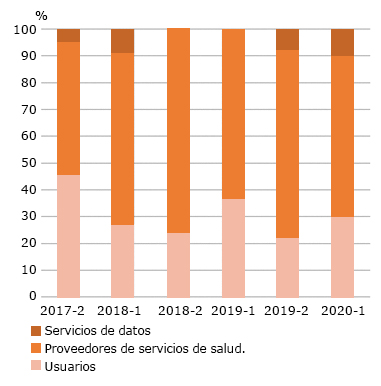
Se encontró que la mayoría de los proyectos, 51(59,3 %), estaban dirigidos a intervenciones para prestadores de servicios de salud. Treinta de los proyectos (34,9 %) estaban dirigidos a intervenciones para los usuarios, no hubo ninguno orientado a la administración de servicios de salud y solo el cinco (5,81 %) de los proyectos estaban dirigidos a intervenciones para los servicios de datos. Las proporciones se mantienen a través de los diferentes períodos académicos (ji al cuadrado 0,96 p < -0,001) como se muestra en la figura 1 y 2.
 Fuente: Elaboración propia.
Fuente: Elaboración propia. Fig. 2 - Distribución proporcional de los proyectos por período académico y clasificación DHI (ji al cuadrado = 0,96 p < 0,001).
La tabla 4 permite identificar que la moda de las intervenciones fue 2.4.1 consultas entre el cliente remoto y el proveedor de atención médica con 20 proyectos, seguida por 2.4.4 consultas para el manejo de casos entre proveedores de atención médica con 13 proyectos. Posteriormente, aparecen 1.1.2 transmitir información de salud específica a los clientes en función del estado de salud o la demografía, con 11 proyectos, y 1.4.3 captura/documentación de datos activos por el cliente con 10. Cuatro proyectos (5 %) se clasificaron en la subcategoría: 2.4.2 supervisión remota del estado del cliente o de los datos de diagnóstico por proveedor; en igual cuantía de proyectos se encuentran los clasificados para la subcategoría 4.1.4 análisis automatizado de datos para generar nueva información o predicciones sobre eventos futuros.
La tabla 5 muestra las intervenciones por CIE 10.
Tabla 4 - Frecuencia de intervenciones
| n | |
|---|---|
| 1. Usuarios | 30 |
| 1.1.2 Transmitir información de salud específica a los clientes en función del estado de salud o la demografía | 11 |
| 1.1.3 Transmitir alertas y recordatorios específicos a los clientes | 1 |
| 1.1.4 Transmitir el resultado del diagnóstico o la disponibilidad del resultado a los clientes | 1 |
| 1.2.1 Transmitir información de salud no dirigida a una población indefinida | 1 |
| 1.4.1 Acceso por parte del cliente a sus propias historias clínicas | 1 |
| 1.4.2 Automonitoreo de los datos de salud o diagnóstico por el cliente | 3 |
| 1.4.3 Captura/documentación de datos de forma activa por el cliente | 10 |
| 1.6.1 Búsqueda de información de salud por parte del cliente | 2 |
| 2. Prestadores | 51 |
| 2.2.2 Administrar los registros clínicos estructurados del cliente | 1 |
| 2.2.3 Administrar los registros clínicos no estructurados del cliente | 1 |
| 2.3.1 Proporcionar indicaciones y alertas basadas de acuerdo con el protocolo | 1 |
| 2.3.2 Proporcionar una lista de verificación de acuerdo con el protocolo | 1 |
| 2.3.3 Evaluar a los clientes por riesgo u otro estado de salud | 2 |
| 2.4.1 Consultas entre el cliente remoto y el proveedor de atención médica | 20 |
| 2.4.2 Supervisión remota del estado del cliente o de los datos de diagnóstico por proveedor | 4 |
| 2.4.3 Transmisión de datos médicos al proveedor de atención médica | 2 |
| 2.4.4 Consultas para el manejo de casos entre proveedores de atención médica | 13 |
| 2.6.1 Coordinar la respuesta de emergencia y el transporte | 2 |
| 2.6.2 Gestionar derivaciones entre puntos de servicio dentro del sector salud | 2 |
| 2.8.1 Proporcionar contenido de capacitación a los proveedores de atención médica | 2 |
| 4. Servicios de datos | 5 |
| 4.1.4 Análisis automatizado de datos para generar nueva información o predicciones sobre eventos futuros | 4 |
| 4.4.1 Intercambio de datos entre sistemas | 1 |
| Total | 86 |
Fuente: Elaboración propia.
Tabla 5 - Intervenciones por CIE 10
| A09 Diarrea y gastroenteritis de presunto origen infeccioso | 1 | 1 | ||
| A97 Fiebre hemorrágica por arenavirus | 1 | 1 | ||
| B20-B24 Enfermedad por virus de la inmunodeficiencia humana [VIH] | 1 | 1 | ||
| C16 Tumor maligno del estómago | 1 | 1 | ||
| D57 Trastornos falciformes | 1 | 1 | ||
| E10-E16 Diabetes |
1 | 1 | ||
| E11 Diabetes |
1 | 1 | ||
| E40-E64 Desnutrición | 1 | 1 | ||
| E66 Obesidad | 2 | 2 | ||
| F00-F99 Trastornos mentales y del comportamiento | 4 | 4 | ||
| F10 Trastornos mentales y del comportamiento debidos al uso de alcohol | 1 | 1 | ||
| F10-F19 Trastornos mentales y del comportamiento debidos al uso de sustancias psicoactivas | 1 | 1 | ||
| F30-F39 Trastornos del humor [afectivos] | 1 | 1 | ||
| I00-I99 Enfermedades del sistema circulatorio | 2 | 2 | ||
| I10-I15 Enfermedades hipertensivas | 1 | 1 | ||
| I10-I52 Enfermedad cardiovascular | 1 | 1 | ||
| I20-I25 Enfermedades isquémicas del corazón | 1 | 1 | ||
| I50 Insuficiencia cardíaca | 1 | 1 | ||
| I73 Otras enfermedades vasculares periféricas | 1 | 1 | ||
| J40-J47 Enfermedades crónicas de las vías respiratorias inferiores | 1 | 1 | ||
| J44 Otras enfermedades pulmonares obstructivas crónicas | 1 | 1 | ||
| J45 Asma | 1 | 1 | ||
| L00-L99 Enfermedades de la piel y del tejido subcutáneo | 2 | 2 | ||
| N17-N19 Insuficiencia renal | 1 | 1 | ||
| Sin Especificar | 10 | 17 | 4 | 31 |
| O14 Hipertensión gestacional [inducida por el embarazo] con proteinuria significativa | 1 | 1 | ||
| O24 Diabetes |
1 | 1 | ||
| R10 Dolor abdominal y pélvico | 1 | 1 | ||
| R52 Dolor, no clasificado en otra parte | 2 | 2 | ||
| S83 Luxación, esguince y torcedura de articulaciones y ligamentos de la rodilla | 1 | 1 | ||
| T36-T50 Envenenamiento por drogas, medicamentos y sustancias biológicas | 1 | 1 | ||
| Y05 Agresión sexual con fuerza corporal | 1 | 1 | ||
| Z00.1 Control de salud de rutina del niño | 2 | 2 | 4 | |
| Z30 Atención para la anticoncepción | 1 | 1 | ||
| Z32-Z35 Embarazo | 2 | 6 | 8 | |
| Z92 Historia personal de tratamiento médico | 1 | 1 | ||
| Z92.1 Historia personal de uso (presente) de anticoagulantes por largo tiempo | 1 | 1 | ||
| Z95.0 Presencia de marcapaso cardíaco | 1 | 1 | 2 | |
| Total | 30 | 51 | 5 | 86 |
Fuente: Elaboración propia.
Discusión
Este estudio contribuye a fortalecer el conocimiento acerca de cómo se está enseñando e implementando la telesalud en los currículos de las carreras de Ciencias de la Salud, dado el limitado conocimiento en el tema.1 La literatura evidencia que no se han establecido currículos estandarizados en este tema que permitan la comparación.6 Generalmente, existen experiencias de formación continua de los profesionales graduados, pero no en la parte formal de la formación de los profesionales de la salud.7 Solo una revisión reciente presenta un mapa incipiente de los currículos de educación médica en el área de la informática clínica.8
El análisis de los resultados muestra que la moda se ubica en el período 2017-1. El cambio en la cantidad de proyectos presentados en los períodos académicos se puede explicar porque para la fase 2017-1 los estudiantes presentaron los proyectos en forma individual. Después de la evaluación de la primera edición de esta actividad y de un análisis de la carga laboral de los estudiantes y docentes, se modificó el requerimiento de la presentación de los trabajos de manera individual y se transformó en una actividad grupal durante los períodos académicos subsiguientes. Es necesario un análisis adicional para determinar si existen diferencias en la calidad y la profundidad de las propuestas cuando son presentadas de forma individual o de manera grupal y de la calidad de la investigación como lo presentan otros autores.9
Las discrepancias iniciales en las clasificaciones de enfermedades y poblaciones se dieron a un fenómeno de anclaje, a pesar de haber colaborado en previos trabajos similares y ser expertos en el uso de la CIE-10. Los autores asumieron diferentes perspectivas para la aproximación a la clasificación. Por ejemplo, si el proyecto propuesto estaba orientado al manejo del abuso de sustancias, un autor asumió la condición aguda y otro la crónica, los cuales están clasificados en diferentes porciones de la CIE 10. Los niveles de detalle de la CIE 10 no son uniformes y hay referencia cruzada entre capítulos, lo que representa un reto para unificar las condiciones de salud y enfermedades. Esto refleja un problema común que se encuentra en la práctica clínica en torno a la utilización de la CIE-10 para describir diagnósticos,10 donde pueden existir errores de etiquetado entre el 12,3 y el 87,2 %.11
El grupo poblacional más frecuente objeto específico de intervenciones fue la población gestante, seguido por la población infantil. Esto está en concordancia con el énfasis de formación orientado a los objetivos y las metas de desarrollo sostenible.12,13 A pesar de que el hospital general de la universidad Clínica Universitaria Bolivariana (CUB) es un centro de alta complejidad, este tiene como preferencia la atención de la población materna y el neonato extremo. Esto puede constituir un sesgo en la población en la que se centran las actividades de los estudiantes.
Al analizar los grupos etarios no se encontró ninguna propuesta orientada específicamente a la población adolescente, aunque en la población materna y en la general es posible hallar este grupo etario. Probablemente, esto se deba a la percepción de que los adolescentes son una población sana, de forma general. Esto conduce a la reflexión como educadores de si se está perdiendo la oportunidad de impactar en la promoción de la salud desde este grupo poblacional específico.
Dado que el contenido del curso no tiene un enfoque sobre los servicios de datos, sino que los contenidos están orientados más hacia la informática médica, se esperaba que todos los proyectos fueran clasificados en las categorías 1 y 2 y ninguno en la categoría 4. Sin embargo, se encontraron proyectos clasificados en la categoría 4 (servicios de datos) como se aprecia en la figura 1. Esto demuestra el naciente interés por la integración de sistemas y la interoperabilidad.
Una manera de explicar que la mayoría de los trabajos estén en la categoría 2 es que es más fácil para los estudiantes ubicarse en la posición del prestador, que en otro rol en el sistema de salud. El hecho de tener 33 trabajos asociados con teleconsulta puede ser un sesgo inducido por el curso. Cuando se revisan los hallazgos en la categoría 1, intervenciones orientadas a los clientes, se aprecia un interés por informar a los pacientes acerca de las condiciones de salud específica y recolectar información directamente de ellos. Esto puede indicar que los estudiantes están enfocando sus soluciones en alternativas que posibiliten un mejor diagnóstico y tratamiento de enfermedades y el seguimiento ambulatorio del paciente.
El que no haya resultados en la categoría 3 puede explicarse porque los temas relacionados con administración están relegados en el currículo de Medicina, si bien no existe un currículo generalizado en el área de la salud en el mundo, como se sugiere en la literatura.14 Esto es una oportunidad de mejora para el currículo, ya que el sector salud puede verse altamente beneficiado por el uso de las intervenciones tecnológicas para la gestión administrativa de los servicios de salud como ha sido reportado por otros autores.15 Se recomienda entonces considerar la inclusión de temas curriculares que abarquen en uso de herramientas digitales para administradores de sistemas de salud (categoría 3) y servicios de datos (categoría 4).
Además de los posibles sesgos presentados anteriormente, este estudio tiene como limitación su tamaño muestral que no permite generalizar los hallazgos como tendencia del entorno, por lo que se motiva a otros autores a realizar mediciones similares. Se justifica comprender la tendencia temática de los proyectos de los estudiantes para poder retroalimentar el currículo y ser capaces de diversificar el conocimiento. Como trabajo futuro se debe continuar el monitoreo de los proyectos y cuál ha sido el impacto de la COVID-19 en la percepción de los estudiantes.
Como conclusión se puede afirmar que la percepción colectiva de los estudiantes refleja la oportunidad de fortalecer la atención primaria en salud mediante el uso de las tecnologías de la información y la comunicación, con especial énfasis en las poblaciones generales, sin desconocer las poblaciones vulnerables como las gestantes, los niños y los adultos mayores. Es importante resaltar que los estudiantes empiezan a identificar a los servicios de datos como oportunidad de intervención. Se requiere fortalecer el currículo de Medicina con oportunidades para identificar el largo y ancho de las intervenciones digitales en salud.