INTRODUCCIÓN
El envenenamiento ofídico es considerado un problema de Salud Pública en la mayoría de los países tropicales porque existe un elevado número de casos mortales en estas áreas debido al elevado nivel tóxico de los venenos de esta categoría de serpientes. La República Bolivariana de Venezuela es considerada uno de los países afectados porque allí se encuentran especies altamente venenosas como la tigra mariposa (Bothrops Venezuelensis), la mapanare (Bothrops Colombiensis) y la cascabel (Crotalus Durissus Cumanensis). Un suero antiofídico de alta calidad, producido por el Centro de Biotecnología de la Facultad de Farmacia de la Universidad Central de Venezuela, ha logrado disminuir la mortalidad causada por estos ofidios en particular.1 Debido a las circunstancias concretas de la Misión Médica Cubana se ha identificado la necesidad de aprendizaje sobre el manejo de los enfermos lesionados por serpientes venenosas, por lo que se requiere que los profesionales profundicen en un conjunto de contenidos que son esenciales para lograr su adecuada atención.
El objetivo de esta revisión es profundizar en el diagnóstico y el tratamiento de los pacientes lesionados por serpientes venenosas durante el desempeño en los Servicios de Urgencia en el contexto de la Misión Médica Cubana en la República Bolivariana de Venezuela.
MÉTODOS
Se realizó una revisión detallada de los accidentes provocados por serpientes de la familia Viperidae, en sus diferentes géneros (Bothrops, Bothriechis, Bothriopsis, Porthidium, Crotalus y Lachesis), y de la familia Elapidae, serpiente de coral, en diferentes bases de datos; se revisaron artículos escritos en español y en inglés.
DESARROLLO
Breve reseña epidemiológica
Se denomina ofidismo, ofidotoxicosis o accidente ofídico al estado mórbido provocado por la mordedura de un ofidio.2 Las serpientes u ofidios venenosos se encuentran en casi todo el mundo (incluso en muchos océanos), a excepción de unas pocas islas, de ambientes congelados y de altitudes elevadas. Los envenenamientos y las muertes a causa de mordeduras de serpiente son un problema de salud pública muy importante en los países tropicales;3 hasta cinco millones de personas sufren cada año mordeduras de serpiente. Se calcula que cada año se producen 2,4 millones de intoxicaciones por mordedura de serpientes y entre 94 000 y 125 000 defunciones, además de unas 400 000 amputaciones y otras consecuencias graves para la salud como infecciones, tétanos, deformaciones cicatrizales, contracturas y secuelas psicológicas. Cuando el acceso a la atención sanitaria es deficiente y escasean las antitoxinas aumentan la gravedad de las lesiones y sus resultados; las personas más afectadas son las que viven en zonas rurales de escasos recursos, que basan su subsistencia en la agricultura de bajo costo no mecanizada y en otras actividades del campo. Los agricultores, las mujeres y los niños son los grupos que con mayor frecuencia sufren mordeduras de serpiente.4
En Venezuela, al ser un país tropical, se presentan índices considerables de accidentes ofídicos. Ese país cuenta con una amplia variedad de ofidios venenosos distribuidos en el territorio nacional que causan alrededor de 4 000 casos de envenenamiento por año. Entre 1980 y 1999 fallecieron en el territorio venezolano 1 494 personas por contacto con distintos grupos zoológicos de vertebrados e invertebrados productores de venenos. El ofídico representó la primera causa de mortalidad por envenenamiento con 921 decesos (61,7%).5 Sin embargo, el número de accidentes tiene un subregistro cuya cuantía se ignora, debido a que no todos los accidentes ofídicos son reportados.6,7
Serpientes venenosas en Venezuela
En el mundo existen 2 700 especies de serpientes, de las que se señalan 200 como venenosas. En el territorio venezolano hay 8 familias con más de 150 especies, de las que alrededor de 25 son venenosas.7 Estas serpientes venenosas se agrupan en dos familias.1,5,6,7,8,9,10
Viperidae:
-Géneros Bothrops, Bothriopsis, Bothriechis y Porthidium (mapanare, mapaná, tigra mariposa, terciopelo, barba amarilla, yarará, jergón, cuatro narices, equis)
-Género Chrotalus (cascabel, chonono)
-Género Lachesis (cuaima, concha de piña, verrugosa, cascabel muda, cascabel púa, pucarara, surucucú, matabuey, tamagá).
Elapidae:
Se debe tener en cuenta que los nombres comunes de las serpientes varían, incluso, dentro de una misma región. En el territorio venezolano habitan distintas etnias indígenas, por lo que las especies de serpientes venenosas poseen un nombre característico o común que varía según cada etnia.11
De acuerdo a la potencia del veneno las corales venenosas (Figura 1) serían las más peligrosas, pero ocurre que la mayoría de ellas son poco agresivas, de boca muy pequeña, huidizas, por eso los accidentes provocados por esta familia son muy raros. Los pocos casos fueron mordidos al manipular la culebra y jugar con ella por considerarla inofensiva.1,9
La serpiente cascabel (Figura 2) tiene los ojos amarillos, puede llegar a medir 1,5 m de largo y vivir más de 25 años. Tiene una estructura similar a un sonajero o cascabel en el extremo de la cola que agitan cuando están a punto de atacar. Por la actividad de su veneno deberían estar en segundo lugar. En Brasil y en Venezuela la mortalidad por la mordedura de estas serpientes es muy elevada, cerca del 72% sin tratamiento y alrededor del 10% aún con dosificación de suero antiofídico polivalente. Afortunadamente los accidentes no son tan frecuentes porque son menos agresivas que las Bothrops, y por el ruido que hacen con el Crepitaculum corneo (cascabel), que alerta de su presencia.1,5,9
En Venezuela aproximadamente el 80% de los accidentes ofídicos son causados por serpientes del género Bothrops (Figura 3). Estas son serpientes muy agresivas y su distribución geográfica es amplia dentro del país. Predominan en áreas tropicales y subtropicales, principalmente en bosques húmedos, piedemontes, márgenes de ríos y quebradas. Estas serpientes tienen un veneno menos potente que las Micrurus y las Crotalus. La mortalidad para los casos sin tratamiento no es tan elevada, llega al 8%.1,8,9,13
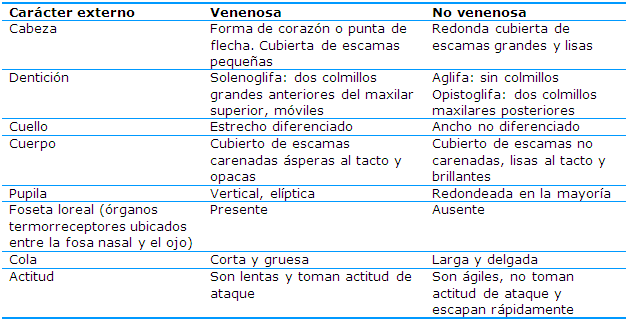
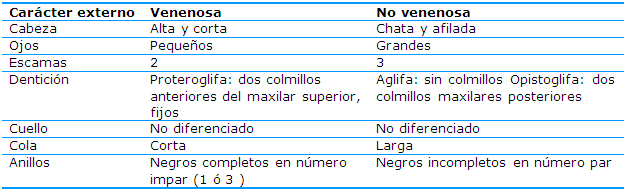
Diferencias entre serpientes venenosas y no venenosas
Es importante conocer las diferencias entre serpientes venenosas y no venenosas (Tabla 1 y 2). El autor de esta revisión en tres oportunidades en las que realizó colaboración médica en la República Bolivariana de Venezuela observó que muchos lesionados acuden a los servicios hospitalarios con la serpiente muerta. Poder identificarlas es de utilidad para la conducta a seguir.1,5,9,10,11,13,14,15,16
A veces, la forma de la mordedura ayuda a saber si se trata de una serpiente venenosa:14
Las mordeduras de serpientes no venenosas generalmente dejan pequeños arañazos en fila (superficiales)
Las picaduras de las serpientes venenosas suelen dejar uno o dos grandes pinchazos (agujeros)
Accidentes por serpientes venenosas
A) Accidente Bothrópico
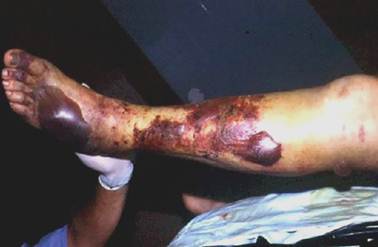
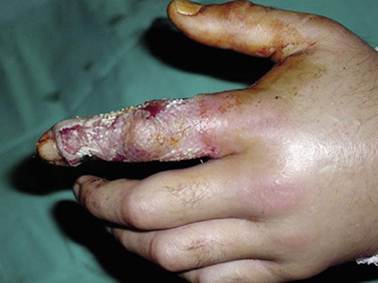
Este tipo de emponzoñamiento más frecuente es causado por Mapanares, Tigra mariposa y todas aquellas especies del genero Bothrops. El veneno de estas serpientes posee acción proteolítica, coagulante y hemorrágica. Aunque no existe acuerdo unánime al respecto, el predominio de un efecto sobre los otros estaría, al parecer, vinculado con la cantidad de veneno inoculado, la edad del animal agresor, su especie y ubicación geográfica. El sitio anatómico de la mordedura, el peso y la talla, así como el estado fisiológico general de la persona mordida también son elementos muy importantes a tener en cuenta.13,16,17
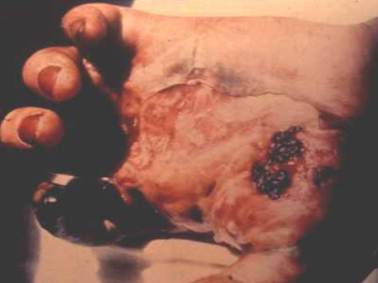
Los orificios de la inoculación dejados por las serpientes agresoras son micropunturas de 1cm de separación aproximadamente, lo que depende del tamaño de la serpiente. La primera manifestación clínica es un dolor intenso, le sigue un sangramiento profuso y continuo por los orificios dejados por los colmillos de la serpiente. Otras manifestaciones pueden ser edema, necrosis, flictenas y equimosis (Figuras 4, 5 y 6). La muerte inmediata a la mordedura es rara y aparece solo cuando la inoculación de la ponzoña es importante en cantidad y se realiza dentro de un vaso sanguíneo. Horas después de la mordedura (de cuatro a seis horas) aparecen vahídos, nauseas, inquietud, vómitos biliosos o sanguinolentos y, en ocasiones, hematuria, melena, epistaxis y gingivorragia.16,17,18
El pronóstico es desfavorable en los casos no tratados porque la mortalidad y los fenómenos de necrosis con ulceraciones rebeldes y pérdidas de miembros aumentan considerablemente.
En los casos tratados en forma apropiada y dentro de un tiempo adecuado la evolución es favorable en más del 90% y no quedan secuelas.
B) Accidente micrúrico
En casi el 100% de los casos las mordeduras ocurren en las manos. Los accidentes causados por serpientes de coral, se caracterizan por la inmediata aparición de los síntomas de envenenamiento; lo cual se explica, por la rápida absorción y el bajo peso molecular de la neurotoxina. La acción del veneno es esencialmente neurotóxica, aunque también cardiotóxica y rabdomiolítica. En la zona de la mordedura generalmente existe solamente leve ardor o dolor, acompañado de sensación hipoestésica. En ocasiones aparece escaso edema circunscrito al área de la mordedura. A los pocos minutos de la mordedura pueden aparecer mareos, cefalea y estado nauseoso, insinuándose el compromiso sensitivo-motor que abarca el miembro afectado para luego generalizarse a los nervios craneanos, configurando una fascies neurotóxica típica. En el examen físico se comprueban trastornos de la deglución (parálisis velopalatina), disartria, crisis de sofocación, parálisis de los músculos respiratorios, crisis hipotensiva y parálisis flácida de los miembros. La presencia de de midriasis progresiva constituye un signo de mal pronóstico.9,13,16,17,18
C) Accidente crotálico
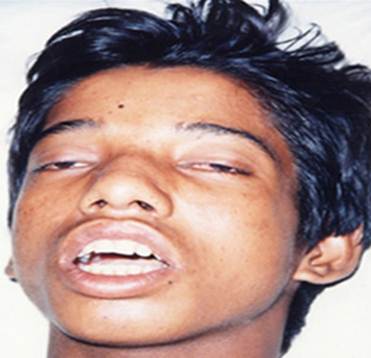
El emponzoñamiento crotálico (por cascabel) le sigue en frecuencia al emponzoñamiento por Bothrops. Se observan con frecuencia los orificios de inoculación, como pequeñas punturas que se tornan congestivas y rojizas. La acción del veneno es esencialmente neurotóxica, aunque también puede ser miotóxica, coagulante, nefrotóxica y rabdomiolítica. Las manifestaciones locales son poco evidentes, con eritema y parestesias. Presenta manifestaciones sistémicas como facies miasténica (Figura 7), diplopía, oftalmopléjia, disfagia, mialgias, parálisis de músculos respiratorios, mioglobinuria, coagulación intravascular diseminada, hemorragias, insuficiencia respiratoria, insuficiencia renal, etc. Ensombrece el pronóstico la aparición de una uremia que no da señales de descender a las 24 y hasta las 36 horas.9,13,16,17,18
D) Accidente lachésico
La acción del veneno es proteolítica, coagulante, hemorrágica. Las manifestaciones clínicas son similares a las observadas en el emponzoñamiento bothrópico, con excepción de un síndrome de excitación vagal que se produce en las primeras horas. Existe dolor intenso en el sitio de la mordedura y un edema invasor y equimótico. Puede ser observado sangramiento profuso por los orificios de la penetración de los colmillos de la serpiente. A nivel sistémico, las alteraciones hematológicas, gastrointestinales, cardiocirculatorias y neurológicas, dominan el cuadro clínico.9,13,17,18
Prevención de los accidentes ofídicos4,9,10,16,19,22,23
Se debe evitar andar sin calzado. El uso de botas altas de goma o de cuero evita entre el 50% y el 75% de los accidentes porque son los pies y las piernas las regiones anatómicas más afectadas.
Antes de iniciar las labores agrícolas en áreas de alta prevalencia de accidentes ofídicos se debe alertar al trabajador sobre el riesgo para que tome doble cuidado en su trabajo.
Como hay serpientes que habitan en los árboles se debe prestar mucha atención cuando se realizan labores de cosechas de frutos.
Es necesario el uso de guantes en la recolección de caña, café y arroz, y en trabajos de limpieza de terrenos porque el 20% de los accidentes ofídicos afectan las manos y los antebrazos.
No introducir las manos en huecos de árboles o del terreno. No remover troncos caídos o leña apilada sin tomar precauciones porque son lugares en los que frecuentemente reposan las serpientes.
Construir aceras en torno a las viviendas, tapar grietas del suelo y de las paredes y colocar pequeños muros que interrumpan el espacio entre la puerta y el piso de la casa pueden evitar accidentes. Es importante mantener limpia de vegetación el área alrededor de las casas.
Animales como el gato, las aves de corral y los rabipelados contribuyen a mantener el área doméstica y peridoméstica libre de serpientes.
En los días de paseo o vacaciones se debe evitar acampar en lugares próximos a plantaciones y pastos. La margen de los ríos y lagos son sitios usualmente poblados de serpientes, por lo que se debe estar alerta al visitarlos.
Las serpientes venenosas generalmente tienen hábitos vespertinos o nocturnos; en este período de tiempo se debe evitar deambular sin tomar las medidas de prevención necesarias.
Los enemigos naturales de las serpientes (zorros, gavilanes, rabipelados y aves nocturnas) deben ser preservados.
Evite el pánico y todo movimiento brusco. Aléjese del peligro gradualmente.
Actúe de manera que el animal en ningún momento se sienta amenazado o acorralado (al enfrentarse a cualquier serpiente no corra, aléjase suavemente. Si está muy cerca, tírele algo encima para distraerla y después huya en sentido contrario).
Cuidados inmediatos2,6,9,10,13,14,15,16,17,18,19
Después del accidente el paciente debe ser mantenido en reposo, evitando en lo posible que camine o corra; en caso contrario, la absorción del veneno puede ser favorecida. El traslado del paciente a un centro asistencial debe hacerse inmediatamente.
Limpiar con agua y jabón la zona anatómica afectada.
No utilizar torniquete en ninguna circunstancia ni efectuar incisiones en la zona anatómica afectada porque estas medidas agravan las lesiones locales y pueden complicar el cuadro clínico, con infecciones sobre agregadas posteriores.
Evitar bebidas como el alcohol porque lejos de ayudar complican la evolución del paciente.
Antes de iniciar la seroterapia se deben tomar muestras sanguíneas para los exámenes de laboratorio pertinentes:
Si existiera evidencia clínica o de laboratorio de envenenamiento iniciar la seroterapia con suero específico (antibothrópico, anticrotálico o antimicrúrico) o, en su defecto, suero antiofídico polivalente (antibothrópico-anticrotálico).
El edema del miembro afectado puede comprometer su circulación. El movimiento precoz y su elevación en ángulo de 45° pueden ser de gran ayuda. La aplicación de compresas tibias puede mejorar la circulación.
Administrar analgésicos y tranquilizar al paciente. Evitar el uso de drogas depresoras del sistema nervioso central.
Controlar los signos vitales y el volumen urinario del paciente periódicamente.
Tratamiento específico2,6,9,10,13,14,15,16,17,18,19
En caso de paro cardiorespiratorio aplicar reanimación según CABDE
Valoracion de los signos vitales
Monitoreo cardiorespiratorio
Tratamiento de sostén
Prevencion antitetánica
Antisepticos locales: agua oxigenada o alcohol
Antibioticoterapia: en el caso de infección secundaria, además del adecuado drenaje de las colecciones (abscesos), hay que considerar el uso de antibióticos que actúen sobre gérmenes de la cavidad oral del animal: Morganella Morganii, Escherichia Coli, Providencia spp. y Streptococcus del grupo D, entre los más frecuentes, como así también gérmenes de la piel del paciente. De manera amplia pueden considerarse, en primer término, amoxicilina/clavulánico, ampicilina/sulbactan y clindamicina más quinolona. El cultivo de las secreciones de las lesiones debe ser precoz y se debe adecuar el tratamiento antibiótico según el resultado microbiológico.
Analgesicos y sedantes: no antiinflamatorios no esteroideos por el riesgo de sangrado.
Seroterapia antiofídica:
a) Suero antiofídico (SAO) polivalente, (frascos de 10 ml), para el tratamiento de mordeduras de serpientes venenosas de Centroamérica y América del Sur, excepto corales y serpientes de mar. Cada 10 ml neutraliza 25 mg de veneno bothrópico, 20 mg de lachésico y 20 mg de crotálico (Figura 8).
b) Suero antiofídico monovalente anticoral (Figura 9)
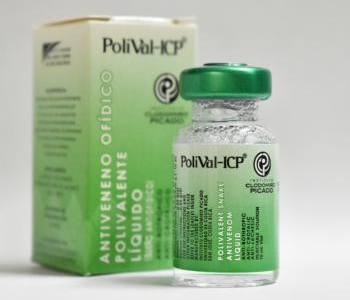
Figura 8 Antiveneno de uso hospitalario específico para tratar envenenamientos por mordeduras de la mayoría de las víboras de importancia médica de Centro y Sudamérica24
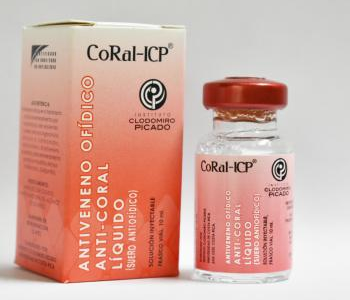
Figura 9 Antiveneno de uso hospitalario específico para tratar envenenamientos por mordeduras de la mayoría de serpientes corales de Centro y Norteamérica24
Criterios clínicos para determinar la severidad del envenenamiento y la dosis de suero antiofídico2,6,9,10,14,15,16,17,18,19
Leve: efectos locales de edema y dolor pero sin alteraciones sistémicas, administrar cinco ampolletas o frascos
Moderado: efectos locales (edema, dolor y sangrado) acompañados de alteraciones sistémicas no severas (coagulopatías e hipotensión arterial), administrar 10 ampolletas o frascos
Severo: efectos locales prominentes y alteraciones sistémicas importantes, como coagulopatía, sangrado sistémico, hipotensión y alteraciones renales, administrar 15 ampolletas o frascos
El suero debe diluirse en 500 o 1 000 ml de solución salina al 0,9% en adultos y 200 ml en niños; se inicia infusión con goteo lento durante 15 minutos y, si no surgen reacciones, el flujo se aumenta para que se administre todo el suero en una hora. Se debe estar preparado para las reacciones anafilácticas.
En niños las mordeduras suelen ser más severas, por lo que la dosis de SAO debe ser igual a la del adulto.
Administrar una dosis adicional de cinco a 10 frascos de SAO si al cabo de 10 horas no hay cambios favorables en las pruebas de coagulación o si el cuadro local y el sangrado sistémico se mantienen. Debe tomarse en consideración la posibilidad de que una vez controlado el envenenamiento reaparezcan los signos y los síntomas al cabo de 12 a 24 horas, probablemente por la liberación tardía de veneno acumulado en los tejidos. En estos casos es recomendable administrar cinco frascos más de SAO.
Interpretación del tiempo de coagulación (TC)9,10,15,16,19
Si luego de seis horas el TC es incoagulable se recomienda sueroterapia adicional con cuatro a cinco ampollas o frascos.
En los casos en que se demuestre un envenenamiento severo o que el Centro de Salud más cercano esté a más de cuatro horas de distancia, antes de aplicar el suero, debe realizarse una prueba de hipersensibilidad al producto si la historia del paciente identifica algún antecedente alérgico. Puede utilizarse la prueba cutánea, aunque no tiene absoluta confiabilidad.
Prueba cutánea en el campo
Administrar de 0,1 ml de suero diluido 1/10 o 1/100 vía intradérmica en el antebrazo. La prueba es positiva si en el sitio de inoculación se presenta enrojecimiento y picazón en los siguientes 20 minutos; si la prueba es positiva no se debe administrar el suero a la persona mordida en el campo, debe hacerse en el hospital. Si la prueba es negativa debe administrarse el suero por vía intramuscular, nunca intravenosa; en la región glútea la dosis total una sola vez.6,17,18
Desensibilización del paciente
Aplicar succinato de hidrocortisona en una cantidad de 200 mgs por vía intravenosa, previamente a la administración del suero antiofídico. Administrar la dosis terapéutica del suero: 50 ml, o sea, cinco frascos en forma fraccionada, siempre por vía subcutánea. Comenzar con 0,1 ml, a los 15 minutos se inyectarán 0,5 ml y luego a intervalos de 10 minutos, si no se notan síntomas de reacción adversa, se administrarán 1 ml, 2 ml y 5 ml. Finalmente, cinco minutos después de la última inyección, se administrará el resto de la dosis. Debe tenerse lista una solución de adrenalina al 1:1000 para inyectar por vía intravenosa o intramuscular si se presentan síntomas de choque anafiláctico severo.6,17
Enfermedad del suero
La administración de SAO puede desencadenar la enfermedad del suero, que se manifiesta entre 5 y 20 días después de la seroterapia y se caracteriza por fiebre, urticaria, dolores articulares y linfadenopatías. Esta reacción se trata con corticoides y antihistamínicos.13,18,23 En más de 200 pacientes atendidos por el autor de esta revisión en Venezuela (años 2005-2008 y 2010-2012) y Nicaragua (años 2013-2015), como colaborador de la Brigada Médica en esos países, la enfermedad del suero fue una complicación poco frecuente.
Pronóstico
Los factores que condicionan un peor pronóstico son la mayor longitud del animal atacante, la administración más tardía de la sueroterapia específica, el paciente menor de nueve años de edad y el inicio del tratamiento después de ocho horas del accidente. La mortalidad se ha asociado a pacientes mayores de cincuenta años y un diagnóstico tardío de complicaciones. La amputación del miembro afectado, una de las secuelas más temidas, se encuentra relacionada con las alteraciones de la coagulación, la localización de lesiones en los dedos, el desarrollo de ampollas y abscesos, la instalación de insuficiencia real y el inicio del tratamiento después de diez horas del accidente. La aparición de abscesos parece estar en relación con la disminución de la protrombina y de un fibrinógeno menor de 100 mg/dl.25
CONCLUSIONES
El diagnóstico del accidente ofídico tiene sus fundamentos en el conocimiento detallado de las características del cuadro clínico y de la actividad fisiopatológica del envenenamiento las que, en dependencia del género o de la familia de la serpiente, se pueden resumir en:
accidentes en los que domina la patología local y sistémica (edemas, equimosis, flictenas y trastornos de la coagulación), provocados por el veneno de Bothrops y Lachesis.
accidentes en los que domina la patología sistémica (neurotoxicidad, rabdomiólisis y insuficiencia renal aguda), provocados por el veneno de Crotalus y Micrurus.
En la República Bolivariana de Venezuela la mayoría de los accidentes ofídicos son causados por serpientes del género Bothrops. El tratamiento del accidente bothrópico consiste, además de las medidas generales, en la utilización del antiveneno a dosis adecuadas y por vía intravenosa.