INTRODUÇÃO
As infecções odontogênicas são urgências frequentes nos serviços de odontologia, podendo ser facilmente revertidas, com um correto diagnóstico e o tratamento precoce e adequado.1 As mesmas, são entendidas por infecções oriundas de necrose pulpar em elemento dentário, podendo acometer tecidos moles, formando celulites e abscessos, como também tecidos duros, onde ocorrem osteítes e osteomielites.2,3
O agravo dos quadros de infecções odontogênicas, pode acarretar situações de extremo desconforto ao paciente, evoluindo para maior severidade, por vezes com risco de fatalidade. No caso de infecções em molares inferiores, é possível destacar os quadros de mediastinite e fasciíte necrosante.4 Ambas as condições são consideradas estados extremamente críticos, mas que podem ser evitados através de diagnóstico e tratamento precoce e também de forma prevencionista com ações simples, como a melhora da higiene bucal, e visita frequente ao dentista.2
A microbiota responsável por este processo, encontra-se presente no hospedeiro, como parte da flora bucal habitual, encontrada na placa bacteriana, sulcos gengivais e mucosa.5 Ainda, podemos caracterizar essa microbiota como mista, com presença de Streptococos e Peptostreptococos em 65 % dos casos2. A princípio, as bactérias anaeróbicas, como os Streptococos, predominam nessa flora, mas à medida que essa infecção atinge tecidos mais profundos do organismo, as bactérias de natureza anaeróbica encontram condições mais favoráveis de crescimento e passam a prevalecer. Clinicamente, é possível observar a evolução dessa infecção, classificando os diferentes estágios pelo qual a microbiota passa; inoculação (1-3 dias: tumefação branda levemente endurecida); celulite (3-5 dias: tumefação mais endurecida, avermelhada, com dor aguda); abscesso (5-7 dias: abscesso liquefeito no centro da tumefação) e resolução (8o dia em diante: drenagem - cura e reparo).2,5,6
Os espaços fasciais são entendidos como espaços potenciais que ainda não estão expandidos em organismos saudáveis e que podem tornar-se inflamados caso microrganismos venham a penetrar suas fáscias, instalando o processo de infecção.7 O percurso da infecção será determinado pela espessura da tábua óssea, pois irá perfurar onde houver menor espessura, causando infecção no tecido adjacente. Sendo a região vestibular mais favorável anatomicamente do que a lingual ou palatina.2 Essa infecção irá além do espaço vestibular, a depender da relação entre inserção muscular e o ponto de perfuração na cortical óssea, pois além de ter preferência por corticais delgadas, as infecções evadem as inserções. As vezes os espaços fasciais profundos são diretamente atingidos, podendo ter repercussões graves, uma vez que as bactérias anaeróbicas se proliferam com maior facilidade.8 Isso foi demonstrado em uma pesquisa que analisou 270 casos de infecções do espaço profundo do pescoço, exibindo que as infecções odontogênicas eram o fator etiológico primário de tais infecções, como também a predominância das bactérias anaeróbicas em tais quadros, já que as bactérias mais frequentemente isoladas foram os Streptococos, Porphyromonas e Prevotella (anaeróbicas).9
Pesquisadores descrevem que as infecções decorrentes de dentes posteriores inferiores podem disseminar e alcançar os espaços primários; mastigador e mandibular situados acima e abaixo do bucinador respectivamente e os espaços sublingual e submandibular situados acima e abaixo do músculo milohioídeo.3,5,10
A relação entre os dentes e os espaços fasciais primários foi descrita, relacionando a probabilidade de disseminação nas respectivas vias. Tais estudos mostram que a via de disseminação de maior prevalência para os primeiros molares inferiores é através dos espaços vestibular e sublingual, sendo o espaço submandibular normalmente atingido por processos infecciosos dos segundos e terceiros molares.2,8
A incidência de infecções do espaço profundo do pescoço é significantemente maior em pacientes portadores de abscessos dentários, podendo ocorrer em 26 % dos casos, comparado à 6% em pacientes que não apresentam tal fator.11 Ainda, os quadros de fasciíte necrosante, quando associados à mediastinite, produzem uma taxa de mortalidade de 40 %,12 podendo o profissional reverter esse quadro através do diagnóstico precoce, e drenagem cirúrgica.13
O objetivo do presente trabalho, é relatar um caso de infecção odontogênica periapical do dente 36, com disseminação rara para o espaço fascial submandibular em paciente pediátrico.
CASO CLÍNICO
Paciente pediátrico do sexo feminino, de 8 anos de idade, que compareceu à clínica escola de Odontologia na Bahia acompanhada de sua mãe, que relatou a seguinte queixa principal: “minha filha apareceu com essa ferida debaixo do queixo que não fecha”. Na história da doença atual sua genitora relatou que em 23-02-2017 a paciente apresentou uma odontalgia e que com automedicação de analgésico (paracetamol) a dor cedeu. Contudo, no dia seguinte evoluiu para tumefação e edema de face em região de corpo de mandíbula (espaços fasciais mandibular e mastigador) lado esquerdo, fato que levou a genitora a procurar uma Unidade de Saúde de pronto-atendimento onde a paciente foi medicada com outro analgésico (Ibuprofeno) e associado um antibiótico (amoxicilina) por 04 dias, protocolo que não apresentou melhoria para a paciente que continuava com dor, febre e com migração da tumefação para os espaços sublingual e submandibular. Com a disseminação da infecção de forma rápida para outros espaços fasciais e piora do quadro, a paciente foi transferida para o hospital de referência em atendimento pediátrico. Segundo relatório de alta hospitalar a mesma foi internada em 09-03-2017 com tumoração submandibular direita e as seguintes hipóteses diagnósticas: abscesso dentário, adenite e abscesso amigdaliano. Iniciou novo protocolo de antibiótico endovenoso de amoxicilina associado a clavulanato de potássio. Ainda, segundo o relatório, a paciente possuía mal estado de conservação dentária sem observação de pontos de drenagem. Foi examinada pela Cirurgiã-Dentista do hospital em 13-03-2017 que ao observar o aspecto clínico da paciente e interpretar as tomografias computadorizadas da face e crânio, descartou a etiopatogenia dentária da tumefação. Dessa forma, após regressão de sinais e sintomas a medicação foi alterada quanto sua via de administração para via oral e no dia 15-03-2017 foi dado alta e aconselhada à procurar atendimento em outro centro de referência hospitalar que tivesse uma abordagem multidisciplinar uma vez que foi descartada a etiologia dentária.
Ainda segundo informações da genitora, após alta, mãe e filha foram a procura de vários serviços de Odontologia, principalmente para tratamento dos dentes primeiros molares inferiores (36 e 46) que se encontravam em avançado grau de destruição coronária por cárie. Em vários centros odontológicos, endodontistas, odontopediatras e periodontistas avaliaram a situação e encontraram dificuldades para realização do correto tratamento. Entre as dificuldades encontradas, foram relatadas: a perda do espaço biológico com a destruição da coroa que não permitia o correto isolamento absoluto dos dentes, o ápice radicular aberto que dificultaria a obturação do conduto, a rejeição ou não aceitação do tratamento odontológico por parte do paciente principalmente para procedimentos cirúrgicos de aumento de coroa clínica e a presença de área radiolúcida entre as raízes que sugeria uma lesão de furca. Desta forma, de março a novembro muitas foram as tentativas para tratamento endodôntico sem finalização pelos mais diversos motivos como citados acima e a paciente continuou com restauração provisória no dente.
Após 9 meses do internamento, no mês de dezembro de 2017, a paciente compareceu à clínica escola com reagudização do processo. Ao exame físico extra-bucal foi observado uma fístula ativa na região correspondente ao espaço fascial submandibular (Fig. 1).
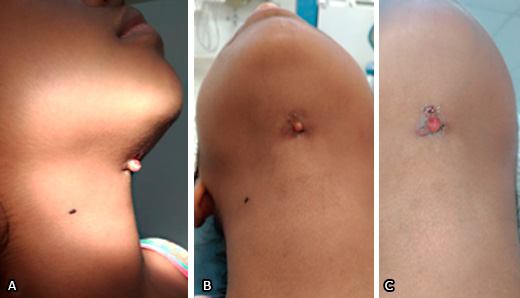
Fig. 1 Condição extra-oral da paciente, evidenciando ponto de drenagem extra-oral cutâneo; vista lateral (A) e inferior (B-C).
Realizou-se o exame físico intrabucal e pôde-se ratificar o péssimo estado de conservação da saúde bucal (índice de placa visível encontrava-se em 40%), como descrito no relatório de alta hospitalar chamando atenção os dentes 36 e 46 com extensa destruição coronária, comprometimento do espaço biológico periodontal e a presença de restaurações provisórias que ratificavam a historia da genitora quanto a tentativa de tratamentos conservadores (Fig. 2).

Fig. 2 A: Condição intraoral da paciente, evidenciando restauração extensa dos molares inferiores 36 e 46. B e C: Radiografia panorâmica da paciente, indicando lesão associada a unidade 36.
Foi realizada a manobra semiotécnica digital de “ordenha” em assoalho de boca na região correspondente ao ápice das raízes do dente 36 por lingual onde observou-se a drenagem de pequena quantidade de secreção (Fig. 1).
Ao exame radiográfico panorâmico foi possível observar uma área radiolúcida entre as raízes do dente primeiro molar inferior direito (36) (Fig. 2).
Diante dos aspectos clínico e radiográfico coletados foi dado o diagnóstico conclusivo de abscesso dentoalveolar (ADA) crônico com drenagem cutânea atípica para o espaço submandibular.
A decisão pelo tratamento exodôntico se baseou no histórico da paciente de internações e longas caminhadas a procura do tratamento conservador, porém sem êxito, e a consultas no centro universitário a especialistas em endodontia, odontopediatria e periodontia que relataram existir alguns aspectos que colocavam o tratamento conservador com um prognóstico sombrio para a manutenção do dente, entre esses aspectos foram relatados: dificuldade de isolamento absoluto por conta da destruição coronária e consequente necessidade de um aumento de coroa com redução significativa do osso alveolar, presença de ápice aberto com consequente dificuldade de obturação endodôntica dos condutos e lesão de furca que reduziu de forma significante o prognóstico de manutenção do dente. Somado a isso podemos também falar da questão socioeconômica relatada pela família que poderia comprometer a reabilitação protética. Dessa forma o tratamento foi conduzido pela área da cirurgia com a remoção do fator etiológico, através da exodontia do dente 36 associada a antibióticoterapia.
O protocolo farmacológico utilizado foi o uso de amoxicilina-clavulanato (amoxicilina 250 mg + clavulanato de potássio 62,5 mg) com suspensão oral, 5ml de 8 em 8 horas por 15 dias (7 dias pré-operatórios + 7 dias pós-operatórios).
Foi feito o acompanhamento após 3 meses da cirurgia, sem sinais de recidiva (Fig. 3). Paciente foi encaminhada para adequação do meio bucal e continua em proservação do caso, já tendo apresentado melhora na higienização (índice de placa em 15,9 % após os 3 meses).
DISCUSSÃO
Ao descartar a possibilidade de origem dentária, entende-se que a dentista da unidade considera este um quadro de adenite ou abscesso amigdaliano. Todavia, ao analisar os dados como um todo, é presumível que o abscesso dentário tenha sido o fator etiológico deste caso. De acordo com uma análise realizada sobre as infecções retrofaríngeas e laterofaríngeas em hospital pediátrico, os sinais e sintomas associados são insidiosos, o que torna seu diagnóstico dificultado. Ainda assim, ao analisar 23 crianças entre 3 e 8 anos com tais infecções, apesar de notar febre em 87% e tumefação cervical em 52 % dos casos, 65 % também apresentavam torcicolo e rigidez cervical, incompatível com o caso aqui relatado. A presença de odinofagia também não foi relatada por sua genitora, o que ocorre em 57 % das infecções retrofaríngeas e laterofaríngeas.13
Ao considerar o abscesso dentário, também foram encontradas divergências, já que houve relato de acometimento em pacientes com idade média de 41 anos, e predominância pelo sexo masculino (64 %).11 A faixa etária de 21 a 30 anos foi a mais acometida,1,10 e a maioria (54 %) relatou não ter passado por procedimento odontológico prévio. Entretanto, 54 % possuíam baixa renda familiar, o que pode estar associado à higiene precária e 78 % não apresentavam doença de base, semelhante ao perfil da paciente em questão.1
Ademais, foi relatada a predominância destes processos em mandíbula (57 %),11 compatível com outros relatos, que constam que os dentes posteriores inferiores representaram 56 % das etiologias das infecções,1 mais especificamente o primeiro molar inferior,10 sendo a maioria desencadeadas por processos de cárie dentária1, sustentando o diagnóstico de ADA proveniente do dente 36. Considerando que houveram estudos que revelaram uma predileção da disseminação de primeiros molares inferiores pelos espaços vestibular e sublingual,8 é possível afirmar que a drenagem extra-oral por infecção do espaço submandibular, partindo de um foco no dente 36, não é corriqueiro, ou de fácil diagnóstico.
De acordo as diretrizes da Associação Japonesa para Doenças infecciosas/Sociedade Japonesa de quimioterapia de 2016, é preconizado o uso de antibacteriano com forte atividade contra bactérias anaeróbicas que produzem β-lactamase, diante de quadros mais severos de infecções odontogênicas.14 Considerando estas diretrizes, é possível fundamentar o uso de amoxicilina associada ao clavulanato de potássio, uma vez que esta combinação permite uma ação de amplo espectro, tendo alta atividade antibacteriana, inclusive com bactérias produtoras de β-lactamase.14,15 Logo, o uso inicial de amoxicilina com duração de 4 dias não possui embasamento científico, sendo ainda, capaz de induzir uma resistência bacteriana por uso indevido do fármaco.16
Além do mais, há sugestões de que o uso isolado de antibióticos não é suficiente para reverter o quadro, necessitando intervenção cirúrgica através da extração e/ou drenagem,17 sendo essa abordagem responsável pela resolução da febre associada. Esta teoria é compatível com outro estudo que submeteu 52 % de seus pacientes à antibióticoterapia em conjunto com suporte clínico (drenagem cirúrgica).1 Essa linha de protocolo foi implementada no quadro da paciente em questão, e observou-se os mesmos resultados, uma vez que a extração dentária em associação com o protocolo farmacológico possibilitou a remoção do foco do processo da cavidade oral, evitando que o quadro de reagudização venha a ocorrer novamente.
Quanto às complicações, é possível notar que existe um risco eminente de quadros como a fasciíte e mediastinite, bem como outros quadros que podem ameaçar o estado de vida do paciente.12,18,19 Foi exposto também, que a fasciíte necrosante é causada por infecção odontogênica em sua maioria,20 sendo capaz de invadir os tecidos moles, culminando em um processo de trombose vascular e consequentemente necrose da gordura, fáscias e pele. Contudo, diversos trabalhos informam que para isso é necessária a presença de fatores predisponentes como diabetes mellitus, alcoolismo crônico, uso excessivo de drogas intravenosas, imunocomprometimento e obesidade.12,18,21
Portanto, faz-se necessária a realização de uma anamnese minuciosa, afim de detectar quaisquer fatores de risco que o paciente possa vir a apresentar. Estudos também apontam para as infecções profundas do pescoço, revelando que seu fator etiológico primário deixou de ser a infecção tonsillofaringeal (em 70-80 % dos casos prévios ao uso generalizado de antibióticos), passando a ser odontogênica em pacientes de média à terceira idade, onde numa pesquisa recente foi detectada esta etiologia em 80 % dos casos22. Por fim, existem trabalhos que assinalam o risco de infecções odontogênicas evoluírem para quadros de bacteremia secundária, e apesar de extremamente raros, pode caminhar para quadros de sepse, ou infecção generalizada, caso tratamento adequado não seja implementado.19
Considerações finais
As infecções odontogênicas são quadros passíveis de reversão, caso haja diagnóstico precoce e tratamento adequado. O diagnóstico através de métodos simplificados como a anamnese, inspeção clínica e radiográfica são suficientes para detectá-la, uma vez que o exame clínico ainda é soberano. Para isso, faz-se importante o conhecimento generalizado das possíveis manifestações e proporções que esta pode tomar, afim de evitar complicações como as infecções profundas do pescoço, mediastinite e fasciíte necrosante, bem como infecções generalizadas, que podem tornar-se uma ameaça à vida do paciente.















