Introducción
El asma y la obesidad son dos trastornos de gran impacto en la salud pública que han aumentado su prevalencia en los últimos años.1,2,3,4,5,6,7,8 La Organización Mundial de la Salud considera a ambas entidades como los desórdenes crónicos que ocupan las prioridades sanitarias.9
Numerosos estudios han relacionado ambas entidades teniendo en cuenta de que a mayor grado de obesidad aumenta la severidad del asma; por el contrario, la reducción del peso corporal mejora sus síntomas.3,4,5,8,10
La obesidad es un factor de riesgo para el asma.1,11 Pacientes asmáticos obesos tienen 5 veces más necesidad de hospitalización comparados con asmáticos no obesos,6 mayor uso y menor respuesta a medicamentos controladores.1,3,4 Se describe además que la obesidad está implicada en el asma refractaria o de difícil control.7,12,13,14)
Se plantea que existen dos tipos de asociación asma-obesidad:15 la primera, en la cual el asma bronquial es complicada por la coexistencia de obesidad, es un asma de inicio más temprano, generalmente atópica, que se asocia a reducida actividad física durante las exacerbaciones y síntomas asociados al ejercicio, además del uso frecuente de esteroides sistémicos, que pueden condicionar la excesiva ganancia de peso7,15 y el segundo tipo, asma debida a obesidad, de inicio tardío, no atópica, donde también se invocan distintos factores que podrían explicar esta asociación.15
Esta relación es muy compleja y multifactorial.8) El acúmulo de grasa en el tronco tiene efectos mecánicos,3,5,7,16 disminuye los movimientos de la pared torácica y el diafragma, lo que condiciona hipoventilación alveolar, reducida complianza respiratoria y se incrementa la resistencia de las vías aéreas.7 La espirometría en estos casos demuestra que se reduce la capacidad residual funcional, el volumen residual y el volumen de reserva espiratorio.3
La obesidad se acompaña de un estado de bajo grado de inflamación sistémica.3,7,12 El aumento de la actividad de los adipocitos genera hipoxia y se inicia una respuesta de inflamación tisular,2 con liberación de leptina, una adipocina proinflamatoria.17 Se produce entonces una disregulación entre las adipocinas proinflamatorias y las antinflamatorias (adiponectina, IL-10).3,7 Este patrón de inflamación sistémica no atópica se relaciona con obstrucción de vías aéreas bajas, bronconstricción asociada al ejercicio y puede persistir en la adultez.3,5
Se ha identificado regiones específicas del genoma humano relacionadas con el asma y la obesidad en los cromosomas 5q, 6, 11q13 y 12q.16 Se señalan además, mecanismos adicionales epigenéticos, no bien definidos, que favorecen esta relación.7,10,12
Esta problemática nos ha motivado a realizar este estudio, con el objetivo de caracterizar a un grupo de niños asmáticos con obesidad asociada.
Métodos
Se realizó un estudio descriptivo, transversal y prospectivo, en todos los pacientes asmáticos con diagnóstico de obesidad exógena: índice de masa corporal (IMC) ≥97 percentil, en edades entre 5 a 18 años, remitidos al Servicio de Neumología del Hospital Pediátrico Universitario Centro Habana (HPCH) por pobre control de su enfermedad, en el período enero 2017-diciembre 2018. Los padres dieron su consentimiento informado para participar.
Se excluyeron los pacientes con obesidad endógena, antecedentes personales de diabetes mellitus y con diagnóstico de esteroidea dependencia. Se recogieron mediante interrogatorio y examen físico las variables: sexo, edad cronológica, peso y talla (por una técnica en antropometría siguiendo las recomendaciones técnicas),18 IMC obtenido mediante la fórmula P/T 2 y se comparó con los valores percentilares de IMC para niños cubanos.
Se obtuvieron además los antecedentes familiares de primer grado de asma y obesidad, datos en relación con el asma que permitieron la clasificación según su severidad y grado de control de acuerdo a lo recomendado por la Global Initiative for Asthma (GINA) 2007,19 síntomas relacionados con diabetes mellitus y presencia de acantosis nigricans.
A todos se les extrajo muestra de sangre (después de una alimentación ligera y 12 horas de ayuno) para evaluar el metabolismo lipídico y de hidratos de carbono (HCO). En el caso de la prueba de tolerancia oral a la glucosa (PTGO) se obtuvo una segunda muestra a las 2 horas de la primera, previa administración de una solución glucosada al 20 %, a razón de 1,75 g x kg de peso de glucosa sin pasar de 75 g.
Los resultados para el metabolismo lipídico se evaluaron según el consenso cubano de lípidos.20 Para la PTGO se consideraron normales los valores en ayunas inferiores a 7 mmol/L, intolerancia a los HCO: < 7 mmol/L en ayunas y después de sobrecarga entre 7,8 y 11, diabetes mellitus:≥ 7 mmol/L en ayunas y ≥ 11 después de sobrecarga.21
Se creó una base de datos a punto de partida del modelo de recolección de datos. Los resultados se expresaron en valores absolutos y porcentajes.
El estudio fue aprobado por la Comisión de Ética de la Investigación del HPDCH.
Resultados
La serie de casos que se presenta incluyó 43 pacientes asmáticos entre 5 y 18 años de edad con obesidad exógena asociada, que reunieron los criterios de inclusión.
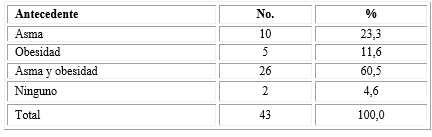
Los casos estudiados se distribuyeron con poca diferencia en los tres grupos de edades. La edad media fue de 11,7 años con una desviación estándar de 4,21. El sexo masculino predomina en los escolares con 11 de 16 casos (68,7 %), mientras el femenino es más frecuente en la adolescencia tardía: 12 de 15 casos (80 %), con un periodo de transición de 10 a 14 años, donde se comportan de forma similar ambos sexos. El antecedente familiar de primer grado de asma y obesidad fue muy frecuente, se recogió en 26 pacientes (60,5 %), más 5 pacientes (11,6 %) con antecedentes de primer grado de obesidad. Solo en 2 casos (4,7 %) no se recogió antecedente de asma ni obesidad (Tabla 1).
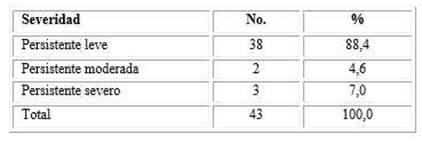
La mayoría de los enfermos se clasificaron como niños o adolescentes con asma persistente leve (88,4 %) (Tabla 2).
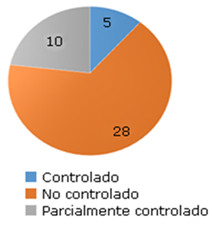
En general se encontró un pobre control del asma, predominaron los pacientes no controlados, 28 casos (65,1 %) y los parcialmente controlados, 10 casos (23,3 %) (Fig.).
En la tabla 3 se observan las alteraciones metabólicas que presentaron un número importante de pacientes, donde se destaca la dislipidemia, relacionada sobre todo con el colesterol total, el LDLc (Colesterol en lipoproteína de baja densidad) y el HDLc (colesterol en lipoproteína de alta densidad). Se diagnosticaron 2 niños con intolerancia a los hidratos de carbono; en uno de ellos se demostró resistencia a la insulina. Ningún paciente tenía manifestaciones clínicas propias de la diabetes mellit us ni acantosis nigricans.
Discusión
En esta serie que incluye escolares y adolescentes se observa el incremento de la prevalencia del asma en las niñas cuando arriban a la pubertad,22 donde se plantea que la actividad estrogénica puberal incrementa la reactividad bronquial y favorece la persistencia del asma.6 Este fenómeno observado en pacientes asmáticos en general,22 puede ser más intenso en el asma asociada a obesidad en niñas pospuberales, ya que en el tejido adiposo se encuentra la enzima aromatasa, responsable de convertir andrógenos a estrógenos con el
consiguiente incremento de la producción de esta hormona en las pacientes.16 El rol que desempeñan las hormonas sexuales en las niñas adolescentes incluye la disminución fisiológica de las concentraciones de adiponectina y el incremento de las de leptina.6,17 En el año 2001, el seguimiento de la cohorte de Tucson plantea un fenotipo específico de asma asociada a obesidad, que aparece en niñas a partir de los 8 años.8
El rol del sexo también es importante en cuanto a la función respiratoria. Aunque todos los asmáticos obesos al incrementarse el tejido adiposo en el tronco, presentan limitación al flujo del aire con niveles más bajos de volumen espiratorio forzado en 1 segundo en relación con la capacidad vital forzada (VEF1/CVF); se describe además, en los varones menor tasa de crecimiento pulmonar de VEF1 y el flujo espiratorio forzado medio (FEF25-75) en relación con las hembras.23,24
Los mecanismos genéticos implicados en la asociación de asma y obesidad no están bien dilucidados, sin embargo, es evidente el componente hereditario en esta serie. En pacientes asmáticos con uno o ambos padres obesos, el riesgo de evolucionar hacia la obesidad parece ser alto, lo que implicaría orientar tempranamente acciones relacionadas con la actividad física y la dieta en estos niños. Estas actividades de promoción de salud deben iniciarse en la atención primaria de salud (APS), sin olvidar la evaluación de estos pacientes cuando requieren ingresos por exacerbación del asma. En un estudio retrospectivo en niños hospitalizados, se señala que el sobrepeso y la obesidad es subdiagnosticada y no se garantiza el seguimiento de estos pacientes de alto riesgo.2
Aunque predominó el asma persistente leve, la mayoría de los pacientes necesitaban la asociación de varios medicamentos controladores y elevar las dosis de esteroides inhalados sin lograr un control adecuado, de forma similar a lo informado por numerosos autores.1,3,4,6,7,16 En general son más frecuentes los ingresos por exacerbaciones en obesos,25 con un riesgo hasta 5 veces mayor de ser hospitalizados,6 con episodios que pueden requerir cuidados intensivos y estadías prolongadas.1 Aunque el asma severa o refractaria a tratamiento es infrecuente en pediatría y no se observó en la casuística estudiada, se señala que la obesidad es un factor de riesgo importante y modificable para los casos que la presentan.13,14
Es importante en pacientes con asma y obesidad la búsqueda de alteraciones metabólicas que constituyen un riesgo y empeoran el pronóstico de estos pacientes.22) El asma se ha asociado a altos niveles de colesterol total y de LDLc, sobre todo cuando se asocia a sobrepeso y obesidad.3) Algunos autores describen mayor prevalencia y grado de resistencia a insulina26,27 y de sus marcadores clínicos: acantosis nigricans,28) y síndrome metabólico29 en asmáticos obesos. Se plantea que la disregulación metabólica es independiente del IMC, de la obesidad como tal; la presencia de insulinoresistencia y dislipidemia, empeora la función pulmonar y promueve la hiperreactividad bronquial.3,15 La resistencia a la insulina se correlaciona con los marcadores proinflamatorios leptina e interleucina 6 (IL-6), con el consiguiente incremento de la contractilidad del músculo liso bronquial y la disminución de flujos respiratorios.3,26 Por el contrario, las lipoproteínas de alta densidad tipo HDLc, tienen un efecto protector de la función pulmonar.3
La atención de estos pacientes es compleja y debe ser multidisciplinaria, por la necesidad de involucrar a la familia en el cambio de estilo de vida, en reducir el peso corporal del niño o adolescente y controlar las alteraciones metabólicas.5,7,12)
Este estudio es un primer acercamiento a la problemática asma y obesidad en la edad pediátrica y tiene un grupo de limitaciones que deben ser resueltas con investigaciones futuras. No existen en Cuba estudios poblacionales que investiguen pacientes asmáticos y su estado nutricional, no se identifican y remiten sistemáticamente a una consulta especializada los casos detectados en APS o que ingresan con esta asociación. Sería importante hacer estudios longitudinales y de casos y controles e incluir además estudios de la función pulmonar. Aunque el IMC es el indicador utilizado a partir de los 5 años para el diagnóstico de obesidad, no identifica exactamente la masa grasa de la magra, que a su vez se relacionan de forma diferente con la función pulmonar, por lo que deben incluirse otros indicadores.6,23 No fue posible a través de interrogatorio definir en todos los pacientes la relación temporal entre asma y obesidad, por carecer de datos objetivos previos referente al peso y talla y la apreciación subjetiva de los padres, en la mayoría de los casos, de que su niño no está obeso. No se incluyeron pacientes con sobrepeso y este indicador también debe ser objeto de seguimiento en APS.
Se concluye que los niños asmáticos con historia familiar de obesidad tienen alto riesgo de ser también obesos, lo cual puede dificultar el control del asma; son frecuentes en ellos las alteraciones metabólicas.