Introducción
El asma afecta en todo el mundo, afecta a unos 300 millones de personas, y su prevalencia ha aumentado en las últimas décadas en los países industrializados, sobre todo en niños y adolescentes, debido al incremento de la población que vive en los entornos urbanos. Actualmente, parece haberse estabilizado en valores de 10 a 12 % en adultos y 15 % en niños.1,2,3,4
Consiste en un trastorno inflamatorio que condiciona la resistencia al flujo aéreo del tracto respiratorio, en el que están implicados varios tipos de células y mediadores que producen los mecanismos fisiopatológicos característicos de inflamación, hiperrespuesta bronquial, obstrucción del flujo aéreo (total o parcialmente reversible, espontáneamente o con tratamiento) y remodelación de la vía aérea.1 La interacción de estas características determina las manifestaciones clínicas, la gravedad del asma y su respuesta al tratamiento.5 Se manifiesta en forma de síntomas respiratorios como sibilancias, disnea, limitación del flujo espiratorio y tos.3 Aunque la afección subyacente es similar en el asma a cualquier edad, puede haber marcadas diferencias en la presentación, los desencadenantes, el fenotipo y el tratamiento en niños, adolescentes y adultos.6)
La etiología exacta del asma es desconocida, pero existen diversos factores dependientes del huésped y ambientales que favorecen su aparición. Está considerada una enfermedad de transmisión poligénica,1,7 donde la expresión fenotípica está determinada por la predisposición de los genotipos del asma y de su interacción con el medio ambiente.8 Entre los factores propios del huésped destacan los hereditarios como son los factores genéticos GATA3, KIAA1109 y MUC5AC que se asocian con la aparición de asma de moderada a grave.2,9 Otros factores relacionados son la presencia de IgE específica para clara de huevo durante el primer año de vida, la obesidad y el sexo.1,8
El asma puede cambiar significativamente durante la adolescencia, pero no se han identificado factores individuales que influyan en el pronóstico. Diversos estudios han demostrado que la hiperreactividad bronquial en la infancia es un fuerte predictor de la persistencia del asma en la vida adulta, pero estos estudios no han permitido la descripción de un fenotipo de asma precisa en adolescentes y adultos jóvenes.6
Entre los factores ambientales se encuentran los alérgenos, las infecciones, la exposición al tabaco, contaminantes del aire (nitrógeno, dióxido de azufre y ozono), el clima y la dieta. Respecto a las crisis asmáticas, las principales causas son los alérgenos, el ejercicio físico, infecciones víricas, aire frío y gases irritantes. 1,8
Para el diagnóstico, en niños y adolescentes capaces de colaborar, generalmente a partir de los seis años, se recomiendan exploraciones diagnósticas de función pulmonar, principalmente mediante la espirometría con prueba de broncodilatación, el estudio de la variabilidad en el flujo espiratorio máximo (FEM) o una prueba de provocación bronquial. En los niños más pequeños, el diagnóstico se basa exclusivamente en una minuciosa historia clínica con síntomas y signos de asma.1,10)
El tratamiento clásico del asma infantil incluye agentes farmacológicos, evitación de alérgenos, modificación del estilo de vida, anticuerpo y, a veces, medicamentos complementarios; también incluye métodos no farmacológicos.11
Estos últimos han adquirido recientemente gran popularidad en el tratamiento tanto de adultos como de niños y adolescentes asmáticos. Entre ellos se encuentra la fisioterapia, cuyo objetivo es reducir la frecuencia de los episodios asmáticos y la intensidad de los síntomas a través de la educación del paciente en el control de los eventos asmáticos y la mejora de la elasticidad pulmonar, además, ayuda a mantener una buena mecánica ventilatoria y a prevenir las deformidades torácicas. Esto evita la sobrecarga de los músculos respiratorios y, en consecuencia, disfunciones musculoesqueléticas y alteraciones de la postura.3
Algunas de las terapias que se utilizan son los ejercicios respiratorios, especialmente centrados en la musculatura inspiratoria y el entrenamiento físico.7
El objetivo de este estudio es analizar, mediante una revisión sistemática, los efectos de las diferentes técnicas de fisioterapia que se utilizan en pacientes asmáticos entre 0 y 18 años, en cuanto a la calidad de vida, la función pulmonar y la reducción de los síntomas.
Métodos
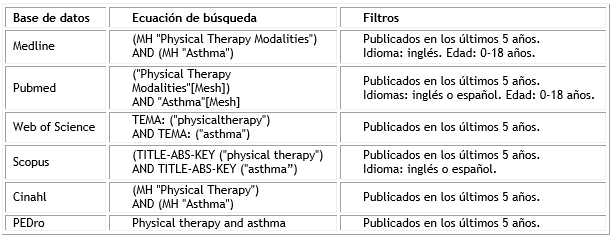
Para revisar la evidencia científica se realizó una búsqueda bibliográfica durante el mes de enero de 2021 en las siguientes bases de datos: Medline, Pubmed, Scopus, Web of Science, PEDro y Cinahl. En todas ellas se utilizó como término de búsqueda “asthma”. En Medline y Pubmed se empleó el término “physical therapy modalities”, mientras que en las demás se utilizó “physical therapy”. Las ecuaciones de búsqueda están reflejadas en la tabla 1.
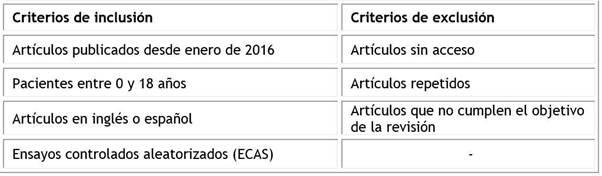
Con la finalidad de delimitar más la búsqueda, se aplicaron los criterios de elegibilidad expuestos en la tabla 2.
La calidad metodológica de los ensayos clínicos se evaluó mediante la escala Jadad, de uno a cinco. El número 1 indica calidad baja y 5, alta. Esta escala valora los aspectos relacionados con la forma de aleatorización de los pacientes, el uso de doble ciego y las pérdidas de seguimiento.12,13
Además, se considerarán los riesgos de sesgos descritos por “The Cochrane Collaboration”,14 por lo que se evaluó en cada uno de los ítems el bajo riesgo, alto riesgo o el riesgo no conocido.
Análisis e integración de la información
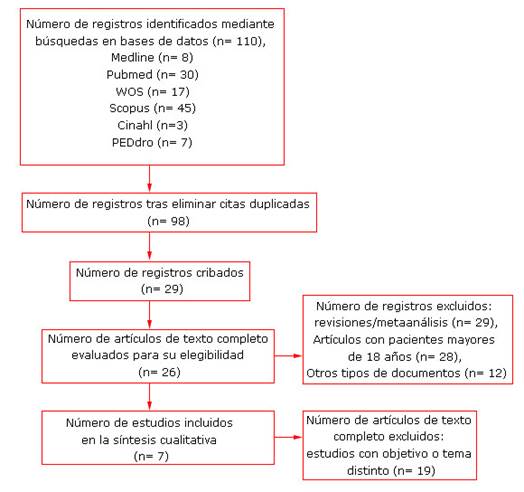
La búsqueda inicial incluía 110 resultados. En el diagrama de flujo (Fig.) se recoge el proceso de selección de los artículos. Finalmente, tras aplicar los criterios de elegibilidad, se encontraron un total de 7 artículos válidos.15,16,17,18,19,10,21
En todos los estudios seleccionados se desarrollaron diferentes intervenciones de fisioterapia en niños y adolescentes con asma con el objetivo de tratar esta enfermedad. Para facilitar el análisis de los estudios, en la tabla 3 se exponen las características de los participantes en cada investigación en cuanto al tamaño de la muestra, edad de los participantes, pérdidas durante la intervención y criterios de inclusión y exclusión. Todos los autores muestran la edad de los participantes expresada en media, excepto Felicio-Júnior y otros,16 que solo presenta el rango de edad. Ninguno de los estudios incluye participantes menores de 4 años, y solo 2 incluyen participantes desde esa edad.18,20)
En la mayoría de las investigaciones, los participantes tienen como mínimo 6 o 7 años15,16,17,19 y la edad máxima se encuentra sobre todo entre los 16 y los 18 años. 16,17,18,19 En cuanto al tamaño de la muestra, el rango se encuentra entre 24 y 74 participantes. El estudio de Kováčiková y otros,21 tiene el menor número y el de Romieu y otros, el mayor número de participantes.17) Cabe destacar que cuatro de los estudios presentan un número superior a 60 partícipes.17,18,19,20
Se observa que en cuatro de los ensayos hubo pérdidas a lo largo de la intervención 16,19,20,21, que oscilaron entre 24,29 % en el estudio de Sanz-Santiago y otros,19) y 9,09 % en el de Felicio-Júnior.16
Los participantes presentaron asma leve o moderada15,19,20,21) en cuatro de los estudios, y en dos de ellos, bien controlada.16,21 El criterio de exclusión más común es la presencia de otra enfermedad grave15,16,18,19,20,21, principalmente respiratoria15,16,19,20 o cardíaca.15,18,19,20) Además, en dos de las investigaciones19,21 se excluyeron pacientes que habían padecido exacerbaciones de los síntomas en las semanas previas al estudio.
Tabla 3 Características de los participantes
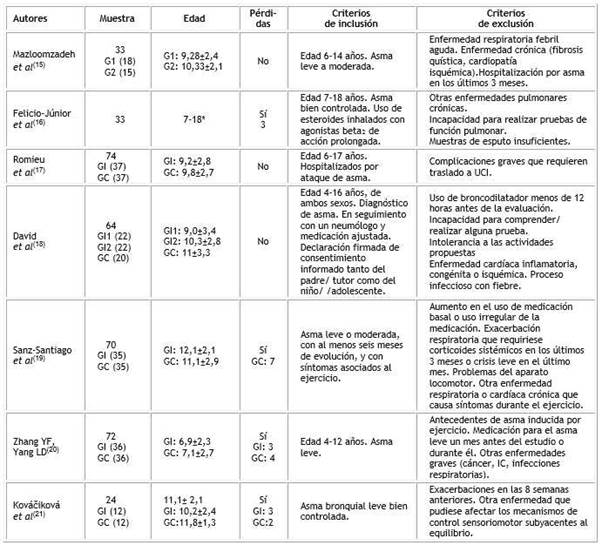
IC: insuficiencia cardiaca; GC: grupo control; GI: grupo de intervención; GI1: grupo de intervención 1; GI2: grupo de intervención 2; G1: grupo 1; G2: grupo 2; G3: grupo 3; UCI: unidad de cuidados intensivos.
En la tabla 4 se muestran las características de las diferentes intervenciones realizadas, entre ellas la duración y frecuencia, las técnicas llevadas a cabo, las variables estudiadas y sus instrumentos de medición, y los resultados estadísticamente significativos que se encontraron al finalizar la intervención. El tiempo de intervención es heterogéneo, oscilando entre un solo día en el estudio de Romieu.17 y 12 semanas en el de Sanz-Santiago.19
Tabla 4 Características, evaluación y resultados de la intervención
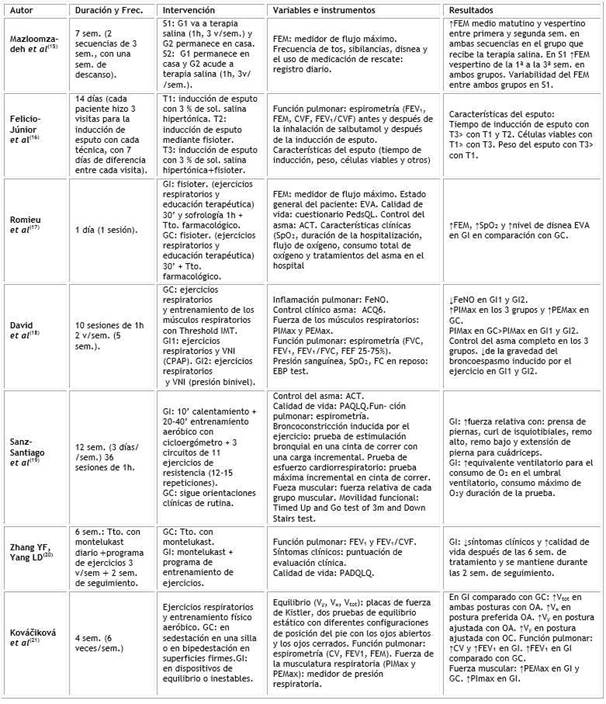
ACT: Asthma Control Test; frec: frecuencia; ACQ6: Asthma Control Questionnaire; CPAP: presión positiva continua en la vía aérea; CV: capacidad vital; CVF: capacidad vital forzada; ECA: ensayo controlado aleatorizado; EVA: escala visual analógica; FEF 25-75 %: flujo espiratorio medio entre el 25-75 % de la CVF; FeNO: óxido nítrico exhalado; FEM: flujo espiratorio máximo; FEV₁: volumen espiratorio forzado en 1 segundo; GC: grupo control; GI: grupo de intervención; GI1: grupo de intervención 1; GI2: grupo de intervención 2 G1: grupo 1; G2: grupo 2; G3: grupo 3; IgE: inmunoglobulina E; IMT: Inspiratory Muscle Training; OA:ojos abiertos; OC: ojos cerrados; PADQLQ: Pediatric Allergic Disease Quality of Life Questionnaire; PAQLQ: Pediatric Asthma Quality of Life Questionnaire; PedsQL: Pediatric Quality of Life Inventory; PEMax: presión espiratoria máxima; PEP: presión espiratoria positiva; PIMax: presión inspiratoria máxima; SaO: saturación de oxígeno; S1: primera secuencia; S2: segunda secuencia; TEF: presión espiratoria forzada; T1: técnica 1; T2: técnica 2; T3: técnica 3; Vx: dirección medio lateral; Vy: dirección anteroposterior; Vtot: velocidad total en cada grupo; VNI: ventilación no invasiva. Las manobras de fisioterapia de Felicio-Junior implican: PEP 5’ y TEF con glotis abierta 5’. El estado general del paciente de Romiu implica saber de: salud física, fatiga, obstrucción bronquial, disnea y tos. En Kováčiková, las configuraciones del posición del pie, se refiere a la postura referida y a la ajustada.
Las variables analizadas fueron diversas entre los estudios. En todos ellos realizaron espirometría para evaluar la función pulmonar, excepto en el ensayo de Mazloomzadeh,15 que solo valoraron el FEM mediante un medidor de flujo espiratorio. En varios estudios llevaron a cabo el control del asma mediante el Asthma Control Test (ACT)17,19 o el Asthma Control Questionnaire (ACQ6),18 y de la calidad de vida, mediante el Pediatric Quality of Life Inventory (PedsQL),17el Pediatric Asthma Quality of Life Questionnaire (PAQLQ)19o el Pediatric Allergic Disease Quality of Life Questionnair e (PADQLQ).20
En el estudio de David18 y en el de Kováčiková,21 midieron la fuerza de la musculatura respiratoria mediante las presiones inspiratorias y espiratorias máximas (PIMax y PEMax, respectivamente. Estos ejercicios respiratorios consisten en: respiración diafragmática, respiración con los labios fruncidos y ejercicios de expansión torácica.
Existió una gran heterogeneidad entre los tratamientos llevados a cabo. En los grupos de intervención se utilizó fisioterapia respiratoria en gran parte de ellos y diferenciaron ejercicios respiratorios, ventilación no invasiva (VNI),18 presión espiratoria positiva (PEP) y presión espiratoria forzada (TEF) para la inducción de esputo.16
Otras técnicas de fisioterapia empleadas fueron la sofrología,17 el entrenamiento de ejercicio de tipo aeróbico (ejercicios propioceptivos, de fuerza funcional, de coordinación ojo-mano y entrenamiento de resistencia),19,20 y la terapia salina.15
En el estudio de Kováčiková,21 se realizan ejercicios respiratorios y entrenamiento físico aeróbico tanto en el grupo control como en el de intervención, pero en el primero se realizaron en superficies firmes y en el segundo en dispositivos de equilibrio o inestables.
La técnica de fisioterapia que más se desarrolló en los grupos control fueron los ejercicios respiratorios.17,18,21 En el caso de David,18) los combinaron con entrenamiento de la musculatura con el equipo Threshold IMT (Reino Unido) y en el de Kováčiková,21 con entrenamiento físico aeróbico.
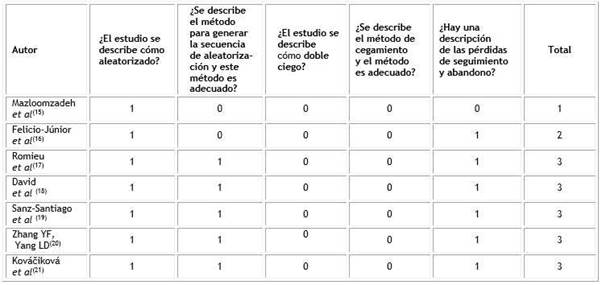
En la tabla 5 se exponen las puntuaciones obtenidas con la escala Jadad en cada uno de los aspectos valorados.
La mayor parte de los ensayos clínicos tuvieron una puntuación total de tres, excepto en el Mazloomzadeh,15 que fue de uno y en el de Felicio-Júnior,16 que fue de dos. Cabe destacar que, aunque ninguno de ellos se describe como doble ciego, tres de ellos se llevaron a cabo con simple ciego.16,18,20
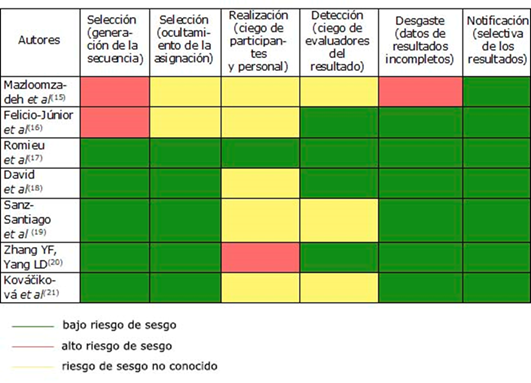
En la tabla 6 se muestra la evaluación del riesgo de sesgo en cada uno de los ensayos clínicos.
El estudio de Mazloomzadeh,15) presenta alto riesgo de sesgo para la generación de secuencias, así como para los datos de resultado incompletos. Tiene también un alto riesgo de sesgo de selección el estudio de Felicio-Júnior,16 y un alto riesgo de sesgo de realización el de Zhang y otros.20 No se detectaron otros sesgos en ninguno de los etudios.
Discusión
En esta revisión sistemática se analizaron 7 artículos y se observó que todas las intervenciones llevadas a cabo producen algún impacto positivo sobre las variables evaluadas. Es importante tener en cuenta que estas intervenciones son heterogéneas en cuanto a las técnicas empleadas y las variables analizadas.
La alteración funcional básica en el asma es la obstrucción del flujo aéreo causada por una disminución del calibre de la vía aérea, en especial durante la espiración. A partir de esta alteración, se pueden generar otros problemas funcionales, como aumento del trabajo respiratorio, alteración de la mecánica pulmonar y de los volúmenes pulmonares, desequilibrio de la relación ventilación/perfusión y compromiso del intercambio de gases.22
En esta revisión sistemática se han encontrado mejoras sobre la función pulmonar en niños y adolescentes asmáticos, principalmente en el FEV1 (volumen espiratorio forzado en 1 segundo) y el FEM (flujo espiratorio máximo). Por un lado, en el estudio de Kováčiková,21 se aprecia un aumento de los valores del FEV1 y de la capacidad vital con la realización de ejercicios respiratorios y entrenamiento físico aeróbico en superficies inestables, que produce una mejora del propio equilibrio y como consecuencia, de la postura. Almeida y otros,23 realizaron un estudio previo similar en adultos y comprueban que el control del equilibrio en la dirección mediolateral influye sobre la función pulmonar, por tanto, a través del trabajo del equilibrio se puede mejorar la función pulmonar, lo cual resulta interesante, ya que se podría incorporar en otros estudios para obtener mayores beneficios.
El FEM mejora después de la intervención con terapia salina15 y con el tratamiento de sofrología combinado con ejercicios respiratorios,17 por tanto, en dos de los artículos de esta revisión,17,21 se demuestra que mediante los ejercicios respiratorios combinados con otras técnicas se puede mejorar la función pulmonar. Sería interesante conocer el efecto de estos ejercicios respiratorios por separado, ya que son más simples y accesibles que otras técnicas.
En una revisión de Macêdo y otros,24 sobre los efectos de los ejercicios respiratorios en niños asmáticos, tampoco se incluyen estudios que analicen estos ejercicios por sí solos y coincide con los autores de esta investigación en la necesidad de realizar nuevos estudios con un diseño adecuado para analizar los beneficios y riesgos de tales ejercicios.
La sintomatología del asma se asocia con la obstrucción de la vía aérea, la que puede ocasionarse por contracción del músculo liso denominada broncoespasmo, aumento de la secreción mucosa que puede taponar la vía aérea o engrosamiento de la pared traqueobronquial por inflamación o remodelación.22
En esta revisión, el componente inflamatorio se evalúa directamente en uno de los estudios,18 donde se comprueba que la concentración de óxido nítrico exhalado (FeNO) disminuye con el tratamiento mediante ejercicios respiratorios combinados tanto con presión positiva continua en la vía aérea (CPAP) como con presión binivel. Esto puede deberse a que el mecanismo de acción de la ventilación no invasiva (VNI) en el estado asmático está basado en su efecto broncodilatador, por lo que facilita la apertura de las vías aéreas, mejora la oxigenación y reduce la hiperinflación dinámica. El mecanismo de estiramiento de las vías respiratorias logra interrumpir el ciclo inflamatorio en las mismas y conduce a la broncodilatación y a la reducción de la inflamación.25,26) Otro efecto conseguido tras estas intervenciones con VNI es la disminución de la gravedad del broncoespasmo inducido por ejercicios.18 Estudios anteriores sobre la VNI en niños asmáticos27,28 no han podido establecer los beneficios de este tratamiento, por lo que se precisan otras investigaciones de mayor calidad.
La secreción mucosa ha sido evaluada con la inducción del esputo solamente en el estudio de Felicio-Júnior.16 Se logra mejoras sobre la inducción de esputo mediante presión espiratoria positiva seguida de espiraciones forzadas a glotis abierta, con aceleración del flujo espiratorio, ya sea combinado o no con solución salina hipertónica.
La presión espiratoria positiva (PEP) permite ventilar áreas colapsadas por la mucosidad a través de vías colaterales y facilitar el arrastre proximal de las secreciones, es una técnica que destaca por su autonomía, efectividad y escaso tiempo que requiere en su práctica.
La realización de esta técnica con espiración forzada a capacidad pulmonar total mejora la distribución aérea pulmonar incrementando el flujo aéreo colateral desde las zonas hiperinsufladas a las zonas hipoventiladas, y secundariamente, moviliza las secreciones que obstruyen las vías aéreas.29 Por otro lado, mediante la inducción de esputo se puede conocer el grado de inflamación de la vía aérea por la cantidad de eosinófilos y neutrófilos presentes en el moco.30 En este estudio,16 mediante las maniobras de fisioterapia, mejoró la expectoración de esputo de las vías respiratorias, por lo que disminuyó el número de células inflamatorias, sin embargo, no se obtuvieron diferencias entre las técnicas realizadas sobre los marcadores inflamatorios.
Los sujetos con asma presentan una sobrecarga mecánica de la musculatura, que resulta en debilidad e hipertrofia adaptativa de la musculatura inspiratoria accesoria,31 debido a la hiperinflación pulmonar y a la posición de desventaja mecánica del diafragma, a los fármacos esteroideos y la distensibilidad pulmonar. Estos factores conducen a la fatiga de la musculatura respiratoria, que consiste en la disminución reversible de la capacidad del músculo para generar la fuerza durante la contracción sostenida y llega a no poder mantener el nivel de ventilación necesario.32
Dos estudios18,21 incluidos en esta revisión han demostrado mejoras en la fuerza de la musculatura respiratoria al realizar ejercicios respiratorios combinados, por un lado, con entrenamiento de la musculatura respiratoria con el aparato de entrenamiento de la musculatura inspiratoria llamado Threshold IMT o con o con VNI18 y por otro, con entrenamiento aeróbico.21
Los niños y adolescentes con asma tienen una calidad de vida inferior que la población sana.33,34 Con el entrenamiento aeróbico con ejercicios combinado con tratamiento farmacológico,20 se observa una disminución de los síntomas clínicos y un aumento de la calidad de vida según el PADQLQ. Por otra parte, con la realización de ejercicios de tipo respiratorio, ya sea combinados con reentrenamiento de la musculatura o con VNI, se ha logrado un completo control del asma,18) lo que demuestra la eficacia del tratamiento fisioterapéutico en estos pacientes. Tras un programa de ejercicio aeróbico y de resistencia19 se observa un aumento de la función cardiorrespiratoria y de la fuerza muscular, lo que conlleva una mejora en la eficiencia ventilatoria. De esta forma, se consigue atenuar la disnea, mejorar la capacidad de ejercicio en niveles submáximos y contribuir al bienestar de los pacientes durante sus actividades diarias.35
Un aspecto que debe tenerse en cuenta es que Romieu,17 realiza la intervención de sofrología en un solo día y no obtiene mejoras en cuanto a la calidad de vida. Son necesarias más sesiones para conocer los efectos de la sofrología sobre la calidad de vida considerada como terapia adyuvante, pero no puede reemplazar al tratamiento convencional, sin embargo, se produce una ligera mejora en el estado general del paciente tras esta aplicación.
Cabe destacar que, al interpretar estos resultados, hay que tener en cuenta la calidad metodológica de los ensayos clínicos evaluados, puesto que todos ellos tienen una calidad media o baja, como se observa en la tabla 5, lo que disminuye su fiabilidad.
Debe considerarse también, el análisis de riesgos de sesgo expuesto en la tabla 6. En el estudio de Zhang YF, Yang LD,20 los participantes no están cegados y eso supone un alto riesgo de sesgo de realización, ya que debilita la confianza en los resultados. En la mayoría de los estudios15,16,18,19,21 no se conoce el riesgo de este sesgo, ya que no especifican si el cegamiento de los participantes influyó o no sobre los resultados.
Presentan alto riesgo en el sesgo de detección Mazloomzadeh, Sanz-Santiago y otros,15,19 puesto que no especifican si los evaluadores de los resultados están cegados. Muestran también alto riesgo de selección Mazloomzadeh, Felicio-Júnior y otros,15,16 ya que no se conoce la forma de aleatorización de la muestra y, por tanto, no se puede establecer el riesgo respecto al ocultamiento de la selección. Otro alto riesgo de sesgo que se encuentra en el estudio de Mazloomzadeh,15 es el de desgaste, ya que no describe las pérdidas. Es preciso señalar que los riesgos de sesgos que se observan en esta intervención15 coinciden con la baja calidad metodológica obtenida con la escala Jadad.
Además, como limitación de esta revisión destacamos la gran variedad de técnicas de tratamiento, así como las variables evaluadas para el análisis de los resultados, lo que hace muy difícil su comparación. Otro aspecto que contribuye a limitar el estudio es el escaso número de ensayos controlados aleatorizados encontrados en las bases de datos al realizar la búsqueda.
Conclusiones
Los procedimientos de fisioterapia producen efectos positivos en el control del asma en los pacientes asmáticos entre 0 y 18 años. La combinación de ejercicios respiratorios con otras técnicas como sofrología o terapia salina como tratamiento de esta afección tiene buenos resultados. Los ejercicios respiratorios mejoran la capacidad muscular de la musculatura respiratoria, disminuida en estos pacientes.
Recomendamos realizar nuevas investigaciones donde no exista heterogeneidad en las intervenciones y variables analizadas y mayor rigor metodológico para establecer unas conclusiones más concretas sobre el asma en menores de 18 años.