Introducción
A finales de diciembre de 2019, se presentaron varios casos con neumonía atípica que evolucionaron al síndrome respiratorio agudo severo (SARS, por sus siglas en inglés) en la ciudad de Wuhan, provincia Hubei de China. El agente causal de esta enfermedad denominada COVID-19 resultó un nuevo coronavirus: SARS-CoV-2, con gran capacidad para diseminarse. La rápida expansión de la enfermedad ha puesto a prueba los sistemas sanitarios de muchos países en corto tiempo.1 El 11 de marzo de 2020 la Organización Mundial de la Salud (OMS) declaró el estado de pandemia 2) y Cuba informó los primeros tres casos, todos importados desde Italia.3
El comportamiento clínico de la enfermedad tiene un amplio espectro que va desde casos asintomáticos o con enfermedad leve,4,5 hasta la neumonía grave con insuficiencia respiratoria. 6,7) La infección evoluciona por fases: una primera fase de infección temprana o de replicación viral, una segunda de invasión pulmonar o de neumonía y una tercera denominada hiperinflamatoria y procoagulante, en esta última son frecuentes los fenómenos de trombosis de pequeños vasos, así como arritmias cardiacas, choque séptico y disfunción de múltiples órganos.8,9
El Instituto de Medicina Tropical “Pedro Kourí” (IPK) es el Centro Nacional de Referencia para la prevención, diagnóstico y tratamiento de las enfermedades infecciosas en Cuba. Desde que la OMS alertó sobre el riesgo de pandemia por SARS-CoV-2, el Ministerio de Salud Pública (Minsap), designó a dicho centro como una de las unidades de salud que tendría a cargo el ingreso, estudio y manejo clínico de los casos sospechosos y confirmados de COVID-19 en el país.
El reconocimiento temprano de los pacientes con riesgo de evolucionar hacia formas graves de la enfermedad es esencial para individualizar y optimizar el manejo de los casos. La presente investigación se realizó con los objetivos de describir el comportamiento clínico de la COVID-19 en los pacientes hospitalizados en el IPK e identificar factores asociados a la gravedad de la enfermedad.
Métodos
Se realizó un estudio de serie de casos clínicos que incluyó a todos los pacientes adultos hospitalizados en el IPK con sospecha de COVID-19 (573 personas), desde el día 11 de marzo hasta el 5 de mayo de 2020. En 75 casos se confirmó la infección por SARS-CoV-2. Se excluyeron del estudio dos pacientes que fueron evacuados a sus países de origen, por lo que se presentan los resultados de 73 casos.
Definiciones de caso: Para las definiciones de caso sospechoso o confirmado de COVID-19 se aplicaron los criterios establecidos por el Minsap. Para el diagnóstico fue realizada la prueba de reacción en cadena de la polimerasa (PCR, siglas en inglés) en muestras de exudado nasofaríngeo.10
Los casos fueron clasificados en dos grupos: enfermedad ligera y enfermedad grave, definidos como:
Enfermedad ligera: Se incluyeron tres categorías de pacientes: a) asintomáticos, b) con síntomas de infección respiratoria alta no complicada, c) con neumonía demostrada por presencia de lesiones inflamatorias en la radiografía de tórax (Rx-t), que no requirieron oxígeno suplementario, ni presentaron otros signos de neumonía severa.
Enfermedad grave: Pacientes con neumonía que presentaron al menos una de las siguientes manifestaciones: frecuencia respiratoria > 30/min, SaO2< 93 % respirando aire ambiental, distrés respiratorio franco (relación PO2/FIO2< 300), inestabilidad hemodinámica o insuficiencia aguda de órganos.
Procesamiento y análisis estadístico de los datos
Los dos grupos fueron comparados en cuanto a variables demográficas, antecedentes patológicos personales, hábitos tóxicos, historial de tratamiento, síntomas, complicaciones, tiempo desde el inicio de los síntomas hasta el ingreso hospitalario, hallazgos radiológicos y de laboratorio al momento del ingreso, tratamiento recibido y estadía hospitalaria. Los datos fueron extraídos de los expedientes clínicos en un modelo diseñado para la investigación, introducidos en un libro de Microsoft Excel y analizados con IBM SPSS Statistics (v.21).
Se evaluó la asociación entre las variables estudiadas y la probabilidad de presentar enfermedad grave. Las variables categóricas fueron expresadas en números absolutos y porcentajes. Se crearon tablas de contingencia y se compararon las proporciones por medio de la prueba F de Fisher (presencia de celdas con valor esperado ( 5). Las variables numéricas se presentaron a través de la media y la desviación estándar (DE), la mediana y el rango intercuartil (RIC). Para comparar estas se utilizó la prueba t para grupos independientes cuando los datos tenían una distribución normal; y cuando no, la prueba no paramétrica U-Mann-Whitney. Se consideró como significativo un valor p< 0,05.
Consideraciones éticas
El estudio de esta serie de casos fue aprobado por el Consejo Científico y el Comité de Ética del IPK. Los tratamientos impuestos y el seguimiento estuvieron protocolizados en el Protocolo de Actuación Nacional para la COVID-19 del Minsap, vigentes en ese momento.10 Se respetó la decisión individual de los pacientes de aceptar o no el tratamiento recomendado y se garantizó la protección de la información contenida en las historias clínicas. Los datos personales fueron codificados. Cuando se presentaron eventos adversos estos también fueron tratados.
Resultados
De los 73 adultos incluidos en esta serie, 66 (90,4 %) tuvieron enfermedad ligera, de los cuales 21 (28,7 %) se mantuvieron totalmente asintomáticos durante toda su estancia hospitalaria. Siete pacientes (9,6%) presentaron enfermedad grave.
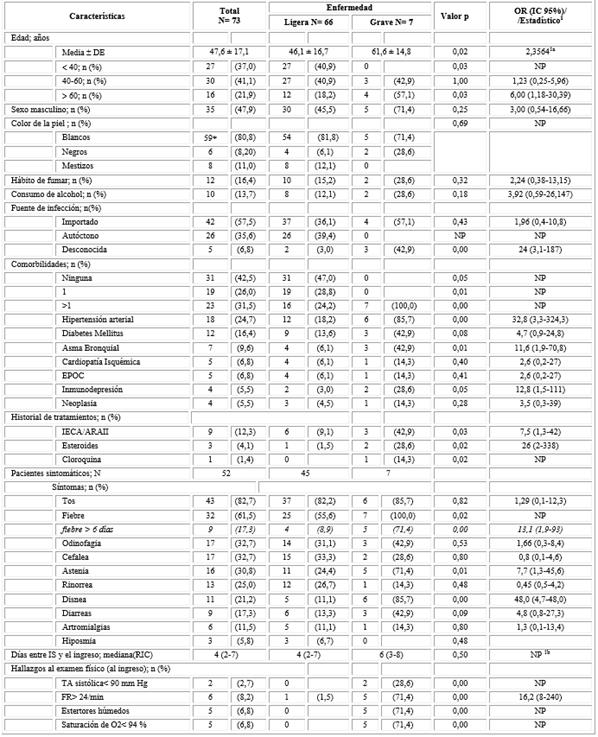
La edad media fue de 47,6 años, los pacientes graves fueron en promedio 15,5 años mayores que los pacientes con enfermedad ligera (p= 0,02). Un total de 27 pacientes (37 %) tenían menos de 40 años, ninguno de ellos pertenecía al grupo de pacientes graves. Entre los mayores de 60 años predominaron significativamente las formas graves (57,1 % de graves; p= 0,03). El 18,2 % de los pacientes de este grupo etario presentó enfermedad ligera.
El sexo masculino fue más frecuente entre los graves, pero sin significación estadística. Predominaron los pacientes blancos en ambos grupos de estudio. El hábito de fumar y el alcoholismo estuvieron presentes en el 28,6 % de los pacientes graves, pero sin diferencias estadísticas con el otro grupo de estudio. La infección fue adquirida en el extranjero en el 57,5 % de los pacientes y en el 35,6 % por contacto con algún caso de COVID-19 confirmado en Cuba. Los pacientes en los cuales no se logró identificar la fuente de infección tuvieron 24 veces mayor probabilidad de evolucionar hacia la gravedad (OR: 24, IC95%:3,1-187; p< 0,01) (Tabla 1).
Tabla 1- Características clínico-epidemiológicas de los pacientes hospitalizados por COVID-19 y su relación con la severidad de la enfermedad
(Se incluyen 2 pacientes de nacionalidad China.
DE: desviación estándar; RIC: rango intercuartil; EPOC: enfermedad obstructiva crónica; IECA: inhibidores de la enzima convertidora de angiotensiva; ARAII: antagonistas de los receptores de la angiotensina; TA: tensión arterial; FR: frecuencia respiratoria; IS: inicio de los síntomas; NP: no procede, no es posible determinar el riesgo porque una celda de la tabla tetracórica construida contiene el valor “0”;1a estadístico t para muestras independientes con varianzas diferentes; 1b prueba U-Mann-Whitney; p: prueba de Fisher.
Todos los pacientes que presentaron enfermedad grave tenían dos o más enfermedades crónicas asociadas. La hipertensión arterial (OR: 32,84; IC95%: 3,3-324,3; p=0,00) y el asma bronquial (OR: 11,6, IC95%:1,9-70,8, p= 0,01) se relacionaron con la gravedad. Los pacientes que se encontraban recibiendo tratamiento con inhibidores de la enzima convertidora de angiotensina (IECA) o antagonistas de los receptores de la angiotensina (ARAII) tuvieron 7,5 veces mayor probabilidad de padecer enfermedad grave por COVID-19 que aquellos que no estaban recibiendo tratamiento con estos medicamentos.
El tiempo transcurrido desde el inicio de los síntomas hasta el ingreso fue como mediana de seis días en los pacientes graves y cuatro días en los pacientes no graves. Entre los 52 pacientes sintomáticos, la tos fue el síntoma más frecuente (82,7 %), seguida por la fiebre (61,5 %), odinofagia y cefalea (32,7 % cada una) y astenia (30,8 %). Los trastornos del olfato se presentaron en tres pacientes (5,8 %) todos con la forma leve de la enfermedad. La presencia de disnea y la fiebre de más de seis días de duración se asociaron a gravedad. El examen físico al ingreso reveló la presencia de estertores húmedos en campos pulmonares, frecuencia respiratoria (24/minuto y porciento de saturación de oxígeno arterial (oximetría del pulso) ( 94 % en cinco pacientes, todos pertenecientes al grupo de los pacientes con enfermedad grave (tabla 1).
Los pacientes con enfermedad grave tuvieron valores de hemoglobina ligeramente inferiores y valores de leucocitos superiores en comparación con los pacientes que presentaron enfermedad ligera, pero estas diferencias no resultaron significativas. La leucopenia fue un hallazgo frecuente en ambos grupos de estudio, sin embargo, la neutrofilia se presentó de manera más frecuente en los pacientes graves (57,1 % vs. 4,5 %, OR: 12,5; IC95%: 3,5-45; p= 0,00). Los pacientes graves tuvieron 11,2 veces mayor probabilidad de presentar linfopenia que los pacientes no graves (p= 0,01). La mediana del conteo de plaquetas también fue menor en el grupo de pacientes graves (119 (RIC: 109-195) vs. 221(RIC:190-258) plaquetas x 109/L; (p= 0,00). Todos los pacientes que desarrollaron enfermedad grave presentaban valores de proteína C reactiva superiores a los 10 mg/L al momento del ingreso. Los pacientes que al momento del ingreso presentaban valores de ferritina ( 500 µg/L y concentraciones séricas de la enzima deshidrogenasa láctica (LDH)( 500 UI/L, presentaron 47 y 10,8 veces respectivamente mayor probabilidad de evolucionar hacia la gravedad que aquellos que presentaban cifras por debajo de esos valores. No se observaron diferencias significativas entre los grupos en cuanto a las concentraciones séricas de enzimas hepáticas. Los niveles de albúmina sérica fueron significativamente más bajos en los pacientes graves, en comparación con los pacientes no graves (p= 0,03). La mediana de los valores de urea y creatinina sérica de ambos grupos estuvo dentro del rango de la normalidad (Tabla 2).
Tabla 2- Hallazgos de laboratorio al momento del ingreso y su relación con la severidad de la enfermedad

*Un mismo paciente pudo presentar más de un patrón radiológico.
RIC:rango intercuartil; TGP: alaninotransferasa; TGO: aspartoaminotransfersa; LDH: lactato deshidrogenasa.
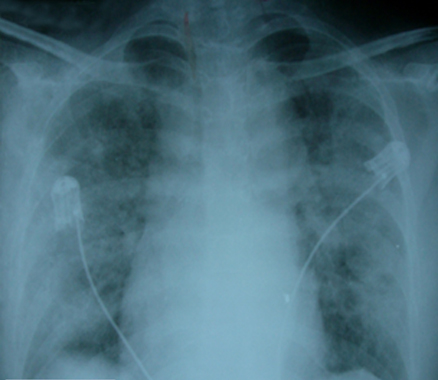
Los estudios radiológicos se realizaron a 44 pacientes al momento del ingreso. En 81,8 % no se detectó ningún tipo de alteración pleuro-pulmonar. Dos de los pacientes que posteriormente evolucionaron hacia la gravedad (28,5 %), tenían Rx-t completamente normales al momento del ingreso y dos de los pacientes no graves (5,4 %) presentaban condensación inflamatoria focal unilateral. En dos pacientes graves (28,5 %) la Rx-t mostró el patrón de infiltrado intersticial típico de las neumonías virales y en igual porcentaje se presentó el derrame pleural (tabla 2). Cuatro pacientes presentaron focos múltiples de condensación inflamatoria distribuidos en ambos campos pulmonares, siendo este el patrón radiológico predominante en los pacientes graves (57,1 %) (Fig.).
Fig. 1- Radiografía de tórax anteroposterior: infiltrado intersticial difuso con focos de condensación inflamatoria hacia la periferia en ambos pulmones.
Cinco (71,4 %), de los siete pacientes graves, evolucionaron al distrés respiratorio y este ocurrió como mediana al octavo día desde el inicio de los síntomas. Seis casos (85,7 %) presentaron signos de sepsis, y síndrome hiperinflamatorio, y cuatro (57,1 %) tuvieron choque. Un paciente presentó sangrado digestivo alto. Dos pacientes presentaron manifestaciones clínicas y electrocardiográficas compatibles con daño miocárdico agudo, en ambos casos fueron interpretados como síndrome coronario agudo sin elevación del ST. La bradicardia sinusal fue la alteración electrocardiográfica más frecuente, se detectó en tres pacientes (42,9 %), esta alteración también se encontró en un caso con enfermedad ligera. Un solo caso presentó prolongación del intervalo QT. No se detectaron arritmias ventriculares. La coagulación intravascular diseminada se diagnosticó en un paciente. Las alteraciones hemogasométricas más frecuentes fueron la acidosis metabólica (85,7 %) y la alcalosis respiratoria (57,1 %). Todos los pacientes graves presentaron hiperglicemia, dicha alteración también fue hallada en 15 casos no graves.
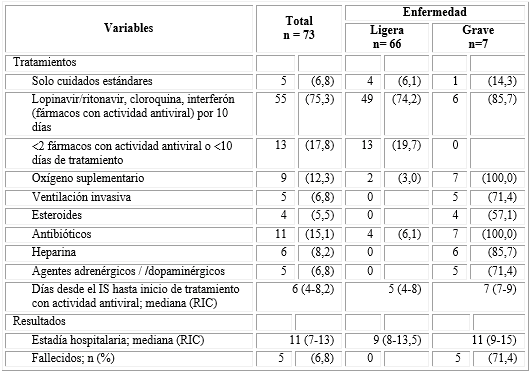
Todos los pacientes recibieron tratamiento de soporte acorde con sus necesidades y a todos se les ofreció los medicamentos recomendados en el Protocolo de Actuación Nacional para la COVID-19 del Minsap, vigente en el momento de su atención. 10) Cinco pacientes (6,8 %) se negaron a recibir cualquier tipo de tratamiento farmacológico, 55 (75,3 %) recibieron tratamiento con al menos dos de los siguientes fármacos: lopinavir 200 mg/ritonavir 50 mg (2 cápsulas cada 12 h), cloroquina fosfato (150 mg de cloroquina base) cada 12 h, ambos durante 10 días; e Interferón alfa 2b 3 millones de UI por vía intramuscular en días alternos, por una o dos semanas.
La mediana del tiempo transcurrido desde el inicio de los síntomas hasta el inicio de algún tratamiento con actividad antiviral fue de seis días. Los pacientes graves iniciaron el tratamiento en promedio dos días más tarde. Trece pacientes (17,8 %) tuvieron que suspender alguno o todos los fármacos, antes de 10 días de iniciado el tratamiento, por presentar efectos adversos. Los efectos adversos más frecuentes fueron: diarreas (19 %), náuseas (7,4 %), escalofríos (7,4 %), fiebre (5,9 %) y arritmias (4,4 %). Nueve pacientes (12,3 %), incluyendo dos no graves (3,0 %) recibieron aporte suplementario de oxígeno.
Del total de pacientes ingresados, cinco (6,8 %) necesitaron ventilación mecánica invasiva. En tres de ellos se utilizaron maniobras de reclutamiento como la ventilación en decúbito prono. La ventilación no invasiva se utilizó de manera infructuosa en uno de los pacientes graves. La mediana del tiempo desde el inicio de los síntomas hasta el inicio de la ventilación mecánica fue de ocho días. Los esteroides se utilizaron en cuatro (57,1 %) de los pacientes graves. Cuatro de los no graves (6,2 %) y todos los pacientes graves necesitaron antibióticos de amplio espectro. Se utilizaron agentes adrenérgicos/dopaminérgicos en cinco casos graves (71,4 %). El promedio de estadía hospitalaria en los casos no graves fue de nueve días (RIC: 8-13,5) y de 11 días (RIC: 9-15) en los graves. Un total de cinco pacientes fallecieron (Tabla 3).
Discusión
Se presenta una serie de casos que incluyó a los primeros pacientes adultos diagnosticados en Cuba con la COVID-19. El seguimiento clínico y terapéutico de los pacientes estuvo basado en los protocolos nacionales de actuación.10
Se identificó que la edad mayor de 60 años se relacionó con la severidad, lo cual coincide con otros estudios realizados.1,7,11 El Centro para el Control de las Enfermedades de China publicó un estudio de 44 672 casos confirmados, donde la mortalidad se duplica por cada década de vida a partir de los 50 años (2 %), llegando a 16 % en los mayores de 80 años.1
En el estudio no se encontró relación del sexo con la gravedad, pero hay investigadores que han observado que las formas severas son más frecuentes en los hombres, probablemente debido a que tienen mayores niveles de ACE2 (receptor del virus SARS-CoV-2) que las mujeres. 12) El color blanco de la piel, aunque fue el que predominó, no se relacionó con la gravedad. Para esclarecer el papel de los factores genéticos en la evolución de esta enfermedad viral se necesitan otras investigaciones.
La presencia de más de una comorbilidad fue predictora de gravedad. El SARS-CoV-2 causa una enfermedad sistémica con afectación de otros órganos, además del pulmón, ya sea por acción directa o como consecuencia de la respuesta inflamatoria y la actividad procoagulante, así los pacientes con enfermedades crónicas presentan más riesgo de gravedad y de morir. 7,13) En esta serie los asmáticos tuvieron 11,6 veces mayor probabilidad de evolucionar a formas graves que los no asmáticos, aunque otros autores no han encontrado relación entre el asma bronquial y la gravedad por COVID-19.7,14
Los pacientes estudiados con tratamientos previos de esteroides tuvieron mayor probabilidad de agravar que los que no toman estos medicamentos. Los esteroides por su efecto inmunosupresor, favorecen el incremento de la viremia y retardan su aclaramiento; también predisponen a la presencia de sepsis bacteriana sobreañadida, lo que pudiera explicar la influencia negativa en la evolución de los casos, aspectos ya conocidos por estudios de los brotes anteriores causados por otros coronavirus en China (SARS-CoV) y Medio Oriente (MERS-CoV).15,16
En este estudio el tratamiento previo con IECA/ ARAII no se relacionó con la gravedad. En el estudio multicéntrico realizado por Mehra y colaboradores se observa que los pacientes que toman IECA tienen menor probabilidad de evolucionar a formas graves de la enfermedad (OR: 0,33; IC95%:0,20-0,54), el tratamiento con ARAII no es beneficioso ni perjudicial (OR: 1,23; IC95%: 0,87-1,74).17 La diferencia de estos resultados pudiera explicarse por el tamaño de la muestra estudiada (73 vs. 8910 pacientes de COVID-19). No existen datos clínicos que avalen una mayor gravedad en la evolución de la infección en pacientes tratados con IECA o con ARAII, ni evidencias sólidas de que tomar estos fármacos resulta beneficioso, dañino o neutral con respecto a la evolución clínica de la COVID-19.18) Las recomendaciones se basan principalmente en hallazgos experimentales; la suspensión de estos fármacos en algunos pacientes puede exacerbar la enfermedad cardiovascular y renal comórbida y conducir a una mayor mortalidad.8
El tiempo transcurrido entre la fecha de inicio de los síntomas y el ingreso hospitalario en los casos graves fue similar (seis días) al encontrado en un estudio realizado en España. 7) Este tiempo (seis días) fue mayor que el encontrado en los casos no graves lo que avala la importancia de imponer un tratamiento precoz y demuestra la utilidad de las medidas de soporte en una enfermedad donde, hasta la fecha, no se cuenta con una terapéutica específica.
Tener una fuente de infección desconocida resultó más frecuente en las formas graves. Esto pudiera explicarse porque generalmente estos casos llegan más tarde al sistema de salud. El hecho de no tener nexos epidemiológicos con casos confirmados de COVID-19, puede retardar la sospecha de la enfermedad por los médicos tratantes.
La presencia y persistencia de determinados signos y síntomas clínicos han sido reconocidos como predictores de severidad de la COVID-19 en otros trabajos 6,19) y en la presente serie. La linfopenia, los altos niveles de proteína C reactiva, LDH y ferritina, caracteriza a los pacientes que evolucionan a formas graves y que tienen riesgo de morir por la COVID-19, como expresión de la desregulación inmune, la respuesta inflamatoria exacerbada con tormenta de citoquinas y la actividad procoagulante. 19) La identificación temprana de estos factores asociados a la severidad de la enfermedad, en el momento del ingreso hospitalario, constituyen una herramienta de trabajo muy útil para los profesionales que prestan asistencia médica.
El alto porcentaje de Rx-t normales, encontrado al ingreso de los pacientes estudiados, coincide con los resultados de Guang y colaboradores.4 Este grupo de autores argumenta la baja sensibilidad de la Rx-t comparado con la tomografía computarizada (TC), puesto que encontraron alteraciones radiológicas en 86,2 % con TC y solo en 59,1 % con Rx-t. El patrón radiológico más frecuente fue sombras en parche bilateral (similar a lo descrito en la serie del IPK). Estos autores, describen, además, la presencia de parches locales, opacidad en vidrio deslustrado y anormalidades intersticiales.4 No resulta frecuente el derrame pleural por la infección de SARS-CoV-2; sin embargo, en la serie que se presenta se presentó en dos pacientes graves, interpretado como secundario a la presencia de sepsis bacteriana, ambos pacientes fallecieron.
Las complicaciones que se presentaron fueron: distrés respiratorio, sepsis bacteriana, choque y afecciones cardíacas (síndrome coronario agudo y arritmias), síndrome hiperinflamatorio y fenómenos tromboembólicos. Estas complicaciones se producen como resultado de los trastornos fisiopatológicos descritos en la COVID-19 que provocan el daño de órganos en las formas graves de la enfermedad.13,17,18
Los tratamientos aplicados en estos primeros casos estaban sustentados con la experiencia internacional del momento. Se emplearon fármacos que in vitro o en experimentos con animales demostraron actividad antiviral o que se utilizaron en el tratamiento de otros coronavirus (SARS-CoV y MERS-CoV), como es el caso de la cloroquina fosfato el lopinavir/ritonavir y el interferón alfa 2b.20,21,22 Se observó que en esta casuística 9,6 % de los casos evolucionaron a formas graves, similar a lo que informa el Minsap a nivel nacional 23) e inferior al informe de Zhang donde se señala que 20 % o más de los casos evoluciona a formas graves de la enfermedad. 14) En estas diferencias pudieran influir varios factores, como el enfoque multisectorial cubano, con unas 500 medidas para el enfrentamiento a la pandemia. 24) Se necesitan más estudios para esclarecer el aporte del tratamiento empleado, pues existen resultados controversiales a nivel internacional.
Conclusiones
La COVID-19 tiene un amplio espectro de manifestaciones clínicas. Los pacientes de edad avanzada y con enfermedades crónicas asociadas son los más propensos a desarrollar formas graves. Se encontraron algunas características clínicas y valores de laboratorio al ingreso, que se relacionaron con la aparición de formas graves de la enfermedad y pudieran ser de utilidad para la estratificación del riesgo y el manejo adecuado de los pacientes. El diseño del estudio y el tamaño de la serie no permiten obtener conclusiones más robustas, otros estudios son necesarios.