Introducción
En el sector de la salud, la identificación de necesidades de aprendizaje cobra mayor importancia, desde el primer nivel de atención hasta el terciario, y la necesidad de búsqueda de nuevas vías de capacitación del personal médico y de enfermería constituye una de las bases primordiales para la prestación de servicios de salud, que resulten apropiados para enfrentar los problemas de salud y las necesidades de la población.1
Las necesidades de aprendizaje se definen como la desviación real entre el desempeño práctico del individuo y el que el Sistema de Salud tiene previsto en esa función o puesto de trabajo, siempre que esta diferencia obedezca a falta de conocimientos, preparación o entrenamiento. Por su forma de manifestarse, se clasifican en manifiestas y encubiertas, mientras que por su alcance pueden ser: organizacionales, ocupacionales, individuales, normativas, sentidas, expresas y comparadas.1,2
Las técnicas que se emplean para elaborar la identificación de las necesidades de aprendizaje (INA) son variadas en dependencia de la oportunidad, la complejidad y el perfil de la investigación, entre ellas se encuentran la encuesta, la entrevista, la observación, las discusiones de grupo y los cuestionarios.3 Por otra parte, ante un desempeño insatisfactorio, es importante determinar en qué medida es atribuible a un problema cognitivo y ello puede determinarse, en lo fundamental, con la realización de exámenes o pruebas escritas, sobre todo cuando se trata de grupos grandes.2,3
No es frecuente explorar en trabajadores de la salud, sobre todo en médicos y enfermeras, niveles de conocimiento sobre trastornos del sueño, pues por lo general, se da por supuesto que dormir es algo normal. Sin embargo, la falta de sueño o insomnio es un trastorno que con frecuencia conduce a consultar con un facultativo. La necesidad de sueño depende entre otros factores de la edad, aunque también varía mucho entre las personas de una misma edad.4) Se duerme de diferentes formas en los diferentes momentos de la noche. Con frecuencia, las personas se quejan de no haber dormido lo suficiente o que la calidad del sueño no es satisfactoria. La falta de sueño continuada puede deberse a problemas emocionales, dificultades en la vida diaria o, en ocasiones, a la presencia de trastornos psicológicos o condiciones médicas más graves.5
Los profesionales del primer nivel de atención, que constituyen la puerta de entrada para la mayoría de estos enfermos, ocupan un lugar privilegiado para el abordaje efectivo de las disomnias y las parasomnias, pues conocen al paciente y su entorno social, laboral y familiar, pueden realizar un seguimiento longitudinal, mejorar el diagnóstico temprano y, también, utilizar, coordinar y racionalizar los recursos disponibles.
Por otro lado, es fundamental que los profesionales de enfermería tengan conocimientos sólidos que le permitan incluir en los planes de cuidados la valoración del sueño e identifiquen las posibles causas que pueden desencadenar su privación, con la intención de minimizarlas mediante la implementación de acciones, sobre todo no farmacológicas, cuya finalidad sea promover un entorno tranquilo y se propicie el descanso reparador.
El papel de la enfermera es fundamental a la hora de valorar y tratar al paciente en atención primaria. La valoración de Patrones Funcionales de Marjori Gordon puede estructurar la entrevista clínica para la detección de problemas relacionados con el sueño.6 En este caso, se va a desarrollar el patrón 5: sueño-descanso.6) Este patrón valora la capacidad que tiene la persona para conseguir dormir, descansar o relajarse a lo largo de las 24 horas del día; la percepción de cantidad/calidad de sueño-descanso; la percepción del nivel de energía y si utiliza cualquier tipo de ayuda para dormir.
A partir de esta valoración las enfermeras pueden detectar alteraciones que orienten hacia la utilización del diagnóstico de enfermería de la NANDA (00095) Insomnio,7) junto con el resultado de la NOC (0004) Sueño8) y la intervención de la NIC (1850) Mejorar el sueño,9) lo que les permite: estandarizar las intervenciones que realizan los profesionales, así como realizar un seguimiento mediante el que se puede cuantificar, a través de determinados indicadores, la evolución del problema. Pero lo expuesto al respecto requiere de la sistematización de adecuados niveles de conocimientos en el personal de enfermería de la atención primaria de salud.
Por todo ello, el propósito de la presente investigación fue identificar las necesidades de aprendizaje sobre los trastornos del sueño, en médicos y enfermeras de los equipos básicos de salud del Oeste del municipio Playa.
Métodos
Se realizó estudio descriptivo, de corte transversal, en las policlínicas Ana Betancourt y Primero de Enero, del Oeste del municipio Playa, en La Habana, durante el primer semestre del año 2019. La población de estudio la conformaron 106 profesionales, de los equipos básicos de salud de las mencionadas policlínicas, seleccionadas por conveniencia de los autores, debido a sus estrechos vínculos, asistencial y docente, con dichas instituciones, por lo que resultan de fácil acceso y bien conocidas por los investigadores. Por muestreo aleatorio simple se seleccionaron 22 profesionales (12 médicos y 10 enfermeras).
Para obtener la información, se aplicó como método empírico de investigación, y con carácter anónimo, encuestas tipo test a la manera de un examen o prueba escrita, la que fue elaborada por los investigadores. La herramienta aplicada a los médicos consta de 12 ítems, en su estructura, de cinco áreas o dimensiones: neurofisiología del sueño (3 ítems), definición y epidemiología del insomnio (3 ítems), formas clínicas y criterios diagnósticos (2 ítems), evaluación (1 ítem) y tratamiento (3 ítems), cada una involucró interrogantes de repuestas cerradas. Algunas preguntas fueron estructuradas, tipo test objetivo, con respuestas alternativas de selección múltiple y de igualamiento, otras fueron de respuestas breves o restringidas. La encuesta aplicada a las enfermeras consta de 10 ítems, en su estructura, de tres áreas o dimensiones (definición y epidemiología del insomnio, (3 ítems), valoración y diagnósticos de enfermería para trastornos del sueño, (3 ítems), actuación de enfermería en trastornos del sueño y evaluación de respuestas del paciente, (4 ítems)). Todas las interrogantes se elaboraron, de forma organizada y sistematizada, para lograr la información necesaria y estuvieron centradas, solo, en la exploración de la preparación cognitiva de los profesionales sobre los trastornos del sueño, desde la perspectiva neurofisiológica, clínica, epidemiológica, de evaluación y tratamiento integral.
A las encuestas se les realizó una validación facial (lingüística), de contenido y de consistencia interna. La determinación de la validez facial permitió determinar la comprensión y claridad de cada uno de los ítems, así como la consistencia interna, se realizó mediante un pilotaje con 10 profesionales (cinco médicos y cinco enfermeras) de equipos básicos de salud de policlínicas del municipio Playa que no estaban incluidas en el estudio. Para la valoración de la consistencia interna se les aplicó una escala, a través del coeficiente Alfa de Cronbach,10,11 con resultado global y en cada ítem superior a 0,8, en la encuesta para médicos y 0,7 en la de enfermeras, por lo que se puede afirmar que es bueno.
La validación de contenido a nivel global y por factores, quedó establecida a través de la valoración de nueve jueces expertos, para lo que se utilizó el coeficiente de V de Aiken,12 en el que se alcanzó una valoración de Adecuada al tener valores superiores a 0,80 en todos los ítems, y un coeficiente global de 0,92, lo cual demostró la validez del constructo de ambas encuestas. Se utilizó además el procedimiento Lawshe para el cálculo del Índice de Validez de Contenido (IVC);13 el que proporcionó resultados iguales o superiores a 0,80 en los nueve jueces expertos para un índice total de: 0,87 en la encueta de médicos y 0,85 en la de enfermeras, lo que es clara señal de que los instrumentos son válidos, al obtenerse valores por encima de 0,80.
En la encuesta dirigida a los médicos a cada ítem se le otorgó un valor de 10 puntos, por lo que se podía obtener un máximo de 120 puntos. La evaluación global fue realizada con la siguiente escala: 0 -70 puntos (Con necesidades de conocimiento) 71 - 120 puntos (Sin necesidades de conocimiento). En la encuesta dirigida a las enfermeras a cada ítem se le otorgó un valor de 10 puntos, por lo que se podía obtener un máximo de 100 puntos. La evaluación global fue realizada con la siguiente escala: 0 -70 puntos (Con necesidades de conocimiento) 71 - 100 puntos (Sin necesidades de conocimiento).
Para el procesamiento de la información se utilizaron frecuencias absolutas y el análisis porcentual de los resultados, y se contrastaron con los elementos aportados por la bibliografía consultada, acerca de la temática, los resultados se presentaron en tablas, en correspondencia con las preguntas formuladas.
Dentro de las consideraciones éticas se obtuvo el consentimiento informado de los profesionales involucrados en el estudio. Se mantuvo el anonimato en la recogida de información y los resultados fueron utilizados solo con fines investigativos. Los beneficios deben superar los riegos o inconvenientes para los sujetos envueltos en la investigación, a los cuales siempre se les comunicó que son parte de esta.
Resultados
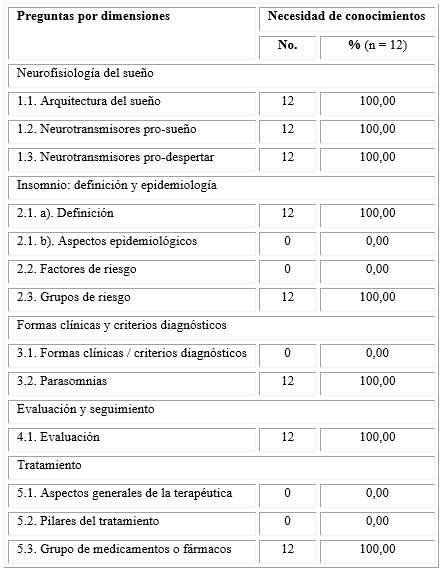
La interrogante acerca de la arquitectura del sueño fue respondida de forma incorrecta por el 100,00 % de los médicos, al no reconocer que el sincronizador de sueño está influido por factores o procesos homeostáticos y circadianos; que en el sueño se involucra la actividad disminuida del Sistema Reticular Activador Ascendente y la actividad aumentada en los sistemas de sueño del cerebro anterior y que a la tendencia o propensión homeostática a dormir se contraponen las señales circadianas del despertar. La totalidad de los médicos (n = 12) también respondió de manera incorrecta las interrogantes relacionadas con los neurotransmisores involucrados en el ciclo sueño-vigilia. El 100,00 % de la muestra mencionó solo el Ácido Gamma Aminobutírico (GABA) como neurotransmisor pro-sueño, de los tres requeridos y, de igual forma, a la noradrenalina como neurotransmisor pro-vigilia de los tres solicitados. Todos los profesionales perdieron los 30 puntos posibles de acumular en el área de estudio en cuestión (Tabla 1).
La interrogante acerca del insomnio, su definición y epidemiología, fue respondida por el 100,00 % de los médicos de manera incorrecta, pues no reconocieron al insomnio como quejas de sueño inadecuado, cuya dificultad debe ocurrir, al menos, por dos noches por semana, durante dos meses al menos. Sin embargo, todos (n = 12) mencionaron, de modo correcto, los cinco factores de riesgo exigidos, mientras que el 100,00 % no mencionó, de manera acertada, los tres grupos de riesgo solicitados. La totalidad de la muestra obtuvo, en esta área la calificación de 10 puntos, de un posible acumulado máximo de 30 puntos (Tabla 1).
El 100,00 % de los médicos enlazó de manera correcta las formas clínicas con los criterios diagnósticos concebidos. Sin embargo, ninguno mencionó las cinco parasomnias requeridas, solo pudieron mencionar tres de ellas, por lo que, en ningún caso se completó la pregunta de manera correcta. En la dimensión explorada, de una calificación máxima de 20 puntos, el total de profesionales obtuvo solo 10 (Tabla 1).
En relación con el área de evaluación y seguimiento, se pudo evidenciar que el 100,00 % de la muestra mencionó, de manera adecuada, solo tres de los cinco aspectos exigidos para evaluar los trastornos del sueño, por lo que la respuesta no se completó, en ningún caso, de modo correcto. Todos (n = 12) perdieron los 10 puntos posibles de acumular, en dicha dimensión. (Tabla 1)
En cuanto al tratamiento de este desorden, se comprobó que, a pesar de que la totalidad (n = 12) de los médicos reconoce que el tratamiento tiene como objetivo mejorar la cantidad y calidad del sueño, así como los daños diurnos relacionados con éste; que la tasa de recaída para el insomnio es alta y que los cambios en el estilo de vida son fundamentales para prevenirlos, el 100,00 % no sabe que siempre es necesario tratar el insomnio y las condiciones comórbidas de manera simultánea. Todos los médicos (n = 12), si bien conocen la higiene del sueño y el tratamiento medicamentoso como pilares del tratamiento, desconocen un tercer pilar que es la terapia cognitivo- conductual. También el 100,00 % de la muestra mencionó, de forma acertada, solo dos grupos de medicamentos usados en el tratamiento de este trastorno en la actualidad, de los cinco grupos pedidos, por lo que la respuesta no se completó de modo correcto en ningún caso. En esta área, todos perdieron los 30 puntos posibles de acumular (Tabla 1).
El 100,00 % de los médicos obtuvo calificaciones inferiores a 71 puntos, lo que pone de manifiesto que existen necesidades de aprendizaje o conocimiento sobre los trastornos del sueño.
Tabla 1 Distribución porcentual de médicos según conocimientos sobre sueño por preguntas y dimensiones
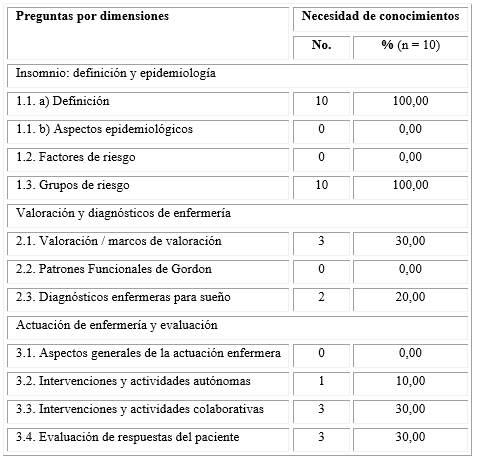
En las enfermeras se encontró que la interrogante acerca del insomnio, su definición y epidemiología fue respondida de manera incorrecta por el 100,00 % de las profesionales, pues no reconocieron al insomnio como quejas de sueño inadecuado, cuya dificultad debe ocurrir por al menos dos noches por semana, durante 2 meses al menos. Sin embargo, todas (n = 10) mencionaron, de modo correcto, los cinco factores de riesgo exigidos, pero no mencionaron, de manera acertada, los tres grupos de riesgo solicitados. La totalidad de la muestra obtuvo, en esta área, la calificación de 10 puntos, de un posible acumulado máximo de 30 puntos. En la dimensión sobre la valoración y diagnósticos de enfermería; así como en la actuación de enfermería y evaluación de las respuestas del paciente se encontraron mejores resultados los que se evidencian en la tabla 2. Solo 3 enfermeras (13,63 %) obtuvieron calificaciones inferiores a 71 puntos.
Tabla 2 Distribución porcentual de enfermeras según conocimientos sobre sueño por preguntas y dimensiones
Los resultados globales del equipo básico de salud evidencian predominio de profesionales con necesidades de conocimientos (86,37 %), de ellos, 54,54 % fueron los médicos (Tabla 3).
Discusión
La literatura consultada14 refiere que tanto el sueño del humano como el de los demás mamíferos, se caracteriza por la interacción compuesta de varios procesos oscilatorios, incluido los procesos de períodos o ritmos circadianos y los procesos de ritmos ultradianos. El balance de estos procesos determina, en gran parte, el estado de alerta (somnolencia) y capacidad funcional en un tiempo dado.15
Se evidenció, por parte de los médicos, un desconocimiento sobre los neurotransmisores vinculados al ciclo sueño-vigilia. Este resultado preocupa, de manera notaria, ya que todos los agentes psicofarmacológicos empleados en el tratamiento de los trastornos del sueño actúan sobre los sistemas neurotransmisores involucrados en el sueño y el despertar (hidroxitriptamina, acetilcolina, dopamina, histamina y norepinefrina). Según la literatura especializada consultada14 existen neurotransmisores vinculados con los sistemas promotores del sueño, entre ellos la Adenosina, la Galanina, el Ácido Gamma Aminobutírico (GABA), sintetizado en el núcleo preóptico y la melatonina, también conocida como hormona del sueño. Existen otros neurotransmisores asociados a los sistemas promotores del desvelo o sistemas pro-despetar, entre ellos, además de la histamina, sintetizada en los núcleos mamilares del tálamo, se encuentran la acetilcolina, la serotonina, la noradrenalina y la orexina u orexín/hipocretina 1 y 2, sintetizadas en los núcleos laterales del tálamo, que mantienen la vigilia y promueven las respuestas del Sistema de Alertamiento a los desafíos homeostáticos y conductas motivadas ante señales, tales como la búsqueda de alimentos.
La literatura revisada16) refiere que existe una visión cambiante del insomnio, ya que en la actualidad se considera un trastorno, no un síntoma. Si bien es cierto que en dicha enfermedad existen quejas de sueño inadecuado, a pesar de una oportunidad suficiente, la dificultad deberá ocurrir tres o más noches por semana, durante tres o más meses. Para que exista un desorden o disturbio del sueño el paciente tiene que expresar su insatisfacción con la cantidad o calidad del sueño y referir una o más de las siguientes quejas:16
Dificultad en iniciar o alcanzar el sueño.
Dificultad en mantenerse dormido o permanecer dormido (la persona se despierta con frecuencia durante la noche).
Despertar demasiado temprano en la mañana.
Sueño no reparador (el paciente se levanta muy cansado, fatigado al despertar).
La literatura especializada5) describe una amplia gama de factores de riesgo para el insomnio, entre ellos los factores predisponentes (biológicos como la edad avanzada y el sexo; psicológicos y sociales), factores precipitantes (enfermedades o condiciones médicas, trastornos psiquiátricos y eventos vitales estresantes) y los factores perpetuantes (el tiempo excesivo en cama, los condicionamientos y el dormitar). Es notorio el desconocimiento de los profesionales acerca de los grupos de riesgo del insomnio, constituidos por las mujeres (peri y post menopáusicas), los ancianos y las personas de bajo nivel socioeconómico. El 41 % de mujeres peri menopáusicas tempranas reportan dificultades del sueño; muchas están en más alto riesgo de desarrollar síntomas depresivos.17) La literatura también asegura que ni aún las celebridades son inmunes para las noches de insomnio. Algunos bien conocidos mantuvieron problemas con el dormir como Winston Churchill, Thomas Edison, Judy Garland y Franz Kafka, entre otros, por lo que el insomnio no es un disturbio exclusivo de las personas con bajos ingresos.5,16)
En la investigación se mencionaron solo las parasomnias más manidas o vistas: el sonambulismo (caminar dormido), los terrores nocturnos que se experimentan en la niñez y las pesadillas. En la actualidad, se le está prestando atención al trastorno por alimentación nocturna que incluye el síndrome de alimentación nocturno y los trastornos de alimentación relacionados con el sueño; al manejar nocturno (se considera que coincide con sonambulismo y acompaña efectos adversos de medicamentos como el zolpidem), así como a la violencia del sueño (conductas agresivas que parten de una disfunción durante el estado de sueño, con daño físico de personas o destrucción de objetos) y al sexo del sueño o sexsomnio (conductas sexuales inesperadas y no planificadas durante el sueño, incluye la masturbación, desarrollo de movimientos pélvicos, hablar y hacer gestos hasta tratar de tener sexo con la pareja y a los somniloquios (hablar dormido) desde escasas palabras hasta diálogos más elaborados, ocurre en el 50 % de los niños y en el 5 % de los adultos.18)
Se comprobó que la totalidad de los profesionales mostró insuficiencia en el conocimiento de los aspectos que sustentan la evaluación del insomnio. En la actualidad también se utilizan otros indicadores evaluativos como el Diario de sueño en el hogar; cuestionarios autoadministrados, útiles tanto para el diagnóstico como para evaluar la respuesta al tratamiento; pruebas de laboratorio para evaluar condiciones comórbidas y los estudios de laboratorio del sueño como la Polisomnografía y la Actigrafía (útil para evaluar los ritmos circadianos) y la prueba de tiempo de latencia múltiple de sueño.16,19
En cuanto al tratamiento de los trastornos del sueño, se comprobó que, si bien la totalidad de los profesionales domina sus objetivos, tasa de recaída y la importancia del estilo de vida saludable para prevenirlos, desconocen la necesidad de que el insomnio debe ser tratado además de tratarse siempre el trastorno comórbido asociado, ya sea una condición médica o un trastorno mental. Otro resultado notorio fue el hecho de que excluyeran la terapia cognitivo-conductual como un pilar básico de tratamiento, por lo que todos los profesionales simplificaron, de forma errónea, la terapéutica a dos alternativas: la higiene del sueño y la medicación del insomnio. Sin embargo, la modificación de la conducta y la terapia de la palabra han sido recomendadas para el manejo, a largo plazo, de las parasomnias No- REM. Según la literatura especializada revisada,20 el enfoque conductual va dirigido a cambiar hábitos de sueño mal adaptativos, modificar creencias disfuncionales y actitudes acerca del sueño. Algunas técnicas conductuales son la relajación progresiva, la restricción de sueño y la terapia de control de estímulos.
La totalidad de los profesionales no está actualizada en el tratamiento de los trastornos del sueño, al mencionar solo a los antihistamínicos y bezodiacepinas o agentes GABA no específicos, estos últimos crean gran dependencia. Hoy día se utilizan otros grupos de medicamentos que oscilan desde los agentes naturales (tilo y la valeriana), los agonistas del receptor GABA, los anticonvulsivantes hasta los agonistas del receptor de la melatonina, los antipsicóticos de última generación: como la clozapina, la olanzapina, la quetiapina y la risperidona (que sobre todo mejora la calidad del sueño) y los antidepresivos sedantes como la amitriptilina y la doxepina (llamados tricíclicos) y los de última generación como el trazodone y la mirtazapina. En la actualidad se realizan ensayos con los llamados antagonistas del receptor de la orexina.
Según Torrens y otros,21) los médicos de familia son los primeros en atender sujetos con problemas del sueño, en este sentido se han realizado estudios para valorar los conocimientos y abordaje del insomnio por parte de los médicos de familia, donde se ha detectado que pocos de ellos se reconocen preparados para tratar trastornos del sueño.
Por su parte Bolaños y otros22) plantean que los médicos de familia deben realizar investigaciones sobre el tema con el objetivo de avanzar en sus conocimientos, y posibles alternativas de tratamiento de los trastornos del sueño.
También Villalba y otros23 realizaron un estudio con el objetivo de determinar el grado de conocimiento sobre insomnio en médicos residentes de Asunción-Paraguay, quienes encontraron que los conocimientos respecto a la terapéutica del insomnio son suficientes, pero no al nivel deseable, lo que evidencia la necesidad de establecer oportunidades educativas sobre el abordaje y tratamiento del insomnio y mayor profundización de la teoría y la práctica de la medicina del sueño. Además, reconocieron que los datos no se muestran alejados de los obtenidos en otros países como Estados Unidos y Australia, donde los propios médicos de familia refieren tener conocimientos insuficientes para tratar trastornos del sueño, entidad tan frecuente y que podría y debería ser tratado a nivel primario de atención.
Se encontró que según Oviedo y otros,24 entre las dificultades para tratar el insomnio con terapias no farmacológicas se resalta la limitada experiencia de los clínicos en estos métodos, además reconocen que se ha demostrado que parte del tratamiento puede implementase por personal entrenado, como enfermeras de atención primaria.
En el estudio publicado por Vidal,25 solo un 11 % de las enfermeras había realizado alguna actividad formativa sobre trastornos del sueño en los últimos cinco años, casi todas tenían adecuados conocimientos para realizar una correcta anamnesis y evaluación del insomnio, sin embargo, no así para algunas terapias de demostrada efectividad como la terapia cognitivo-conductual.
En este sentido, Baides y otros26 reconocen que el conocimiento y aplicación de las intervenciones no farmacológicas por parte de los profesionales sanitarios, entre ellos de enfermería es fundamental para el abordaje del insomnio. Declaran que los profesionales de enfermería deben adquirir conocimientos sobre medidas no farmacológicas para el abordaje del insomnio e implicarse en la solución del problema desde su ámbito, lo cual disminuye la medicalización de los pacientes, el consumo de recursos sanitarios y favorece el desarrollo de la profesión enfermera. También, para Pareja y otros,27 los objetivos de enfermería en relación con trastornos del sueño están orientados a la planificación de los cuidados de enfermería, la prevención, el adiestramiento y la educación, así como a la realización de las pruebas relacionadas con esta entidad.
Por otro lado, es fundamental que los profesionales de enfermería conozcan e incluyan en el plan de cuidados la valoración del sueño, identifiquen posibles causas de su privación, para minimizarlas mediante acciones enfocadas a promover un entorno tranquilo.28) Además, Navarro29 reconoce que es fundamental formar a las enfermeras que trabajan en cualquier ámbito de la atención primaria, para poder realizar un abordaje adecuado en los sujetos con insomnio, para lo que es necesario un apoyo institucional que habilite a dichos profesionales en estas competencias, centradas en conocer los hábitos y conductas perjudiciales para conseguir modificarlas con educación para la salud, así como en la influencia que tienen determinadas actividades enfermeras y la forma de ejecutarlas para el beneficio del paciente.
Entre las limitaciones del estudio se encuentra la difícil situación epidemiológica del territorio, causada por la pandemia COVID-19, que obligó a los autores a restringir las policlínicas que intervienen en la investigación y, por tanto, la cantidad de equipos básicos de trabajo involucrados, además de limitar el tiempo dedicado a la aplicación del examen escrito o instrumento para recolectar la información. Otra limitación a destacar fue el no poder contrastar los resultados con los de otros autores, al no hallarse durante la revisión realizada investigaciones similares acerca de esta temática.
En conclusión, se evidenció falta de conocimientos sobre los trastornos del sueño po parte de los profesionales, sobre todo en lo que respecta a su arquitectura, así como a la perspectiva clínico-epidemiológica, evaluativa y de tratamiento integral de este desorden.















