INTRODUCCIÓN
La infección del tracto urinario (ITU) constituye un motivo frecuente de consulta en la atención primaria de salud tanto en población adulta como en la pediátrica. Es causada, generalmente, por miembros de la familia Enterobacteriaceae, predominando, en la mayoría de los pacientes, Escherichia coli.1,2
Prescribir empíricamente antimicrobianos en las ITU adquirida en la comunidad es una práctica común; sin embargo, la resistencia bacteriana a antimicrobianos ha incrementado globalmente, disminuyendo la tasa de efectividad del tratamiento empírico. Cada bacteria tiene su patrón de resistencia natural que hay que tener presente. En bacilos gramnegativos y específicamente en E. coli, la resistencia a betalactámicos se puede producir por varios mecanismos, pero el más importante por su frecuencia y eficacia es la producción de betalactamasas de espectro extendido (BLEE). Los genes que codifican estas enzimas pueden encontrarse en el cromosoma o en plásmidos y pueden producirse de manera constitutiva o inducible. El principal mecanismo de resistencia a quinolonas es consecuencia de mutaciones en los genes de la ADN girasa y la topoisomesasa IV.3,4
En los laboratorios de microbiología, a partir de los antibiogramas, por la técnica de difusión con discos o por la de microdilución, se puede sospechar la presencia de las BLEEs, aunque su confirmación definitiva debe ser realizada mediante técnicas moleculares dado que son varios los mecanismos que pueden dar patrones de resistencia similares.5
En la ITU, el diagnóstico temprano a través de criterios clínicos y paraclínicos, así como la identificación del agente etiológico y la aplicación de una terapia antibiótica guiada con base a las pruebas de susceptibilidad, son fundamentales para evitar las complicaciones, mejorar el pronóstico del paciente y la multirresistencia bacteriana.1,2,6
En Güines, Cabrera y otros han publicado estudios de vigilancia del comportamiento de la resistencia antimicrobiana en bacterias aisladas de muestras clínicas desde el año 2004.7-10 Sin embargo, en la región no existe información sobre los perfiles de resistencia a drogas antimicrobianas.
El presente trabajo tiene como objetivo determinar la resistencia y describir los patrones, en cepas de E. coli y Klebsiella pneumoniae aisladas de muestras de orina de pacientes con ITU adquirida en la comunidad para su manejo apropiado.
MÉTODOS
Se realizó un estudio descriptivo retrospectivo en el Centro Municipal de Higiene, Epidemiología y Microbiología, municipio Güines, provincia Mayabeque, Cuba. En el periodo comprendido de enero a diciembre 2017. El estudio incluyó 250 cepas de E. coli y 62 de K. pneumoniae aisladas e identificadas de muestras de orina de pacientes con ITU adquirida en la comunidad.
Variables
La susceptibilidad antimicrobiana fue clasificada en dos categorías: Sensible y resistente. Los criterios de interpretación están basados en la respuesta in vitro de un microorganismo a un agente antimicrobiano con niveles alcanzados en sangre o tejidos del antimicrobiano dosificado. La categoría “Sensible” implica que los aislamientos son inhibidos por las concentraciones usualmente alcanzadas por los antimicrobianos cuando son usados en la dosis recomendada para el sitio de infección. La categoría “Resistente” implica que los aislamientos no son inhibidos por las concentraciones séricas del antimicrobiano normalmente alcanzadas a dosis habituales.11
Patrones de multirresistencia se definió como resistencia a, al menos, un antibiótico de tres o más categorías de antibióticos, determinadas por la Sociedad Europea de Microbiología Clínica y Enfermedades Infecciosas.12 La familias de antibióticos analizadas fueron betalactámicos, quinolonas, aminoglucósidos y sulfonamida.
Las muestras de orina y el aislamiento e identificación en género y especie se realizó por métodos convencionales según las normas y procedimientos para el diagnóstico microbiológico.13 El estudio de la susceptibilidad antimicrobiana se realizó por la técnica de difusión de disco de Kirby-Bauer bajo los lineamientos de las guías del Clinical and Laboratory Standards Institute (CLSI, por sus siglas en Ingles).11 Los discos de antibióticos (CPM, Roma, Italia) probados fueron: Cefazolina (KZ, 30μg); cefotaxima (CTX, 30μg); ceftriaxona (CRO, 30μg); ceftazidima (CAZ, 30μg); amikacina (AK, 30μg); gentamicina (CN, 10μg); ciprofloxacina (CIP, 5μg); ácido nalidíxico (NA, 30μg); trimetoprim - sulfametoxazol (SXT, 1,25/ 23,75 μg) y nitrofurantoína (F, 300μg). La lectura e interpretación de los halos de inhibición se realizó según el CLSI. Se utilizaron las siguientes cepas controles E. coli ATCC 25922. Staphylococcus aureus ATCC 25923. Pseudomonas aeruginosa ATCC 27853, donadas por el Instituto Nacional de Higiene, Epidemiología y Microbiología (INHEM), Cuba.
Los datos fueron introducidos y procesados usando el programa Microsoft Excel. Se utilizó la frecuencia relativa, para el análisis y la presentación de los resultados.
El protocolo del estudio fue aprobado por el comité de ética de la institución. No se requirió consentimiento informado debido a que solo se analizaron las cepas aisladas, prescindiendo de identificadores personales.
RESULTADOS
Susceptibilidad antimicrobiana
Analizando el comportamiento de las bacterias estudiadas frente a 10 drogas antimicrobianas. En E. coli (fig. 1) se observaron valores de resistencia superior al 60 % a los agentes antimicrobianos ácido nalidíxico, cefotaxima, trimetoprim - sulfametoxazol y ceftazidima. La nitrofurantoína y la amikacina presentaron 89 % y 84 % de efectividad, respectivamente.
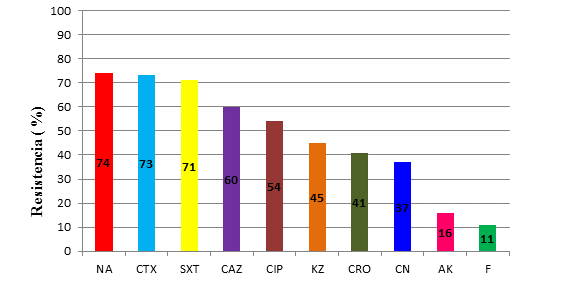 NA, ácido nalidíxico; CTX, cefotaxima; SXT, trimetoprim - sulfametoxazol; CAZ, ceftazidima; CIP, ciprofloxacina; KZ, cefazolina; CRO, ceftriaxona; CN, gentamicina; AK, amikacina; F, Nitrofurantoína.Fuente: Libro de trabajo. Laboratorio de Microbiología. 2017.
NA, ácido nalidíxico; CTX, cefotaxima; SXT, trimetoprim - sulfametoxazol; CAZ, ceftazidima; CIP, ciprofloxacina; KZ, cefazolina; CRO, ceftriaxona; CN, gentamicina; AK, amikacina; F, Nitrofurantoína.Fuente: Libro de trabajo. Laboratorio de Microbiología. 2017.Fig. 1. Frecuencia de resistencia antibiótica en aislamientos de Escherichia coli.
K. pneumoniae (fig. 2) mostró altos niveles de resistencia a ceftazidima, trimetoprim - sulfametoxazol, cefotaxima y ácido nalidíxico. Amikacina presentó niveles de sensibilidad de un 71 %. La resistencia a las tres cefalosporinas de tercera generación (CRO- CTX- CAZ) se detectó en 78 (31.2 %) de E. coli y 26 (41,9 %) de K. pneumoniae.
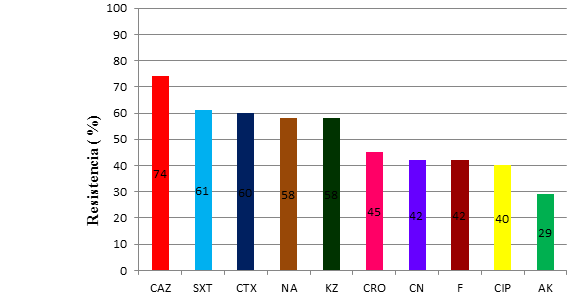 CAZ, ceftazidima; SXT, trimetoprim - sulfametoxazol; CTX, cefotaxima; NA, ácido nalidíxico; KZ, cefazolina; CRO, ceftriaxona; CN, gentamicina; F, Nitrofurantoína; CIP, ciprofloxacina; AK, amikacinaFuente: Libro de trabajo. Laboratorio de Microbiología. 2017.
CAZ, ceftazidima; SXT, trimetoprim - sulfametoxazol; CTX, cefotaxima; NA, ácido nalidíxico; KZ, cefazolina; CRO, ceftriaxona; CN, gentamicina; F, Nitrofurantoína; CIP, ciprofloxacina; AK, amikacinaFuente: Libro de trabajo. Laboratorio de Microbiología. 2017. Fig. 2. Frecuencia de resistencia antibiótica en aislamientos de Klebsiella pneumoniae.
Drogas antimicrobianas
Patrones de multirresistencia
De los 250 aislados de E. coli 143 (57,2 %) mostraron multirresistencia, se identificaron 50 patrones, Tabla 1. Los más frecuentes fueron SXT- NA- CIP-CN- KZ- CRO- CTX- CAZ 23 (16,0 %) y SXT- NA- CIP- KZ- CRO- CTX- CAZ 16 (11.2 %). En K. pneumoniae de las 62 cepas estudiadas 35 (56,4 %) presentaron multirresistencia.
Tabla 1- Patrones de multirresistencia en cepas de Escherichia coli

SXT, trimetoprim - sulfametoxazol; NA, ácido nalidíxico; CIP, ciprofloxacina; CN, gentamicina; AK, amikacina; KZ, cefazolina; CRO, ceftriaxona; CTX, cefotaxima; CAZ, ceftazidima.
Fuente: Libro de trabajo. Laboratorio de Microbiología. 2017.
En la tabla 2 se describen 19 patrones. Predominaron los perfiles SXT- NA- CIP- CN- AK- KZ- CRO- CTX- CAZ 9 (25.7 %) y SXT- NA- CIP- CN- KZ- CRO- CTX- CAZ 5 (14,2 %). Las cepas mostraron un patrón de resistencia de tres a nueve antimicrobianos. En ambas especies el ácido nalidíxico y el trimetoprim - sulfametoxazol se encontró en la mayoría de los patrones de multirresistencia. Nótese que en algunos perfiles está incluida además la ciprofloxacina y la gentamicina.
Tabla 2- Patrones de multirresistencia en cepas de Klebsiella pneumoniae
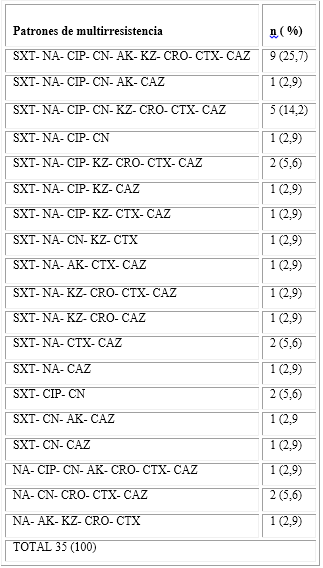
SXT, trimetoprim - sulfametoxazol; NA, ácido nalidíxico; CIP, ciprofloxacina; CN, gentamicina; AK, amikacina; KZ, cefazolina; CRO, ceftriaxona; CTX, cefotaxima; CAZ, ceftazidima.
Fuente: Libro de trabajo. Laboratorio de Microbiología. 2017.
DISCUSIÓN
El incremento de la resistencia bacteriana puede frenar los avances de la medicina. Cada día la disponibilidad de antibióticos es menor para combatir las infecciones. La detección de los mecanismos de resistencia en el laboratorio no es fácil, ya que depende de su expresión fenotípica y esto viene condicionado por la cantidad de enzimas producidas por las bacterias y la presencia de otros mecanismos de resistencia.1,2,3
El estudio de la susceptibilidad antimicrobiana realizado en las cepas de E. coli mostró altos niveles de resistencia al ácido nalidíxico y trimetoprim-sulfametoxazol. Comportamiento similar a los publicados por Sedighi y otros.3,14,15 Estos resultados marcan una diferencia con los datos aportados por Chiu y Stefaniuk quienes reportaron valores de sensibilidad para el trimetoprim- sulfametoxazol de 65,1 % y 61,5 % respectivamente. 6,16 La alta sensibilidad de las cepas de E. coli a la nitrofurantoína, está acorde con publicaciones nacionales e internacionales.3,7,9,17,18 En el presente trabajo se detectó buena sensibilidad a la amikacina. Investigadores de China e Irán6,15 han reportado porcentajes de sensibilidad a esta droga por encima del 75 %.
Analizando el perfil de resistencia de K. pneumoniae, se apreciaron altos valores de resistencia al trimetoprim-sulfametoxazol. Señalaron cifras similares Bartoloni y otros.14,19,20 La sensibilidad de las cepas a la amikacina del presente trabajo coincide con autores de Bolivia y Venezuela, que publicaron cifras de sensibilidad superiores al 90 %.14,21 En Cuba, en un estudio nacional, se observaron valores de resistencia para el trimetoprim-sulfametoxazol (49 %), gentamicina (43 %), ácido nalidíxico (38 %).22
Otro hallazgo relevante fueron los porcentajes altos de resistencia a las tres cefalosporinas de tercera generación. Al respecto, estudios recientes han demostrado la circulación de cepas uropatógenas con alta resistencia a ceftriaxona, cefotaxima y ceftazidima.3,14,23 En un estudio realizado por autores cubanos Quiñones, reportó para las cefalosporinas entre (48-52 %) de resistencia.22 Y en un hospital de tercer nivel Suárez publicó elevados porcentajes de resistencia a cefalosporinas (47,5 %).24 Sin embargo, nuestros resultados discrepan con los publicados por González, que encontró en una investigación realizada en Cuba en aislamientos de E. coli, una resistencia de 5,7 % a ceftriaxona y de 2,9 % a ceftazidima y en aislamientos de K. pneumoniae la resistencia fue de 14,3 % para ceftriaxona y ceftazidima.25
Las BLEEs se asocian con resistencia a múltiples antibióticos como aminoglucósidos, cloranfenicol, trimetoprim-sulfametoxazol y quinolonas, lo que implica que el clínico tenga pocas opciones para el tratamiento de pacientes con ITU causadas por cepas de enterobacterias productoras de BLEEs.3,14,18,24
Consideramos que la alta resistencia al ácido nalidíxico y trimetoprim-sulfametoxazol en ambos microorganismos, está relacionado con el uso de forma empírica durante décadas en Cuba para el tratamiento de la ITU no complicada en pacientes pediátricos y adultos y de otras enfermedades infecciosas. El porcentaje de aislamientos resistentes a las drogas antes mencionadas constituye una importante alerta para las autoridades de salud y muestra un notable incremento al ser comparado con estudios precedentes en Cuba.7,9
El empleo irracional e indiscriminado de estas drogas ha conllevado, sin duda, a la aparición de aislamientos multirresistentes. Este fenómeno posee múltiples implicaciones, siendo la más importante la falla en el tratamiento de la enfermedad al agotar las opciones terapéuticas, incluso para los antimicrobianos recomendados de segunda línea.
El incremento de la multirresistencia bacteriana es un fenómeno a nivel mundial. El problema de las resistencias es mayor cuando implica a más de una familia de antibióticos; así, en nuestro trabajo se observa cómo la multirresistencia se presenta en 57,2 % de los aislamientos de E. coli y 56,4 % de K. pneumoniae. Lo encontrado en este estudio coincide con lo informado en otros trabajos realizados en Irán, Mongolia, Sierra Leona y Perú, que reportaron porcentajes de multirresistencia entre 45,9 % y 93,9 % en aislados de E. coli y K. pneumoniae de muestras de orina.15,23-27
También despierta interés la amplia variedad de perfiles de multirresistencia detectados en el presente trabajo. Las drogas que integran la mayoría de los patrones son: Trimetoprim sulfametoxazol, ácido nalidíxico, gentamicina y ciprofloxacina. Una diversidad de patrones de resistencia antibiótica en cepas de E. coli y K. pneumoniae uropatógenas han reportado investigadores internacionales.2,26-28 El estudio de patrones de resistencia antibiótica es una herramienta útil para guiar el tratamiento empírico de una infección.
Como limitantes del estudio pudiéramos mencionar que no se realizaron estudios moleculares para determinar la presencia de genes de resistencia y no se realizó la confirmación fenotípica en las cepas con resistencia a las cefalosporinas para determinar la presencia de BLEE.
En conclusión, los resultados de este trabajo llaman la atención sobre la circulación de cepas resistentes a cefalosporinas de tercera generación en las infecciones de las vías urinarias adquiridas en la comunidad e informa los antibióticos (nitrofurantoína y amikacina) que pueden ser utilizados para combatirlas de forma empírica en esta área geográfica.














