Introducción
Mejorar el tratamiento de las fracturas provocadas por enfermedades no transmisibles es un paso fundamental para abordar la carga mundial de traumatismos. Las afecciones musculoesqueléticas, al igual que las fracturas abiertas, son un subconjunto significativo de esa carga general de traumatismos en América Latina, la región con las tasas más altas de muertes por accidentes de tránsito per cápita en todo el mundo.1) A pesar del aumento creciente de los traumatismos, existe un pequeño volumen de estudios ortopédicos latinoamericanos presentes en la literatura. Esto indica una importante oportunidad para examinar las brechas de conocimiento específicas de la región en el cuidado musculoesquelético.2,3,4,5,6,7
Dadas las diferentes condiciones socioeconómicas en los países de América Latina, tanto los factores específicos de cada país, como el acceso a los recursos, la experiencia de los cirujanos y el entorno del tratamiento, pueden determinar los estándares de atención ortopédica entre los países de ingresos bajos y medianos (PIBM).8 Existen preguntas sobre tratamiento, potencialmente críticas, sobre los problemas que enfrentan las poblaciones específicas de pacientes en América Latina, ello incluye el manejo de las fracturas abiertas de tibia en Cuba.
Cuba, un país con recursos limitados, es único en su sistema nacional de salud estandarizado, la coherencia en la educación y las similitudes entre los programas de formación de posgrado. Además, las lesiones musculoesqueléticas en Cuba son la segunda causa más alta de discapacidad permanente total entre su fuerza laboral, lo que ilustra la urgencia de mejorar.9 A diferencia de muchos otros países latinoamericanos, Cuba destina un porcentaje grande de su producto interno bruto al gasto en salud, con indicadores de salud similares a los observados en países de ingresos altos (PIA).10,11,12 El examen de los patrones de tratamiento de lesiones exclusivos de Cuba puede ayudar a determinar la asignación de recursos y, en última instancia, ayudar a mejorar la atención al paciente. Este artículo tiene como objetivo describir los patrones de tratamiento de la fractura abierta de tibia en Cuba, y comparar las características del manejo agudo y tardío en siete provincias del país.
Métodos
Diseño de encuestas
Este estudio transversal encuestó a 67 cirujanos ortopédicos cubanos que tratan lesiones traumáticas como fracturas abiertas. Se utilizó un método de muestreo por conveniencia para identificar a los cirujanos ortopédicos locales a través de la Sociedad Cubana de Ortopedia y Traumatología (SCOT), el Consorcio Académico de Investigación Ortopédica, la Asociación de Cirujanos de Traumatología Ortopédica de las Américas (ACTUAR). Este estudio fue aprobado por la Junta de Revisión Institucional local de la Universidad de California, San Francisco.
Se diseñó una encuesta electrónica para evaluar las preferencias de tratamiento de los cirujanos ortopédicos cubanos para las fracturas abiertas de la diáfisis tibial. También se reportó información demográfica, incluyendo sexo, años de práctica, tipo de práctica y ámbito de práctica (Tabla 1).
Tabla 1 Datos demográficos de los encuestados
| Información demográfica de los encuestados | Total n (%) |
|---|---|
| Masculino | 64 (95,5) |
| Femenino | 3 (4,5) |
| Años de práctica | |
| 0 - 5 | 16 (24,4) |
| 6 - 10 | 7 (11,1) |
| 11 - 15 | 7 (11,1) |
| 16 - 20 | 8 (12,7) |
| > 20 | 25 (39,7) |
| Especialidad en trauma ortopédico | 35 (53,8) |
| Entorno de la práctica | |
| Práctica académica | 7 (10,4) |
| Práctica en hospital público | 42 (62,7) |
| Combinación | 18 (26,9) |
| Localización de la práctica | |
| Urbano | 66 (100) |
| Suburbano | 0 |
| Rural | 0 |
| Responsables de residentes | 62 (94) |
| Número de fracturas abiertas de tibia tratadas cada año | |
| 0 - 10 | 20 (30,3) |
| 11 -20 | 30 (45,4) |
| 21 - 30 | 5 (7,6) |
| 31 - 40 | 4 (6,1) |
| 41 - 50 | 2 (3,0) |
| > 50 | 5 (7,6) |
| Porcentaje de fracturas que se presentan en el hospital dentro de las primeras 24 horas | |
| < 10 % | 11 (16,9) |
| 11 - 25 % | 2 (3,1) |
| 26 - 50 % | 4 (6,2) |
| 51 - 75 % | 1 (1,5) |
| 76 - 90 % | 4 (6,2) |
| > 90 % | 43 (66,1) |
*Algunos encuestados no informaron varios datos demográficos.
El número de fracturas abiertas de tibia tratadas anualmente en sus respectivas instituciones, y el porcentaje de tales lesiones que se presentan en el hospital dentro de las primeras 24 horas también formaron parte del cuestionario. Todas las preguntas de la encuesta se distribuyeron en español, y se utilizó la técnica de traducción inversa.13 Las respuestas de la encuesta se recopilaron y administraron mediante la utilización de una plataforma de software segura basada en la web, ResearchElectronic Data Capture (REDCap). Se requirió que los encuestados fueran identificables, para lo cual se enumeraron sus nombres e información de contacto en un esfuerzo por mitigar cualquier respuesta de encuesta duplicada. El período de la encuesta fue de cuatro semanas, con recordatorios de seguimiento semanales.
El tratamiento de las fracturas abiertas de tibia se clasificó en dos grupos: Clasificación de Gustilo-Anderson Tipo I y II (GA-I/II) y Clasificación de Gustilo-Anderson Tipo III (GA-III).14 Entre ambas categorías, las preferencias de tratamiento de los encuestados fueron determinadas de acuerdo con cuatro dominios: profilaxis antibiótica, irrigación y desbridamiento, estabilización de fracturas y tratamiento de heridas (Tablas 2 y 3).
Tabla 2 Selección de tratamiento en el manejo de fracturas abiertas: profilaxis antibiótica e irrigación y desbridamiento
| Antibioticoterapia profiláctica | GA-Type I/II n (%) | GA-Type III n (%) |
|---|---|---|
| Vía de administración de los antibióticos | ||
| Intravenoso | 38 (57,6) | 22 (33,8) |
| Antibiótico local | - | - |
| Antibióticos intravenoso y local | 28 (42,4) | 43 (66,2) |
| Tiempo óptimo de administración de antibióticos | ||
| < 3 horas | 63 (95,4) | 64 (97) |
| 3 - 6 horas | 2 (3,03) | 1 (1,5) |
| 6 - 24 horas | 1 (1,52) | 1 (1,5) |
| > 24 horas | - | - |
| Tiempo promedio actual de administración de antibióticos | ||
| < 3 horas | 47 (71,2) | 47 (71,2) |
| 3 - 6 horas | 14 (21,2) | 14 (21,2) |
| 6 - 24 horas | 5 (7,6) | 5 (7,6) |
| > 24 horas | - | - |
| Tiempo posoperatorio de administración de antibióticos profilácticamente | ||
| No administración | 2 (3,0) | 1 (1,5) |
| 24 horas | 3 (4,5) | 1 (1,5) |
| 48 horas | 4 (6,1) | 1 (1,5) |
| 72 horas | 25 (37,9) | 17 (25,8) |
| > 72 horas | 32 (48,5) | 46 (70,0) |
| Tipo de antibiótico+ | ||
| 1ra generación cephalosporina | 49 (73,1) | 44 (65,7) |
| 3ra generación cephalosporina | 5 (7,5) | 13 (19,4) |
| Aminoglycosido | 25 (37,3) | 43 (64,2) |
| Penicillin | 15 (22,4) | 15 (22,4) |
| Vancomycin | - | - |
| Piperacillin/tazobactam | 1 (1,5) | 2 (3,0) |
| Metronidazol | 17 (25,4) | 29 (43,3) |
| Irrigación y debridamiento | ||
| Tiempo óptimo para el debridamiento quirúrgico definitivo | ||
| < 6 horas | 61 (92,4) | 62 (93,9) |
| 6 - 24 horas | 5 (7,6) | 3 (4,5) |
| 24 - 48 horas | - | 1 (1,5) |
| El tiempo de debridamiento no es importante | - | - |
| Tiempo promedio actual para el debridamiento quirúrgico definitivo | ||
| < 6 horas | 36 (54,6) | 41 (62,1) |
| 6 - 24 horas | 28 (42,4) | 23 (34,8) |
| 24 - 48 horas | 2 (3,0) | 1 (1,5) |
| > 48 horas | - | 1 (1,5) |
| Razón para la demora del debridamiento | ||
| Decisión o preferencia del cirujano | 2 (3,0) | 1 (1,5) |
| No disponibilidad de personal o quirófano para la intervención | 30 (45,4) | 32 (48,5) |
| No contar con equipamiento necesario e implantes | - | 30 (45,4) |
| Demora en la llegada del paciente al hospital | 34 (51,5) | 1 (1,5) |
*Múltiples respuestas seleccionadas para el régimen de antibióticos
Tabla 3 Decisiones de tratamiento en el manejo de fracturas abiertas: estabilización de fracturas y manejo de heridas
| Estabilización de fracturas | GA-Type I/II n (%) | GA-Type III n (%) | Todos los tipos n (%) |
|---|---|---|---|
| Método de tratamiento | |||
| Fijación interna primaria | 28 (42,4) | - | - |
| Fijación interna retrasada | 33 (50) | 29 (43,9) | - |
| Fijación externa definitiva | 4 (6,1) | 35 (53,1) | - |
| Yeso o férula definitivos | 1 (1,5) | 2 (3,0) | - |
| Método primario de fijación interna | |||
| Placa de bloqueo | 3 (4,9) | 2 (6,5) | - |
| Placa sin bloqueo | 8 (13,1) | 5 (16,1) | - |
| Clavo intramedular sin rimar | 40 (65,6) | 18 (58,1) | - |
| Clavo intramedular rimado | 10 (16,4) | 6 (19,3) | - |
| Razón principal para usar la fijación interna retrasada | |||
| Riesgo de infección | 28 (84,9) | 30 (96,8) | - |
| Costo de los implantes | 2 (6,1) | 1 (3,2) | - |
| Entrenamiento/nivel de confort | - | - | - |
| Otros | 3 (9,1) | - | - |
| Manejo de heridas | |||
| Tiempo de cierre de heridas | |||
| Cierre primario al momento de la fijación definitiva | 32 (48,5) | 5 (7,6) | - |
| Cierre retrasado | 34 (51,5) | 61 (92,4) | - |
| Especialidad quirúrgica responsable de la mayoría de los procedimientos de cobertura | |||
| Cirugía ortopédica | - | - | 21 (32,3) |
| Cirugía plástica | - | - | 27 (41,5) |
| Cirugía general | - | - | 17 (26,2) |
| Cirugía ortopédica y plástica | - | - | - |
| La mayoría de las fracturas de Gustilo IIIB se tratan con procedimientos de cobertura | |||
| Sí | - | - | 53 (80,3) |
| No | - | - | 13 (19,7) |
| Razón para no usar procedimientos de solapa en su hospital+ | |||
| Nivel/comodidad de entrenamiento del cirujano | - | - | 9 (13,4) |
| Preferencia del cirujano | - | - | 6 (9,0) |
| Falta de personal operatorio o espacio disponible | - | - | - |
| El paciente no puede pagar los gastos | - | - | - |
| Falta de equipos e implantes necesarios | - | - | 2 (3,0) |
| Falta de cirujanos plásticos | - | - | 3 (4,5) |
*No todos los encuestados informaron de varios datos; +Se podrían seleccionar varias respuestas.
Método estadístico
Las estadísticas resumidas se calcularon y agruparon según provincia de los encuestados; los resultados se subdividieron en dos grupos: La Habana (n= 32) y las otras seis provincias, Matanzas, Cienfuegos, Villa Clara, Sancti Spíritus, Camagüey y Guantánamo (n=35). Las comparaciones entre los dos grupos se realizaron mediante la aplicación de las pruebas exactas de Fisher de 2 colas con α = 0,05 como nivel de significancia. Todos los análisis se realizaron con STATA SE Versión 16.1 (StataCorp).
Resultados
La encuesta fue completada por los 67 cirujanos ortopédicos, que representan a siete de las quince provincias de Cuba: La Habana, Matanzas, Cienfuegos, Villa Clara, Sancti Spíritus, Camagüey y Guantánamo (Fig.).
No pudimos obtener respuestas de los cirujanos de las otras ocho provincias del país. Se invitó a participar en esta encuesta a ciento cincuenta y ocho cirujanos en total, lo que arrojó una tasa de respuesta del 42 %. La mayoría de los encuestados informaron que ejercen en un hospital público (63 %), en un entorno urbano (100 %), y supervisan a los residentes (94 %). Los encuestados generalmente han estado en la práctica médica durante más de 20 años (40 %). Más de la mitad de los encuestados han completado una beca en trauma musculoesquelético (54 %) e informaron que más del 90 % de las fracturas abiertas de tibia se presentan en el hospital dentro de las 24 horas posteriores a la lesión (66 %). Además, casi la mitad de los encuestados tratan una media de 11 a 20 fracturas abiertas de tibia al año (45 %).
Con respecto a la preferencia de tratamiento de profilaxis antibiótica, el 58 % informó que se administró por vía intravenosa solo para las fracturas GA-I/II, mientras que la mayoría de los encuestados prefirió la administración intravenosa con antibióticos locales para las fracturas GA-III (66 %). El momento óptimo para administrar antibióticos se considera dentro de las tres horas posteriores a la presentación en el hospital para los tipos de fractura GA-I/II y GA-III (95 % y 97 % respectivamente). En la práctica, la mayoría de los encuestados informó haber administrado antibióticos dentro de las tres horas posteriores a la presentación del paciente en el hospital para los tipos de fractura (GA-I/II y GA-III) (71 %). Para el cuidado postoperatorio de fracturas abiertas, se administraron antibióticos durante un curso de más de 72 horas para las fracturas GA-I/II (49 %) y las fracturas GA-III (70 %). Los encuestados informaron con mayor frecuencia que administraban cefalosporina de primera generación para las fracturas GA-I/II (73 %), además, que algunos encuestados administraban aminoglucósido (37 %) y metronidazol (25 %). De manera similar, con respecto a las fracturas GA-III, los encuestados administraron con mayor frecuencia cefalosporinas de primera generación (66 %) y aminoglucósidos (65 %).
En cuanto a la irrigación y el desbridamiento, se consideró que el tiempo óptimo para el desbridamiento quirúrgico definitivo era menos de 6 horas después de la presentación en el hospital en el caso de las fracturas GA-I/II (92 %) y GA-III (94 %). En la práctica, más de la mitad de los encuestados informaron haber realizado el desbridamiento quirúrgico definitivo dentro de las 6 horas para las fracturas GA-I/II (55 %) y GA-III (62 %). El 42 % informó haber realizado el desbridamiento quirúrgico dentro de un período de tiempo de 6 a 24 horas para las fracturas GA-I /II y el 35 % para las fracturas GA-III. Las razones del desbridamiento demorado se debieron a la demora en la llegada del paciente con fracturas GA-I/II (52 %), la falta de equipo o implantes necesarios para las fracturas GA-III (45 %), y la falta de personal quirúrgico o espacio disponible para fracturas GA-I II (45 %) y GA-III (49 %).
La estabilización de la fractura en las fracturas GA-I /II se maneja más comúnmente con fijación interna retardada (50 %), seguida de fijación interna primaria (42 %) y la mayoría de los encuestados citan el riesgo de infección como la razón más común para esta demora (85 %). También se informó que los clavos intramedulares no fresados son un método primario común de fijación interna para las fracturas GA-I/II (67 %) y las fracturas GA-III (58 %). Para las fracturas GA-III, la fijación externa definitiva (53 %) también se citó como un método de tratamiento común, junto con la fijación interna retardada (44 %). Por el contrario, el tratamiento de las fracturas GA-III con clavos intramedulares fresados se informó con mucha menos frecuencia para las fracturas GA-I/II (16 %) y GA-III (19 %), junto con placas de bloqueo (5 % y 7 %), respectivamente. El riesgo de infección fue la razón más común que contribuyó a los enfoques de tratamiento (97 %).
Preferencia por el cierre primario de la herida en el momento de la fijación definitiva (49 %) fue similar a la del cierre retrasado (51 %) para las fracturas GA-I/II. Hubo una preferencia abrumadora por el cierre retrasado (92,4 %) para las fracturas GA-III. La mayoría de los encuestados (80 %) informaron que trataron las fracturas GA-IIIB con una cobertura de heridas de tejido blando.
Además, la especialidad de cirugía plástica (42 %) con mayor frecuencia realizó cobertura de tejidos blandos, junto con los cirujanos ortopédicos (32 %) y con los cirujanos generales (26 %). El nivel de formación del cirujano y la falta de comodidad fueron citadas como razón principal para no realizar procedimientos de colgajo (13 %). La preferencia del cirujano (9 %), la falta de cirujanos plásticos (5 %) y la falta de equipo necesario (3 %) fueron otros factores determinantes.
También se compararon las preferencias de tratamiento entre La Habana versus las otras provincias estudiadas: Matanzas, Cienfuegos, Villa Clara, Sancti Spíritus, Camagüey y Guantánamo (Tabla 4).
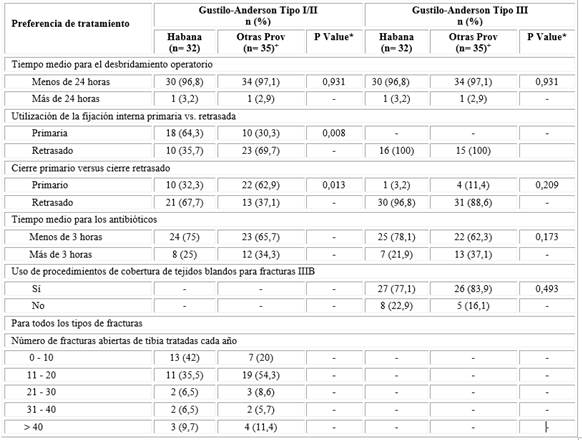
Tabla 4 Comparación de preferencia de tratamiento por La Habana vs. Matanzas, Cienfuegos, Villa Clara, Sancti Spíritus, Camagüey y Guantánamo
*Todas las pruebas de importancia se completan con la prueba exacta de Fisher (⍺ = 0,05)
+El grupo "Otras Provincias" incluye Matanzas, Cienfuegos, Villa Clara, Sancti Spíritus, Camagüey, Guantánamo.
Para las fracturas GA-I/II, los cirujanos que la practican en La Habana utilizan más comúnmente, la fijación interna primaria, en comparación con los cirujanos de las otras provincias (64,3 % versus 30,3 %, p= 0,008). Además, en cuanto al cierre de la herida por fracturas GA-I/II, los cirujanos de otras provincias realizaron con mayor frecuencia el cierre primario en el momento de la fijación definitiva, en comparación con los cirujanos de La Habana (62,9 % versus 32,3 %, p= 0,013). Para las fracturas GA-III, la mayoría de los cirujanos, tanto de La Habana (88,6 %), como de las demás provincias (96,8 %) trataron estas lesiones con cierre diferido.
Discusión
Las fracturas abiertas de la diáfisis tibial contribuyen significativamente a la carga general de trauma en América Latina. Sin embargo, sigue habiendo una relativa ausencia de estudios de trauma ortopédico centrados en los países de América Latina. Buscamos identificar las preferencias de tratamiento de las fracturas abiertas de tibia GA-I/II y GA-III en Cuba mediante la evaluación de cuatro dominios del manejo de tibia: profilaxis antibiótica, irrigación y desbridamiento quirúrgico, estabilización de fracturas y tratamiento de heridas.15,16,17,18
Antibióticos
Pautas de tratamiento en PIA generalmente coinciden en que el momento más óptimo para la administración de antibiótico en una fractura abierta es dentro de las tres horas posteriores al momento de la lesión, lo que reduce el riesgo de infección.19,20,21,22 Nuestros hallazgos por tiempo para la administración de antibióticos entre los cirujanos cubanos son consistentes con los patrones de tratamiento identificados por Albright y otros en todos los países de América Latina.23 La mayoría de los encuestados administraron antibióticos dentro de las tres horas posteriores a la presentación del paciente en el hospital después de una fractura abierta.22 Sin embargo, el período de tiempo preferido para administrar antibióticos después de la operación no se describió regionalmente. En Cuba, los encuestados informaron una preferencia por la administración de antibióticos posoperatorios durante un ciclo de 72 horas o más para todos los tipos de fracturas abiertas (GA-I/II y III). Aunque los efectos de los ciclos prolongados de administración de antibióticos son controvertidos,24 es probable que sean parte de las prácticas estándares de tratamiento cubanas. Un estudio de trauma cubano que examinó las fracturas abiertas de la diáfisis de tibia informó de manera similar un ciclo de tres días de antibióticos posoperatorios para las fracturas GA-I/II y hasta cinco días para las fracturas GA-III.25
La cefalosporina de primera generación, el aminoglucósido, la penicilina y el metronidazol se administraron con mayor frecuencia para el tratamiento de las fracturas abiertas de tibia GA-I/II en Cuba. El uso de aminoglucósidos y penicilina para tratar fracturas GA-I/II en Cuba, junto con metronidazol, es particular en Cuba, en relación con las preferencias generales de tratamiento de tibia abierta de América Latina en el uso de cefalosporinas de primera generación, cefalosporinas de tercera generación y aminoglucósidos. En Cuba, se hace hincapié en los antibióticos intravenosos y locales, estos últimos administrados en combinación con cemento óseo,26 que se ha demostrado ventajoso para reducir el riesgo de infección, en particular en las fracturas GA-III.27 Si bien se investiga más sobre la duración y el tipo preferido de antibiótico local valdría la pena considerar una posible explicación de si esto puede deberse a preocupaciones relacionadas con el retraso en la atención ortopédica.28,29
Desbridamiento
La irrigación oportuna y el desbridamiento quirúrgico mejoran los resultados de las fracturas abiertas de tibia.26,30 En Cuba, en todas las provincias, la irrigación y el desbridamiento se realizaban generalmente dentro de las seis horas posteriores a la presentación de la lesión en el hospital, con aproximadamente el 97 % de todos los tipos de fracturas abiertas tratados dentro de las 24 horas. Si bien Cuba es considerada como un país de ingresos medios (MIC) por el Banco Mundial,31 su reporte del 97 % de todas las fracturas abiertas que reciben desbridamiento operativo en 24 horas es más similar a las tasas (98 - 100 %) de los PIA en América Latina.23 Esto puede deberse a que la mayoría de los encuestados viven en una zona urbana. Además, como se mencionó anteriormente, hay aspectos únicos del sistema de salud cubano que permiten una atención sanitaria y una infraestructura más universales y estandarizadas. Esto puede permitir el tratamiento de las fracturas abiertas de manera más oportuna de lo que se anticiparía de otro modo para un país de ingresos bajos o medianos. Aunque es poco común, la demora en la llegada del paciente, la falta de personal quirúrgico disponible y, específicamente en el caso de las fracturas GA-III, la falta de equipo e implantes necesarios fueron las razones más comunes para la demora, y son los problemas más habituales reportados en América Latina.22
Tratamiento de las heridas
Los cirujanos ortopédicos, particularmente los que tienen recursos limitados, han informado barreras para la cobertura adecuada de tejidos blandos después de fracturas abiertas, particularmente aquellas que requieren equipo y capacitación experta en reconstrucción de tejidos blandos.32 Un estudio examinó estas barreras para los procedimientos de cobertura de heridas de tejidos blandos para ortopedia. Los cirujanos en América Latina informaron que 38,9 % de los cirujanos participantes solían realizar procedimientos de colgajo en sus instituciones, 29,4 % lo atribuía a la falta de disponibilidad de personal quirúrgico y 23 % informaba la falta de recursos en su institución.33 En otros estudios de cobertura de tejidos blandos realizados en los países de ingresos bajos y medianos, la cobertura inadecuada de tejidos blandos provocó una mala calidad de vida (CdV), altas tasas de complicaciones y graves efectos socioeconómicos.33,34
En este estudio, los participantes reportaron que tanto los cirujanos plásticos como los cirujanos ortopédicos tratan este tipo de heridas con procedimientos de colgajo. A diferencia de lo informado para América Latina, en general, no se informó que la falta de cirujanos plásticos fuera un factor determinante para las demoras en el procedimiento de colgajo. Además, los cirujanos ortopédicos cubanos encuestados no atribuyeron que el costo de los implantes fuera una razón para el desbridamiento demorado. Si bien una proporción relativamente grande del producto interno bruto de Cuba, 11,7 %, se destina al gasto en atención médica, los cirujanos ortopédicos cubanos aún notan barreras relacionadas con los recursos, incluyendo la falta de equipos e implantes necesarios para tratar adecuadamente las lesiones musculoesqueléticas.
Hubo diferencias entre provincias en el manejo del cierre de heridas después de las fracturas GA-I/II en todo el país. Los cirujanos de otras provincias informaron que realizaron el cierre primario en el momento de la fijación definitiva de las fracturas GA-I/II con mayor frecuencia que los que practicaban en La Habana (63 % versus 32 %, p= 0,013). Esta diferencia de tratamiento también fue identificada por Albright y otros entre los MIC y los PIA en América Latina.23 Una de las posibles razones de la mayor tasa de cierre primario entre los cirujanos de otras provincias en comparación con los cirujanos de la Habana puede ser la incapacidad para regresar al quirófano debido a la falta de personal o infraestructura hospitalaria. Por esta razón, los cirujanos pueden decidir principalmente el cierre de la herida en el momento de la fijación definitiva. Estas diferencias existen a pesar de los puntos en común en la educación y el acceso a los recursos en todo el país, y representan un área posible para el desarrollo de protocolos de mejores prácticas.
Estabilización de fracturas
De acuerdo con publicaciones anteriores, la fijación interna se identificó como el método de estabilización de fracturas más común para las fracturas GA-I/II.35 Mientras que los encuestados en La Habana (n= 32) prefirieron la fijación interna primaria con mayor frecuencia, los de las otras seis provincias (n= 35) apoyaron la utilización de la fijación interna retardada para las fracturas GA-I/II. En particular, ningún cirujano utilizó la fijación interna primaria para fracturas GA-III. Además, aunque no se encontraron diferencias de tratamiento significativas entre el manejo quirúrgico para las fracturas abiertas,36,37 los participantes de este estudio que utilizaron fijaciones internas manifestaron una preferencia por los clavos sin fresar para GA-I/II y GA-III, en lugar de los clavos fresados. Esta práctica es similar a los hallazgos que Bhandari y otros encontraron cuando se consultó a un grupo de cirujanos internacionales que representaban a cada continente.35 Los resultados mostraron que la fijación de clavos sin fresar fue más popular para las fracturas de alta energía que para las de baja energía.
De manera similar, la mayoría de los encuestados cubanos indicaron una preferencia por tratar las fracturas abiertas de tibia con clavos intramedulares, pero esta preferencia por el uso de clavos intramedulares disminuyó con la gravedad del tejido blando.35 En los países de ingresos altos el clavado intramedular se ha convertido en el estándar de atención para las fracturas abiertas. Ofrece una recuperación y movilización más temprana y, por lo general, evita complicaciones, y ha sustituido el uso de la fijación externa y el yeso como métodos de tratamiento definitivos.36
Este estudio proporciona una descripción actual de los patrones de tratamiento de las fracturas abiertas en Cuba e información sobre un tema que está relativamente indocumentado en la literatura. También constituye una ayuda potencial para actualizar las pautas de tratamiento estandarizadas y las mejores prácticas en Cuba.
Limitaciones
Se señalan algunas limitaciones en este estudio. Todos los encuestados practicaron en un entorno urbano y es posible que no reflejen adecuadamente los patrones de tratamiento de los cirujanos ortopédicos que ejercen en entornos rurales. Aunque los métodos de tratamiento ortopédico en entornos rurales no estuvieron representados en este estudio, los resultados aún se pueden utilizar para mejorar las brechas en la atención del trauma ortopédico en Cuba.
El número de respuestas a la encuesta también es pequeño en relación con la población de Cuba y solo representa a siete de las quince provincias de la isla, lo que limita la generalización de los resultados a todo el país. Sin embargo, las siete provincias en el estudio están distribuidas de manera uniforme por toda la isla y pueden brindar una visión uniforme de las preferencias cubanas de tratamiento de fracturas de tibia abiertas debido a su programa nacional de salud estandarizado, a las pautas de tratamiento, y a la coherencia en educación y programas de formación de posgrado.
Conclusiones
El tratamiento de fracturas abiertas de tibia en Cuba es generalmente consistente con otros países de América Latina. En particular, se informaron diferencias en los métodos de estabilización de fracturas y tratamiento de heridas entre provincias. Esto destaca una oportunidad de evaluar si es el resultado de diferencias en la formación quirúrgica, o en la disponibilidad de recursos. Estos hallazgos pueden ayudar a abordar las posibles formas de optimizar la atención al paciente, específicamente a través de la capacitación especializada, la asignación de recursos y el establecimiento de prioridades de políticas de atención médica.