Introducción
Las lesiones de los cartílagos que cubren las articulaciones provocan la incapacidad funcional de los pacientes. La edad, los traumatismos previos, los trastornos degenerativos y vasculares, la práctica de actividades deportivas de gran impacto biomecánico, las infecciones y las enfermedades sistémicas constituyen factores causantes de esta afección.1,2,3) Los síntomas y los signos varían, desde una presentación asintomática a otra con dolor intenso. La mecánica articular se deteriora por bloqueo, inflamación y limitación del movimiento de la articulación.4,5
El tratamiento conservador de las lesiones de cartílago tiene un efecto limitado. Por ello las modalidades quirúrgicas desempeñan un papel importante en la recuperación del tejido.6.7) Estas se dividen en dos grupos: las que conservan la placa subcondral y las que no lo hacen.8,9) Para las primeros se han descrito varias técnicas, realizadas por artrotomía o vía artroscópica, como la nanofractura que ofrece múltiples ventajas al enfermo.10,11,12
Debido a la importancia de este tema y la incidencia de estas lesiones, por lo general, de difícil tratamiento, se revisó el tema con el objetivo de describir los elementos más importantes sobre la técnica de nanofracturas en pacientes con lesiones de cartílago.
Métodos
La búsqueda y análisis de la información se hizo en 62 días (del primero de julio al 31 de agosto de 2022) y se emplearon los siguientes términos: articular cartilage defects, microfracture, nanofracture, chondral lesions, bone marrow stimulation techniques, drilling, cartilage lesions fractures. Se revisaron 311 artículos en las bases de datos PubMed, Hinari, SciELO y Medline mediante el gestor de búsqueda y administrador de referencias EndNote. Las palabras seleccionadas para la búsqueda se tomaron de MeSH (Medical Subject Headings). Se consideraron todos los estudios de lesiones de cartílago en la articulación de la rodilla. Se excluyeron las investigaciones en animales.
Desarrollo
Las lesiones de cartílago en la rodilla es elevada. Fodor13 y otros estudiaron 444 pacientes con artroscopia y esta afección estaba presente en 355 casos; la edad media de los enfermos resultó de 42,19 ± 11,68 con un rango de 16 a 60 años. De acuerdo con la clasificación de la International Cartilage Repair Society (ICRS), predominaron las lesiones tipo II, seguidas de las tipo I, con un 25,9 %, y las tipos III y IV con 10,9 % y 6,9 %, respectivamente. Más de la mitad de las lesiones se localizaron en el cóndilo femoral medial.
La perforación, la abrasión, las microfracturas y las nanofracturas se indican en lesiones tipo III y IV, cuando hay dolor en la articulación, y daños del menisco y los ligamentos. Las tipos III y IV, sin afección de la integridad de la placa subcondral, resultan menos frecuentes al compararlas con las tipo I y II. De esta manera, se agrupan en lesiones simples (tipos I y II) y complejas (tipos III y IV).
Los procedimientos para restaurar o reparar el cartílago articular sin afectación de la placa subcondral tienen dos objetivos:13,14,15)
perforar el hueso subcondral para liberar los factores de crecimiento, las citoquinas y las células de la médula ósea, y favorecer la formación de un coágulo pluripotencial que ocupe el defecto condral y construya un fibrocartílago reparador.
permitir la descompresión del hueso subcondral debido al edema óseo.
Las perforaciones de Pridie en 1959 constituyeron el primer procedimiento utilizado en estos casos.16 Penetraban la placa subcondral mediante barrenas, pero la necrosis térmica alrededor de la abertura motivó su desuso. En 1980 Johnson17 introdujo la artroplastia de abrasión, que consistía en usar la fresa para realizar una resección de uno a tres milímetros de la placa subcondral; esto provocaba el sangrado del área y la comunicación con el hueso subcondral, lo cual debilitaba la placa con peligro de rotura y cambios degenerativos precoces.
Steadman18 y otros implementaron la microfractura ese mismo año. Resultaba un método barato, fácil de aplicar, reproducible y seguro, y no producía necrosis térmica. Se hacían perforaciones de 3 a 4 mm de profundidad, separadas con igual medida entre cada una para evitar la lesión de la placa subcondral. Aunque en menor cuantía, si se compara con la artroplastia de abrasión y las perforaciones de Pridie, continuaba la posibilidad de que se debilitara la placa subcondral y su profundidad no permitía que se concentraran gran número de células reparadoras.
Benthien y Benrens19) describieron la nanofractura como la técnica de perforación y estimulación de la placa subcondral. Una aguja de 1 mm penetra 9 mm y la separación entre las perforaciones es de 3 a 5 mm. La nanofractura permite conservar mejor la placa subcondral y, al ser más profunda, favorece la salida de las células reparadoras. Aunque se considera un método prometedor, hasta la actualidad no existen estudios a largo plazo sobre sus resultados (fig. 1).
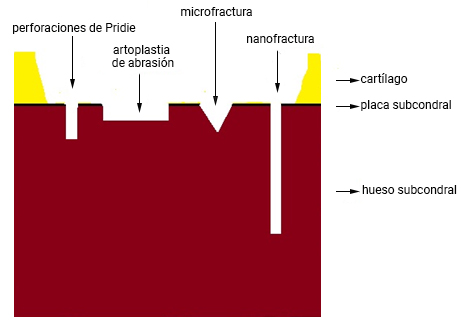
Fig. 1 - Representación gráfica de los métodos para restaurar el cartílago articular con conservación de la placa subcondral.
Las diferencias entre microfractura y nanofractura se basa en varios factores como grosor del instrumento, profundidad en el hueso subcondral, conservación de la placa subcondral, formación de colágeno tipo II, restauración de la superficie articular e inconvenientes con el instrumental (tabla).20,21,22
Tabla -Diferencias entre micro y nanofracturas
| grosor | de 3 a 4 mm | de 1,5 a 2 mm |
| profundidad en el hueso subcondral | menos profunda: 5 mm | más profunda: de 9 a 10 mm, es tres veces más profunda que la microfractura. |
| conservación de la placa subcondral | menor | mayor |
| formación de colágeno tipo II | menor | mayor debido a la profundidad. |
| restauración de la superficie subcondral | peor | mejor |
| inconvenientes con el instrumental | muy pocas | las agujas se doblan, y no permiten la perforación en el ángulo correcto. |
Se sugiere no resecar todo el tejido de cartílago alrededor de la lesión, en especial en las lesiones de tipo III, pues, aunque en menor cuantía, quedan células propias del cartílago cercanas a la lesión que ayudan a la reparación. Estas técnicas de estimulación de la placa subcondral pueden acompañarse por otras de recuperación biológica como el uso de plasma rico en plaquetas, andamios e injertos de condrocitos.23,24,25
Aunque se han diseñado instrumentos para la realización de nanofracturas, estos no se encuentran disponibles en todos los escenarios. Por ello, se recomienda el empleo de otras variantes como un Kirschner de 1 mm, un dado de fijador externo tipo Hoffman® y un deslizador de suturas para la reparación de meniscos. El dado del fijador se coloca a 9 mm del tope del deslizador y así se garantiza la longitud de la perforación deseada (fig. 2).26,27,28

Fig. 2 - Dispositivo para la realización de nanofracturas en el cartílago articular: A) Elementos por separado, B) perfil lateral, C) perfil de frente.
La técnica con este instrumento se puede realizar por artrotomía o vía artroscópica. El deslizador de sutura tiene una curvatura que aborda gran parte de la superficie articular. Para penetrar el Kirschner se martilla sobre el dado del fijador externo, y la forma puntiaguda del alambre facilita su entrada a la placa subcondral.29,30














