Introducción
Desde su aparición en Wuhan, China, el coronavirus del tipo 2 del síndrome respiratorio agudo severo (SARS-CoV-2), agente causal de la enfermedad denominada COVID-19, se ha propagado en la población humana, causando más de 430 millones de infecciones y unos seis millones de muertes hasta febrero de 2022.1 Las características clínicas de esta enfermedad involucran muchos síntomas y signos descritos previamente para los virus respiratorios estacionales,2 pero también algunos otros que la distinguieron sobre todo a inicios de 2020 como la anosmia, la ageusia y la hipoxia silenciosa.3 Sin embargo, la presentación clínica de la COVID-19 en diversas partes del mundo no es homogénea. Desde el inicio del brote se han descrito diferencias entre las características clínicas, la evolución y el pronóstico de los pacientes de distintas localidades. Un estudio realizado en la provincia de Hunan, informó que la tendencia a desarrollar una neumonía grave y la necesidad de un tratamiento más complejo era más probable en los casos de COVID-19 importados que en los locales.4
Por otro lado, algunas medidas como el establecimiento de cuarentenas y las condiciones sociodemográficas añadieron características especiales al curso clínico de la enfermedad.5 Asimismo, la presencia de determinadas manifestaciones clínicas, aspectos culturales, epidemiológicos y genéticos en una determinada población han tenido gran impacto en la COVID-19. Es importante considerar el caso de África, donde se ha observado una baja incidencia de casos y muertes por COVID-19 en regiones endémicas de malaria, en las que se especula que esta infección parasitaria sería la responsable de este hecho, debido entre otras cosas a la inmunidad cruzada y la presencia de epítopos inmunodominantes comunes para ambos microorganismos.6 Al respecto, se ha identificado un haplotipo en el cromosoma 12 presente con frecuencias considerables en la población africana, asociado a un menor riesgo de desarrollar enfermedad grave y muerte por COVID-19.7
Las manifestaciones clínicas de la COVID-19 son muy heterogéneas según el tipo de población a la que afecta, motivo que sustenta la necesidad de conocer la realidad epidemiológica de la enfermedad en cada región del mundo, al tener en cuenta sus diferentes condiciones y particularidades. Por este motivo, el estudio tuvo como objetivo determinar las características clínicas y epidemiológicas del COVID-19 en pacientes de la comunidad y del Hospital Regional Lambayeque (HRL) durante el período comprendido entre el 17 de marzo y el 5 de agosto de 2020.
Métodos
Se realizó un estudio de enfoque cuantitativo, nivel relacional y diseño observacional con datos secundarios. La población estuvo constituida por pacientes de la comunidad y hospitalizados en el HRL con sospecha de COVID-19 durante el periodo de 17 de marzo al 5 de agosto de 2020. La muestra estuvo constituida por 4 463 pacientes seleccionados por muestreo no probabilístico de tipo consecutivo. Se incluyeron a pacientes sintomáticos o con sospecha de infección, sospechosos por contacto con casos confirmados o por exposición en ambiente laboral y cuya ficha de recolección de datos estuvo completa. Se excluyeron aquellos cuya ficha de recolección de datos estuvo incompleta, mal llenada o no fue posible determinar las características clínico epidemiológicas por ser ilegibles.
La información contenida en las fichas de recolección de datos fue registrada por el personal médico durante la consulta clínica en el HRL o por las brigadas de salud durante las visitas a domicilio. Se empleó la técnica de la documentación, utilizando como instrumento la ficha estandarizada de investigación clínica epidemiológica de COVID-19 del Ministerio de Salud del Perú (MINSA).8 El diagnóstico positivo al COVID-19 se realizó mediante ensayo de la reacción en cadena de la polimerasa con transcriptasa inversa en tiempo real (RT-PCR, del inglés reverse transcription - polymerase chain reaction), que detecta ácido ribonucleico (ARN) viral del SARS-CoV-2, según los protocolos establecidos por el Instituto Nacional de Salud (INS) a la red de laboratorios autorizados para la detección molecular del virus, a partir de muestras de hisopados orofaríngeos, nasofaríngeos, entre otros; y mediante una prueba de flujo lateral (prueba rápida serológica) que detecta la presencia de anticuerpos IgM e IgG anti-SARS-CoV-2 en suero o plasma de los pacientes. Las muestras fueron extraídas con el kit QIAquickPCR Purification Kit, el cual se basa en el método de extracción de ADN por columnas, la amplificación se realizó con el kit DaAn Gene co. (ORF1ab y gen N). El umbral de ciclos o CycleThreshold (Ct) para ambos marcadores fue menor de 40 y se emplearon controles negativos y positivos para cada corrida. En cuanto al control interno, se utilizó la ribonucleasa P (RNAsa P) con un Ct de 40 ciclos.
Los datos recolectados de las variables epidemiológicas y clínicas, se organizaron en una tabla utilizando el programa Microsoft Excel 2019. El análisis estadístico se realizó en el programa informático Infostat versión 8. Se utilizó estadística descriptiva para informar las frecuencias absolutas y relativas en las variables categóricas. En las variables numéricas se calcularon medidas de tendencia central y dispersión dependiente de la normalidad de su distribución según prueba de Kolmogorov Smirnov. Para el análisis bivariado de variables categóricas asociadas a la infección por SARS-CoV-2 se utilizó la prueba de chi cuadrado y las razones de prevalencia e intervalos de confianza al 95 %.
El protocolo del estudio fue revisado y aprobado por el Comité de Ética en Investigación del HRL (Cod: 0224-029-CEI). Debido a los datos fueron secundarios, no hubo intervención en las personas, por lo que no fue necesario el uso de consentimiento informado. Sin embargo, en todo momento se siguieron los principios éticos de respeto por las personas, la beneficencia, la no maleficencia y la justicia. Asimismo, los datos fueron registrados con códigos numéricos, manteniendo el anonimato la identidad de los pacientes y de acceso restringido a los investigadores. Posterior a la finalización de análisis de datos, los registros físicos y digitales fueron destruidos.
Resultados
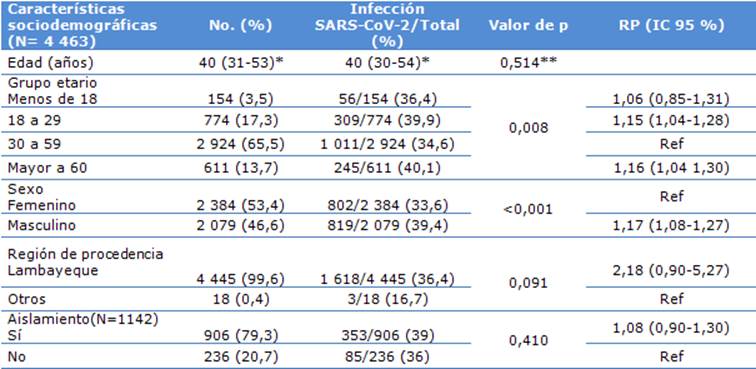
Se recogió información de 4 463 pacientes, de los cuales el 36,4 % tenían infección por SARS-CoV-2; diagnosticadas mediante RT-PCR (1 617 pacientes, 36,23 %) y prueba de flujo lateral (7 pacientes, 0,16 %). La mediana de edad fue de 40 años (rango intercuartílico de 31 a 53), siendo el sexo femenino el más frecuente (53,4 %). El análisis bivariado determinó que los pacientes mayores de 60 años y de sexo masculino, tenían 1,16 (IC 95 %: 1,04-1,30; p= 0,008) y 1,17 (IC 95 %: 1,08-1,27; p<0,001) veces más probabilidades de dar positivos a la COVID-19 respectivamente (Tabla 1).
Tabla 1 Características sociodemográficas asociadas a la infección por SARS-CoV-2 en pacientes de la comunidad y del HRL durante el periodo 17 de marzo al 5 de agosto de 2020.
La mediana del tiempo transcurrido desde el inicio de síntomas hasta la realización de la prueba fue de ocho días (rango intercuartílico de 4-14). Del total de participantes, el 23,7 % estaban asintomáticos y de los que presentaron síntomas, la tos y el dolor de garganta fueron los más frecuentes (48,3 y 47,8 %, respectivamente). Entre los signos clínicos, el exudado faríngeo se observó en el 20,7 % de los casos. Los pacientes que declararon tos, dolor de garganta, malestar, fiebre/escalofrío, disnea, anosmia, ageusia y exudado faríngeo tenían más probabilidades de resultar infectados por SARS-CoV-2. Por otro lado, los que informaron dolor articular, tenían 25 % menos probabilidad de dar positivo al COVID-19 (RP= 0,75; IC 95 %: 0,61-0,91; p =0,005) (Tabla 2).
Tabla 2 Características clínicas asociadas a la infección por SARS-CoV-2 en pacientes de la comunidad y del HRL
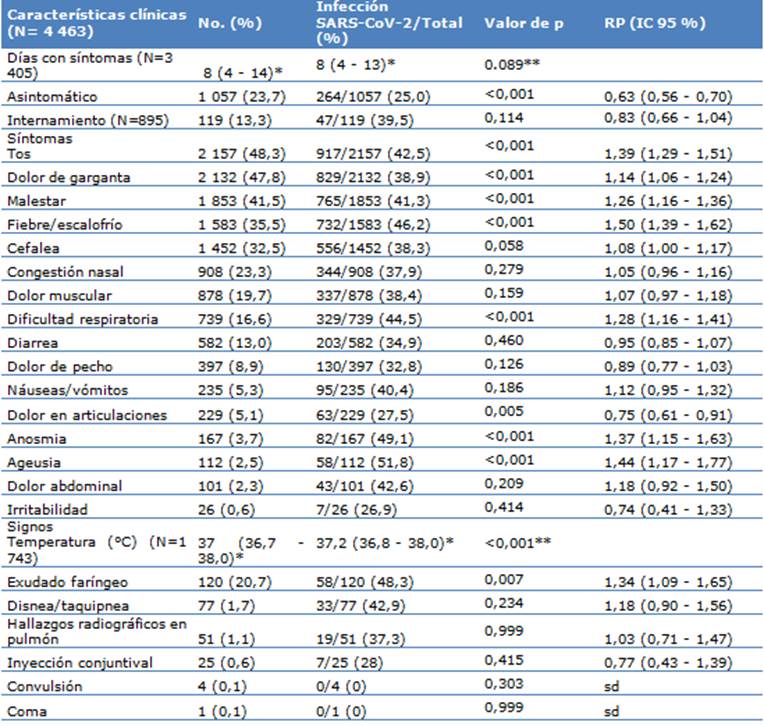
*Mediana y rango intercuartil 1 a 3; **Valor de p de U Man Whitney; sd= sin dato; RP= Razón de prevalencia.
En la tabla 3 se mostraron las comorbilidades asociadas a la infección por SARS-CoV-2. De todos los participantes el 18,7 % tenía algún tipo de comorbilidad, siendo las más frecuentes la enfermedad cardiovascular (33,7 %) y la diabetes (21,1 %). De los que dieron positivo a la COVID-19, el 40,2 % tenían alguna comorbilidad. Asimismo, los pacientes que presentaron alguna comorbilidad tenían un 14 % más de probabilidades de tener un resultado positivo para COVID-19 en comparación con los que no presentaban comorbilidad (RP= 1,14; IC 95 %: 1,03-1,25; p=0,009) (Tabla 3).
Tabla 3 Comorbilidades asociadas a la infección por SARS-CoV-2 en pacientes de la comunidad y del HRL
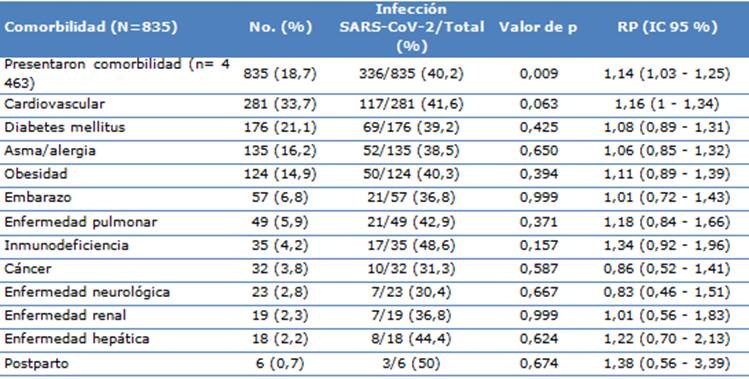
RP= Razón de prevalencia
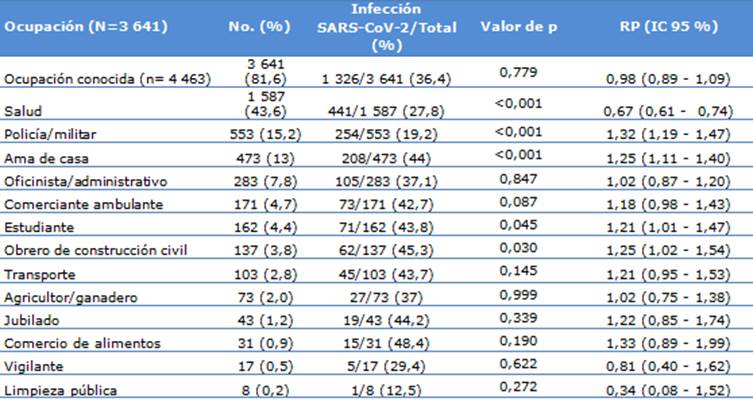
En la tabla 4 se describieron las ocupaciones de los participantes y su relación con la infección por el SARS-CoV-2. De los datos recogidos de 4 463 participantes, 3 641 (81,6 %) indicaron una ocupación conocida y de ellos, el 36,4 % dieron positivo en la prueba de COVID-19. Las ocupaciones policía/militar (RP= 1,32; IC95 %: 1,19-1,47; p<0,001), ama de casa (RP=1,25; IC95 %: 1,11-1,40; p<0,001), estudiante (RP=1,21; IC95 %: 1,01-1,47; p<0,001) y obrero de construcción civil (RP=1,25; IC95 %: 1,02-1,54; p=0,030) tenían más probabilidades de dar positivos a la COVID-19. Mientras que, el personal sanitario tuvo 33 % menos probabilidad de infección por SARS-CoV-2 (RP=0,67; IC95 %: 0,61-0,74; p<0,001) (Tabla 4).
Discusión
En la investigación se realizó el tamizaje a 4 463 pacientes con sospecha de COVID-19 y la infección se confirmó mediante RT-PCR en el 36,3 % de las muestras analizadas, donde el sexo femenino fue el más prevalente en los casos de COVID-19 (49,5 %). Los resultados de los autores no concuerdan de todo con lo informado en estudios similares desarrollados en regiones vecinas de Lambayeque durante el mismo periodo de tiempo.
Así, Tejada et al.,9 en el estudio realizado en la región de la Libertad al norte del Perú, revela un 74,9 % de infecciones por COVID-19 determinadas a partir de 2 622 participantes, siendo la mayoría de casos hombres (57,5 %). Otro reporte realizado por Narro y Vasquez,10) en 427 pacientes, encontró un 67,7 % de casos COVID-19 en la Red de Salud Virú, La Libertad, con predominio en varones (57,4 %).10 Mientras que en el Hospital Víctor Ramos Guardia, perteneciente a la región alto andina de Huaraz, Perú, Vera et al.,11 determinaron un 13,7 % de casos COVID-19 a partir de una muestra de 903 participantes. De este modo, como indica Tello,12 la afectación del COVID-19 en distintas regiones del Perú fue heterogénea y produjo especulaciones sobre factores como la temperatura, humedad y la altitud que desempeñaron un probable rol en este hecho.
La frecuencia de casos obtenidos en el estudio es muy similar a lo reportado por Diaz et al.,13 en Huancayo-Perú durante el mismo lapso, donde 760/2 248 pacientes (33,81 %) resultaron positivos al SARS-CoV-2. Esta similitud, al provenir de zonas tan distantes y con distinta geografía, sugiere que los factores climáticos y la altitud no cumplen un rol importante sobre la frecuencia de casos. Esta afirmación se sustenta con el incremento de casos en las regiones alto andinas y el colapso del sistema de salud en 2021 lo que alertó sobre la falsa percepción que se tenía sobre el impacto del clima y la altitud frente a la COVID-19.14 Asimismo un estudio, realizado por Cárdenas,15) demostró que no existe protección de la altitud ante la vulnerabilidad de ser infectado por SARS-CoV-2.
Ante ello, la diferencia en el número de casos puede estar relacionada con factores intrínsecos del virus o sociodemográficos del huésped más que con el entorno. Para apoyar esta idea, en el año 2020 ya se tenía registro de la presencia de diferentes variantes del SARS-CoV-2 en cada región del país,16 mientras que en Lambayeque, durante el período de estudio, ya se tenía evidencia sobre la variabilidad genética del virus debido a la presencia de mutaciones inusuales en la proteína M, que podrían proporcionar ciertas características clínicas distintivas17 y aunque no se pudo demostrar su relación con el aumento de casos en la región, poco después se informó de la presencia de la variante Lambda en Perú, a la que se atribuyó el aumento de casos en muchas partes del país.18
Es importante considerar los aspectos socioculturales como factores influyentes en la distribución de casos en poblaciones determinadas dentro de una región, ya que el grado de instrucción, la percepción y la postura filosófica frente a la enfermedad juega un rol determinante en la adopción de medidas de control y mitigación del virus.19 Al respecto, un estudio desarrollado por Ruiz et al.,20 en Huánuco, Perú, detectó desconocimiento y propensión a actitudes negativas frente a la COVID-19, en el 62,5 y 63,1 % de los participantes respectivamente. Asimismo, otro estudio, llevado a cabo por Hurtado y Espíritu,21 determinó que factores sociodemográficos están asociados al uso adecuado de las mascarillas para evitar el contagio del SARS-CoV-2, encontrando el grado de instrucción superior es uno de ellos (p<0,001). Los datos anteriormente expuestos demuestran que en muchas regiones de un país se puede obtener una distribución heterogénea en cuanto al número de casos y que estos se influencian principalmente por atributos del virus y factores socioculturales de la población.
Por otro lado, la distribución de los casos de COVID-19 según el sexo no muestra una marcada inclinación por uno u otro grupo, lo que debe interpretarse en términos de infección más no de enfermedad. En cuanto a la distribución de casos de acuerdo a grupo etario, en el estudio se pudo observar que la mediana de edad fue de 40 (rango intercuartílico de 31 a 53) años, lo que evidencia una clara predilección por la población económicamente activa, la cual se apoya en el hecho de que representa a la población con mayor exposición al virus dada la necesidad de no detener el flujo económico.
Asimismo, los mayores de 60 años tuvieron la mayor frecuencia de casos de COVID-19 (40,1 %). Este hallazgo es apoyado por diversos reportes,13,22,23,24 e indicaría una mayor susceptibilidad a la infección que presentan los ancianos, lo cual ha sido propuesta por Schatzmann y Nakaya,25 quienes sugieren que los adultos mayores pueden ser más susceptibles a la COVID-19 debido a una mayor expresión del receptor para la enzima convertidora de angiotensina-2 (ACE-2).
Un metaanálisis realizado por He et al.,26 estimaron que la proporción de personas con infección asintomática por SARS-CoV-2 fue del 46 % (IC 95 % de 18,48-73,60 %). Esta característica representa un factor importante para el éxito de la diseminación de la infección. En el estudio, las muestras se tomaron de pacientes con alta sospecha de infección y de sus contactos, lo que explicaría la baja proporción de pacientes asintomáticos (23,7 %). Por otra parte, en los participantes que presentaban síntomas, los más frecuentes eran la tos y el dolor de garganta (48,3 y 47,8 % respectivamente), mientras que los que presentaban tos, dolor de garganta, malestar general, fiebre/escalofríos, disnea, anosmia, ageusia y exudado faríngeo tenían más probabilidades de estar infectados por el SARS-CoV-2, a diferencia de los que referían dolor en las articulaciones, que tenían un 25 % menos de probabilidades de ser positivos a la RT-PCR.
Estas características clínicas concuerdan con lo que se ha informado ampliamente en otros estudios9,10,13 y el dolor articular, sobre todo en regiones endémicas de dengue, podría ser un buen indicador de valor predictivo negativo de COVID-19.27 Por otro lado, aunque se ha descrito a la enfermedad cardiovascular, embarazo, enfermedad pulmonar crónica, enfermedad hepática y cáncer como comorbilidades de pacientes infectados por COVID-19,10 la diabetes mellitus y la hipertensión arterial son las más informadas por diversos estudios9,13,23,28 y coinciden con lo reportado en la investigación.
El estudio tuvo como limitación el sesgo de medición, pues las fichas clínico epidemiológicas fueron llenadas por los servicios hospitalarios o brigadistas en la comunidad y pudieron haber presentado imprecisiones u omisiones. Asimismo, el muestreo no probabilístico utilizado, no permitió generalizar los resultados encontrados para toda la región Lambayeque. No obstante, el estudio presenta una descripción detallada y útil de lo que fue el comportamiento de la infección por el SARS-CoV-2 durante la primera ola.
Conclusiones
Se concluye que casi cuatro de cada 10 participantes tuvieron infección por SARS-CoV-2, de los cuales hubo predominio en los varones y personas en edad económicamente activa. La cuarta parte de los infectados fueron asintomáticos. La tos, dolor de garganta, malestar y fiebre fueron los síntomas más frecuentes que presentaron los pacientes con infección por SARS-CoV-2; asimismo, menos frecuentes fueron la dificultad respiratoria, la anosmia, ageusia y exudado faríngeo, pero representaron mayor probabilidad de infección. Casi dos de cada 10 pacientes presentaron comorbilidad, de los cuales los problemas cardiovasculares, diabetes, asma y obesidad fueron los más frecuentes. En cuanto a las ocupaciones, el personal sanitario, policial y ama de casa fueron los grupos más afectados.