Introducción
Con la pérdida dentaria se produce cierto grado de invalidez o incapacidad bucal. Al respecto, una rehabilitación protésica cubre la mucosa, beneficia las funciones fisiológicas, como la fonación, deglución, masticación y renovación de la estética perdida; restaura la relación intermaxilar; devuelve la dimensión vertical; reemplaza los dientes perdidos y sus partes asociadas, y mejora los tejidos permanentes sin ocasionar daños.1,2
La mucosa bucal está constituida por un epitelio de revestimiento plano pluriestratificado que protege los tejidos subyacentes; tejido conjuntivo subepitelial que la irriga e inerva, aporta sostén mecánico y sirve de barrera bioquímica por los fibroblastos, macrófagos, neutrófilos, linfocitos, eosinófilos y su matriz extracelular, con fibras colágenas, elásticas y algunas reticulares; como importante barrera protectora en la cavidad bucal.3
Asociadas a las prótesis totales, se producen diversos factores y cambios displásicos por incorrectos estilos de vida o por el envejecimiento, que posibilitan la aparición de lesiones en los tejidos ante diferentes situaciones, según las características y la capacidad de reacción de cada organismo.4
Asimismo, se generan procesos inflamatorios en la mucosa bucal por los materiales de fabricación protésica o su incorrecta higienización o por la inadecuada higiene de la cavidad bucal, que condicionan la acumulación y proliferación de microorganismos oportunistas como la Candida albicans e irritan la mucosa en diferentes grados; además de ocasionar lesiones, como la estomatitis subprotésica; proceso inflamatorio más común en la mucosa maxilar que en el reborde mandibular, de causa multifactorial, que prevalece en ancianos.5,6,7
Cuando existen cambios displásicos en la mucosa bucal, se puede realizar una prueba citológica exfoliativa, que es un procedimiento sencillo, no invasivo, para el estudio de las células epiteliales que la componen, el cual ha sido utilizado en el diagnóstico de ciertos tipos de lesiones bucales, mayormente relacionadas con enfermedades virales y fúngicas, mediante los frotis citológicos de una muestra o porción de un tejido para estudiar su naturaleza, composición y estructura.8
En ese sentido, la Organización Mundial de la Salud define la displasia epitelial bucal como los cambios epiteliales estructurales y citológicos causados por acumulación de variaciones genéticas, que incrementan el riesgo de aparición de cáncer de la cavidad bucal; de manera que es esencial identificar las alteraciones en las células individuales para determinar el tipo de displasia, que literalmente es un crecimiento desordenado por trastornos en el crecimiento normal, la proliferación, maduración y organización de las células, sin sobrepasar la membrana basal.9
Los cambios de las células adultas pueden producirse en tamaño, forma y organización, también pueden ser proliferativos irregulares y atípicos, o como respuesta a una irritación o inflamación crónica; entre ellos figuran las siguientes:
1-Estratificación epitelial irregular.
2-Hiperplasia de células basales.
3-Alteración de los clavos interpapilares.
4-Incremento del número de mitosis.
5-Pérdida de la polaridad de las células basales.
6-Incremento del promedio núcleo-citoplasma.
7-Pleomorfismo celular.
8-Hipercromacia del núcleo y el nucléolo.
9-Incremento del número y tamaño del nucléolo.
10-Queratinización de células aisladas o grupos intraepiteliales.
11-Pérdida de adherencia intercelular (a pesar de su importancia, no se detallan en bibliografías actualizadas).
De acuerdo con la gravedad, las displasias se clasifican en leves, moderadas y graves. En las de tipo leve existen cambios mínimos y confinados al tercio inferior del epitelio; mientras que en las moderadas ocurren cambios en los dos tercios inferiores del epitelio y en las graves ocupan más de dos tercios, pero no todo el espesor epitelial.10
Además, en la displasia leve solo se afectan dos de las características mencionadas, en la displasia moderada, tres o cuatro, y en la displasia grave 5 o más de estas.11,12
La mayoría de las afecciones que se desarrollan son de origen benigno; sin embargo, algunas pueden volverse malignas, especialmente si concomitan elementos de predisposición sistémicos o locales.4
A mediados del siglo XX comenzaron los informes sobre alteraciones patológicas por los aparatos protésicos; por ello, se recalca en la importancia de su confección correcta y en la necesidad de los exámenes periódicos a los pacientes,5 lo que justificó la realización de este estudio.
Métodos
Se realizó una investigación descriptiva y transversal en la Clínica Estomatológica Provincial Docente Mártires del Moncada de Santiago de Cuba, de junio de 2014 a enero de 2019. La muestra quedó constituida por 100 pacientes de ambos sexos, atendidos en la consulta de Prótesis Estomatológica, quienes cumplían los criterios de selección: edentulismo total mandibular, maxilar, o ambos, y rehabilitación protésica durante el período de estudio.
También se tuvieron en cuenta criterios de inclusión: participación voluntaria expresada al firmar el consentimiento informado, alta del tratamiento protésico; criterios de exclusión: discapacidad física y/o mental; y de salida: abandono voluntario y fallecimiento durante la investigación.
A cada paciente se les solicitó enjuagarse la boca con agua y secarla con gasa estéril, para realizar una prueba citológica exfoliativa (al respecto, se consideró el principio de la voluntariedad a través del consentimiento informado). Se recogieron muestras del raspado de la mucosa subprotésica del paladar y los rebordes superior e inferior, que fueron extendidas uniformemente sobre el portaobjetos y fijadas con citofijador; luego se rotularon para su análisis en el microscópico óptico. El estudio histopatológico se efectuó en el Hospital Provincial Docente Clínico-Quirúrgico Saturnino Lora.
Igualmente, se recogieron los datos de interés en un formulario confeccionado a tal efecto, en el cual se incluyeron las siguientes variables:
Sexo
Edad
Higiene bucal: Se determinó por inspección el estado higiénico del aparato protésico en las categorías de buena (prótesis lustrosas, sin manchas ni sarro) y mala (prótesis con presencia de sarro, manchas, restos de alimentos).
Localización de la prótesis: Mandíbula, maxilar, o ambos.
Tiempo de uso
Zonas de muestras: Reborde maxilar, reborde mandibular, paladar.
Enfermedades sistémicas: Diabetes mellitus, hipertensión arterial, trastornos nerviosos, artritis, artrosis y otras.
Ajuste protésico: Según las categorías ajustadas (buena adaptación a los tejidos sin moverse ante las funciones) y desajustadas (mala adaptación a los tejidos de soporte, con fácil desplazamiento al hablar y masticar).
Descanso protésico: Se determinó en abundante (receso diario, nocturno o muchas horas al día), regular (muy pocas horas de receso al día), poco descanso (retiro esporádico), no descanso (si la retiraban solo para higienizarla).
Hábitos: Cigarro, tabaco, alcohol y bruxismo, por ser las más comunes.
Alteraciones clínicas (observadas en la zona examinada)
Capas afectadas: Queratina, granular, espinosa y basal. No se reflejó la submucosa, porque solamente puede ser visualizada mediante biopsia.
Luego de recopilados los datos y realizado el examen visual, se colorearon las láminas mediante el método de tinción de hematoxilina-eosina por la técnica de Papanicolaou, y la responsable principal de la investigación procedió a su observación en un microscopio óptico para evaluar las alteraciones citológicas en campos al azar, asesorada por una especialista del Departamento de Anatomía Patológica del Hospital. Los resultados se anotaron en el formulario y las citologías se clasificaron en normales (al observar las dos primeras capas con número y función fisiológicos, o con un solo cambio insignificante) y displasia (leve, moderada o grave, según la gravedad de los cambios citológicos).
La información se procesó con el programa estadístico SPSS, versión 20.0, con el empleo del porcentaje, la media aritmética y la desviación estándar para las variables cuantitativas; también se aplicó el estadígrafo de la Χ2, con un nivel de significación de 0,05.
Resultados
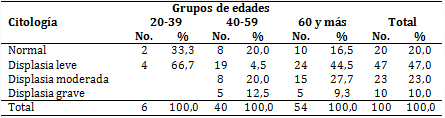
Del total de pacientes estudiados de 20 a 39 años de edad, en 33,3 % la citología fue normal y en 66,7 % existió displasia leve. El mayor número de displasias (81,5 %) figuró en el grupo etario de 60 y más años; también resultó preocupante la presencia de 10 displasias graves (tabla 1).
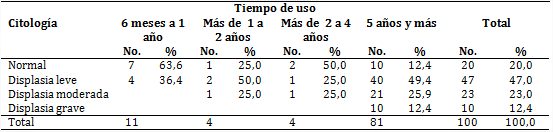
Según el tiempo de uso protésico (tabla 2), las citologías fueron normales en 63,6 % de los que habían portado las prótesis por un período de 6 meses a 1 año y se obtuvieron displasias leves solo en 36,4 %; sin embargo, en 12,4 % de los pacientes con 5 o más años de uso protésico se observaron 10 displasias graves.
Se tomaron y estudiaron 185 muestras de la mucosa, según ubicación de la prótesis en maxilar, paladar y mandíbula; de ellas, 83 se encontraban afectadas hasta la capa de queratina, con solo 3 citologías normales. Hubo profundización hasta las células basales en 60,0 % en grado grave de displasia, con progreso en la variación (tabla 3).
Tabla 3 Variaciones citológicas según capas mucosas afectadas
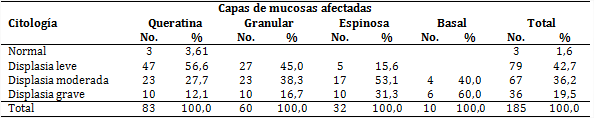
Fuente: Muestras según capas mucosas de áreas cubiertas por prótesis
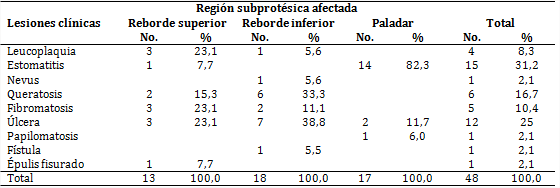
Entre los tipos de lesiones observadas clínicamente, 8,3 % correspondió a la leucoplasia, 82,3 % a la estomatitis del paladar y 31,2 % al total de las lesiones halladas (tabla 4).
Discusión
El número de citologías normales y displasias leves en pacientes de 20 a 39 años pudo deberse a un mejor proceso adaptativo de la mucosa por el poco tiempo de uso protésico; sin duda alguna, cubrir las zonas de soporte con prótesis representa un “ataque” mecánico no fisiológico para los tejidos y es causa de irritación tisular.
Al comparar las displasias moderadas en pacientes de 60 y más años y de 40-59 años, permitió reflexionar en la relación existente entre el envejecimiento y la degeneración celular. Las manchas nicotínicas, la placa dentobacteriana y los restos de alimentos observados a través del microscopio se asociaron a colonias bacterianas y moniliasis. El descuido continuado y el tiempo pueden incidir en el cambio de la flora normal de los tejidos cubiertos por la base protésica y en los cambios celulares. Lo anterior indica la necesidad de un seguimiento estomatológico semestral.
El uso protésico por un período de 5 o más años se asoció a un mayor número de displasias graves; este resulta el tiempo de vida útil de la prótesis. La frecuente inadaptación a las prótesis mandibulares se correspondió con los largos períodos sin cambios habituales, lo que puede generar dolor e inestabilidad durante la masticación, además de otros factores que pueden provocar lesiones tisulares en más de una capa celular.
Las muestras tomadas en el paladar fueron más favorables, pues la mayoría resultaron ser normales y solo 4,2 % con displasia grave, lo que podría explicarse en que la composición bioquímica del tejido del paladar es de 80 a 90 % de células queratinizadas acidófilas y solo de 10 a 20 % de células intermedias basófilas; esto permite una mejor preparación para soportar la presión que llega a través de la prótesis.
En los resultados citológicos normales, 3,61 % de la capa de queratina incrementa sus células ante el cuerpo extraño, mientras que en la displasia grave se hace visible 60 % de la capa de células basales, por lo que no siempre está afectada y el diagnóstico citológico oportuno evita el daño de estas.
Entre los tipos de lesiones observadas clínicamente en los pacientes existió un porcentaje no despreciable de leucoplasia. Este tipo de lesión, junto a las eritroplasias, provoca alteraciones potencialmente malignas que pueden transformarse en cáncer, sobre todo si se asocia a factores de riesgo, como el consumo de tabaco y alcohol.6,13) En los fumadores de tabaco ningún estudio citológico resultó normal, pues la mucosa se encontraba dañada debido a la irritación por los efectos del alquitrán.
La estomatitis del paladar, que predominó microscópica y clínicamente en esta serie, es una hiperplasia ocasionada por la Candida albicans, relacionada con el uso de prótesis, la queilitis angular y las úlceras traumáticas, que pueden malignizarse por una predisposición sistemática o local2,4 y constituyen 31,2 % del total de las lesiones halladas. El especialista en prótesis dental puede detectar a tiempo induraciones que aumentan o ulceraciones que no curan en pacientes con tratamiento protésico.
El hecho de que en la mucosa aparezca una fístula en el reborde inferior, estimulada por la erupción de un resto radicular bajo la base protésica, revela el cuidado que se debe tener de revisar con minuciosidad las piezas dentarias una vez extraídas.
En esta investigación se identificó la presencia de cambios celulares y se comprobó la profundización del daño tisular a las capas subyacentes, así como la gravedad del proceso morboso, según edad, higiene bucal, tiempo de uso, localización de la prótesis, zona de obtención de la muestra, enfermedades sistémicas, hábitos nocivos, ajuste y descanso protésico, alteraciones clínicas y citológicas; por tanto, se debe poner énfasis en la educación para la salud y el descanso protésico en estos pacientes, y se deben introducir, en las acciones del Sistema Nacional de Salud, los chequeos citológicos como herramienta para la confirmación diagnóstica.
En la mucosa bucal de pacientes portadores de prótesis totales aparecen diversas variaciones celulares, desde leves y moderadas hasta graves, lo que demuestra que los exámenes citológicos son imprescindibles para la confirmación diagnóstica de estos cambios displásicos y deben realizarse para la prevención temprana del cáncer bucal.