Introducción
El nervio dorsal escapular nace de la rama ventral del nervio cervical C5, se dirige hacia atrás y hacia afuera; atraviesa el espesor del músculo escaleno medio y en su trayecto inerva al músculo angular de la escápula, desciende hasta alcanzar a los músculos romboides mayor y menor, a los cuales inerva.1 Su lesión aislada es rara. Se caracteriza por deformidad alar de la escápula y constituye la unidad centromotora para el correcto funcionamiento del miembro superior. Su estabilidad y desplazamiento ascendente en la pared torácica posterior garantiza la actividad de la articulación glenohumeral, que permite la rotación y ascenso del extremo distal de la clavícula al movilizar la extremidad en los diferentes ejes y planos, y con ello, el desplazamiento espacial de la mano.2,3
Ahora bien, cualquier proceso patológico que origine disfunción (desequilibrio de la interrelación agonista-antagonista) o deformidad alar repercute de forma negativa y ocasiona omalgia, atrofia, parestesia, bloqueo y chasquidos.4,5 Entre las causas más frecuentes que dañan la uniformidad y precisión del movimiento escapular se encuentran las lesiones neurológicas, que suelen presentarse de manera aguda postraumática y raramente de modo secundario durante el desarrollo de otras entidades como el llamado síndrome del desfiladero torácico.4 Este último incluye el síndrome del escaleno anterior.
Cabe destacar, que el síndrome del escaleno anterior se caracteriza por una compresión de los vasos y nervios del plexo braquial en el espacio triangular formado entre los músculos escaleno anterior y medio, que tienen como base la primera costilla, debido a un espasmo de los elementos vasculonerviosos, los cuales están íntimamente relacionados con estos músculos; esto conlleva a un daño en la perfusión y deterioro en la conducción nerviosa. Normalmente se afectan los nervios torácico largo y espinal (accesorio u XI par craneal), siendo más rara la implicación del nervio dorsal escapular.6,7
Se evidencia la relación anatómica entre estos músculos y el nervio dorsal escapular, siendo este vulnerable a sufrir cambios estructurales por penetrar en el espesor del escaleno medio y quedar sometido a un proceso de compresión por espasticidad antes de inervar a los músculos de la escápula angular y romboides. De esta forma se desarrolla el síndrome escapular dorsal secundario a síndrome del escaleno anterior, caracterizado por la deformidad alar de la escápula, precedido por la atrofia y la disquinesia con limitación para las actividades de la vida diaria.1,7
En la bibliografía médica consultada no existen informes publicados que indiquen la incidencia de aleteo escapular debido a la parálisis de los romboides, solo hay declaraciones anecdóticas que describen la parálisis romboide como rara y sus efectos funcionales como aún más raros, lo cual puede representar menos de 0,5 % de las lesiones del plexo braquial.2,3 Esta entidad es extremadamente infrecuente pero potencialmente incapacitante y debilitante, puesto que, como ya se ha dicho, puede afectar la capacidad para realizar algunas de las actividades de la vida diaria. El diagnóstico precoz es difícil de realizar por la presentación inusual del cuadro. Su evolución depende del mecanismo, grado de las lesiones y terapia oportuna. Por tales razones, con este trabajo se pretende contribuir a la familiarización con esta enfermedad, conocer las bases para confirmar el diagnóstico clínico y posteriormente la aplicación del tratamiento que garantice la recuperación de los pacientes.
Caso clínico
Se presenta el caso clínico de un paciente de 47 años de edad con antecedentes de salud, quien acudió al Servicio de Ortopedia y Traumatología del Hospital Docente Clinicoquirúrgico Joaquín Albarrán de La Habana por presentar atrofia de los músculos romboides en la región medial de la escápula izquierda.
En la historia clínica realizada se recogió que alrededor de un año antes comenzó con dolor en el cuello irradiado al miembro superior izquierdo, el cual mejoró espontáneamente y al cabo de los días sintió frialdad, debilidad muscular, así como sensación de parestesia en la cara externa del brazo ipsilateral. El paciente negó antecedentes de trauma e infecciones virales; trabaja en base de datos y mantiene una postura viciosa durante largas horas en su oficina. La prueba de reacción en cadena de la polimerasa (PCR) resultó negativa a la COVID-19.
Durante el examen físico se constataron los siguientes hallazgos: hombros en flexión anterior y rotación interna, no se visualiza la clavícula del lado izquierdo, tumoración palpable en fosa supraclavicular izquierda y maniobra de Adson positiva, estos hallazgos permitieron diagnosticar un síndrome del escaleno anterior.
Otros signos: presencia de amiotrofia a nivel del borde medial de la escápula izquierda y del músculo trapecio, este último en sus inserciones en el acromion y borde posterior de la espina de la escápula de ese mismo lado. Además, la exploración física de la escápula demostró deformidad alar, que se acentuaba cuando el paciente con ambas manos colocadas en sus caderas realizaba un empuje con los codos hacia atrás contra la resistencia, por lo que se concluyó como un síndrome del nervio escapular dorsal de presentación inusual asociado al síndrome del escaleno anterior (fig).
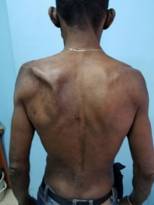
Fig Deformidad alar escapular izquierda, atrofia de los músculos romboides y trapecio en región medial de la escápula izquierda
Se realizó una radiografía en vista lateral oblicua de columna cervical donde se observó costilla supernumeraria del lado izquierdo.
La electromiografía corroboró la lesión del nervio dorsal escapular y mostró un incremento de latencia, fibrilaciones y presencia de ondas agudas, polifásicas, así como una disminución del patrón de reclutamiento de unidades motoras.
Para dar tiempo a la recuperación espontánea, en los primeros 12 meses se aplicó tratamiento conservador (corrección postural, estabilización de la columna cervical, relajantes musculares, antiinflamatorios y fisioterapia) y el paciente experimentó una notable mejoría clínica, a pesar de mantener la positividad en la electromiografía realizada cada 3 meses.
Comentarios
La lesión del nervio dorsal escapular constituye un verdadero síndrome, que se ha notificado escasamente en la bibliografía médica. Forma parte de las lesiones del plexo braquial que cursan con amiotrofia de la musculatura escapular y deformidad alar; puede ser una fuente de dolor considerable en el borde medial de la escápula irradiado a la región lateral del brazo y antebrazo con limitación para la abducción, así como sensación de parestesia.3,8 En su génesis se describen iatrogenias durante cirugías del hombro y de la mama, infecciones virales y bacterianas, enfermedades autoinmunes del sistema nervioso central, neoplasias, procesos compresivos y ejercicio físico intenso.9)
En el caso que se informa dicho síndrome se presenta de manera inusual, puesto que la lesión de este nervio se desarrolla secundariamente a un síndrome del escaleno anterior asociado a la costilla cervical supernumeraria del lado izquierdo.
De hecho, el atrapamiento del nervio dorsal escapular se produce específicamente en el espesor del músculo escaleno medio insertado en la primera costilla. En su trayectoria anatómica, una vez que surge de las ramas ventrales de C5, perfora dicho músculo antes de inervar el músculo angular de la escápula y los romboides, siendo esta la causa de la atrofia muscular en la región medial de la escápula y de su deformidad alar. Al existir una hipotrofia de los músculos romboides aparece una disquinesia o disfunción que altera la movilidad escapular como unidad centromotora para la función del miembro superior, lo cual produce un desequilibrio entre los músculos agonistas y antagonistas, causantes de la hipotrofia encontrada al examen físico del músculo trapecio.4 No existió además, una traducción de positividad electromiográfica que indicara la presencia de una lesión del nervio accesorio o espinal.
Su diagnóstico diferencial desde el punto de vista clínico se realiza teniendo en cuenta 2 lesiones neurológicas frecuentes del plexo braquial, donde la posición de la escápula variará en función del músculo que se encuentre afectado. La primera, es la lesión del nervio torácico largo que tiene la inervación del músculo serrato anterior que, al paralizarse, impide flexionar por completo el brazo por encima del nivel del hombro y limita la abducción activa. Cuando el paciente empuja hacia adelante con las manos se acentúa la deformidad alar de la escápula; su borde vertebral y ángulo inferior se hacen prominentes, origina una disfunción (disquinesia) donde los músculos angular, romboides y trapecio desplazan la escápula en sentido medial y superior. Esta entidad está referida en la bibliografía como la causa más frecuente de la deformidad alar de la escápula.7
Otra lesión neurológica que ocasiona esta afección es la del nervio accesorio o espinal (XI par craneal), el cual inerva a los músculos trapecio y esternocleidomastoideo, al dominar, en este caso, la acción del serrato anterior que desplaza la escápula en sentido lateral e inferior, está rota distal y lateralmente, su ángulo inferior se encuentra más próximo a la línea media que el superior. Esta posición se acentúa cuando el brazo está en abducción y al contrario de la lesión anterior la deformidad puede desaparecer durante la flexión hacia adelante del brazo; además aparece el signo de la retracción activa para el ascenso escapular.4,8
Algunos autores8,9 refieren que la parálisis del nervio dorsal escapular es una causa infradiagnosticada de dolor y deformidad escapular, atribuible a la posición anatómica de los romboides en la profundidad del músculo trapecio. Debido a esto, confirmar su atrofia resulta difícil y puede ser diagnosticada erróneamente con otras afecciones, tales como neurosis, trapecio sobrecargado, espondilosis cervical, periartritis del hombro y lesiones quirúrgicas.
La debilidad de los romboides puede comprobarse cuando el paciente intenta juntar las escápulas medialmente o empuja los codos hacia atrás contra resistencia con las manos en las caderas2) (maniobra que es positiva en el caso que se describe); además, cuando se observa en la exploración física una escápula desplazada en sentido lateral, debido a que el paciente domina la acción del músculo serrato anterior. La dificultad con cualquiera de las tareas sugiere debilidad de los romboides, pero esto puede estar enmascarado por la amiotrofia del músculo trapecio; por lo tanto, debe realizarse una exhaustiva anamnesis y exploración física, donde la aplicación del método clínico brinda información relevante que puede ayudar a establecer el diagnóstico presuntivo, a pesar de que la evaluación de los músculos periescapulares mediante electromiografía así lo confirma.
En este caso el tratamiento conservador fue orientado no solo al fortalecimiento de los romboides sino también del trapecio, puesto que la porción media de este músculo puede compensar la debilidad o parálisis romboidea, lo cual facilitó de forma gradual su mejoría clínica y se logró una fuerza muscular contraria a la gravedad, compatible con las necesidades básicas.
Los pacientes con lesión del nervio dorsal escapular o de los músculos romboides se suelen tratar de forma conservadora. Varios autores3,4 han abogado por el uso de un tratamiento incruento durante los primeros 6 a 24 meses, después del inicio de los síntomas. Si para entonces no se ha logrado una recuperación adecuada, la parálisis puede considerarse permanente y los pacientes son candidatos para intervención quirúrgica correctiva. Una opción es la transposición del redondo mayor a las apófisis espinosas de las vértebras dorsales, lo que ha dado muy buen resultado; otra es la neurólisis o la descompresión del nervio, un procedimiento que algunos investigadores4,8 sugieren que se utilice solo como último recurso. De forma general, los procedimientos quirúrgicos pueden estar justificados en pacientes graves, quienes no responden al tratamiento conservador.
A pesar de la presentación inusual del síndrome del nervio dorsal escapular secundario al síndrome del escaleno anterior se debe prestar atención a la concomitancia de ambas entidades para la realización de un diagnóstico oportuno de lesión neurológica y la subsiguiente aplicación de una terapia que garantice la mejoría del dolor y reversibilidad de la atrofia. Su finalidad no es puramente estética, de ella depende la función global del miembro, pues provoca limitación de movimientos que trae consigo gran discapacidad.
Los estudios neurofisiológicos son fundamentales para determinar el tipo de lesión y el pronóstico, pero el empleo insustituible del método clínico y sus maniobras específicas garantizan la impresión diagnóstica. Los pacientes con aleteo escapular deben tratarse inicialmente de forma conservadora y dejar tiempo para la recuperación espontánea. La intervención quirúrgica puede ser aconsejable después de que el tratamiento conservador haya fracasado.














