Introducción
El cáncer de células de Merkel también se conoce como cáncer de la piel neuroendocrino o cáncer trabecular. Se caracteriza por la presencia de nódulos de aspecto firme y brillante en la piel. Se trata de un cáncer muy poco frecuente que aparece justo debajo de la piel o en los folículos pilosos. Suele manifestarse en las zonas de la piel expuestas al sol, como, por ejemplo, el cuello y la cabeza. Afecta en mayor medida a caucásicos (de raza blanca), entre 60 y 80 años de edad, pero también puede manifestarse en personas de otras razas y edades. No se conoce la causa de este cáncer, pero se cree relacionado con la exposición del sol y la supresión del sistema inmune. 1-5
El diagnóstico y el tratamiento temprano es importante para impedir su propagación; sin embargo, es difícil diagnosticar, por su similitud con otros tipos de cáncer.
El tratamiento específico será determinado por: edad, estado general de salud y antecedentes patológicos personales, tiempo de evolución de la enfermedad y tolerancia a determinados medicamentos, procedimientos o terapias, que pueden incluir cirugía para quitar el tumor (incluyendo una porción de tejido sano y nódulos linfáticos cercanos), quimioterapia y radioterapia.6
Presentación de Caso
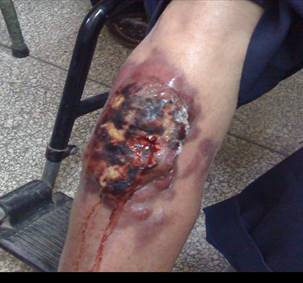
Paciente masculino de 97 años de edad, de la raza blanca, con antecedentes de linfangitis a repetición y una Infección de transmisión sexual (ITS), la cual no precisa (hace más menos 20 años), recibió varios tratamientos y mejoró; acudió al Hospital Clínico-Quirúrgico Lucía Íñiguez Landín, de Holguín, Cuba, el 20 de marzo del año 2012, por presentar hace 2 meses una lesión pequeña, como una pápula o ampolla en cara anterior de miembro inferior derecho, la cual fue aumentando de tamaño con una coloración rojo violácea; al mes ya tenía varias lesiones nodulares, que formaban placas (fig. 1).
Acudió al servicio de angiología donde fue valorado, se le indicó tratamiento para trastornos circulatorios y remitió a la consulta de dermatología, que valora y discute en el colectivo provincial, se decide estudio histológico, 3 semanas después la lesión cambia de coloración, se convierte en una lesión hiperpigmentada de bordes necróticos con tendencia a la ulceración central, por lo que se ingresa en el servicio de dermatología; llega el resultado del estudio histológico: Linfoma. Con este diagnóstico y acompañado de otros complementarios, se interconsulta con hematología, servicio al que es trasladado y se concluye como un Linfoma no Hodking (Micosis Fungoide grado IIB).
Se determina tratamiento con radioterapia en el servicio de oncología del Hospital Lenin. Al remitirse para Oncología por el diagnóstico, inicialmente se obtuvo una respuesta favorable, pero después la lesión se mantuvo estacionaria, con una evolución tórpida, se acordó una nueva revisión histológica y se concluyó un Carcinoma de Merkel, se valora en un equipo multidisciplinario y se decide amputación del miembro.
Antecedentes patológicos personales: ITS (no precisada).
Antecedentes patológicos familiares: no tiene.
Hábitos tóxicos: ocasionalmente, café.
Metodología investigativa
:
-Hemograma completo
-Química sanguínea:
-Ultrasonido Abdominal: hígado de ligero a moderado aumento de su ecogenicidad, de aspecto granular fino, no hepatomegalia, vesícula de paredes finas con 4 litiasis en su interior, la mayor de 12 mm, páncreas de aspecto normal, bazo normal. Ambos riñones con ligero aumento de ecogenicidad.
-Rayos X de Tórax: normal
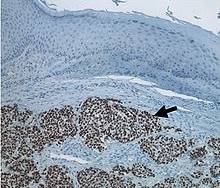
-Biopsia de piel. Estudio microscópico: infiltración en piel de un linfoma no Hodking de alto grado de malignidad. Planteamiento Nosológico: Carcinoma de Merkel (fig. 2).
Discusión
Las células de Merkel elaboran hormonas y se encuentran en la capa superior de la piel. Estas células están muy cerca de las terminaciones nerviosas que reciben la sensación del tacto, es decir, funcionan como receptores táctiles; son de origen neuroectodérmico e histológicamente muestran gránulos neurosecretores.
El carcinoma de células de Merkel es un tipo muy poco frecuente de cáncer de piel que se presenta cuando dichas células crecen sin control, empieza más frecuentemente en las áreas de piel expuestas al sol, especialmente la cabeza y el cuello, además de los brazos, las piernas y el tronco. Los factores de riesgo para este tipo de carcinoma: exponerse durante mucho tiempo a la luz natural del sol o luz artificial, tener debilitado el sistema inmunitario por una enfermedad (leucemia linfocítica crónica o la infección por el VIH), tomar medicamentos inmunosupresores (trasplante de órgano), antecedentes de otro tipo de cáncer, ser mayor de 50 años de edad, varón o blanco.
El carcinoma de Merkel habitualmente aparece como una sola masa con las siguientes características: crece rápidamente, indolora, firme y eritematoviolácea. 7
El carcinoma de células de Merkel suele metastizar a otras partes del cuerpo. Hasta los tumores relativamente pequeños pueden metastizar. Cuando la enfermedad se disemina, tiende a hacerlo a los ganglios linfáticos regionales (cercanos); puede extenderse también al hígado, los huesos, los pulmones y el cerebro. Empieza más frecuentemente en las áreas de piel expuestas al sol, especialmente la cabeza y el cuello, así como los brazos, las piernas y el tronco.
La exposición al sol y la debilidad del sistema inmunitario pueden influir en el riesgo de padecer de un carcinoma de células de Merkel. 8) En el caso que nos ocupa, la enfermedad evolucionó acorde con lo descrito en la bibliografía consultada. Se ingresó por la presencia de una lesión tumoral en cara anterior de miembro inferior derecho. Se le realizó un estudio histológico y se concluyó como un linfoma no Hodking cutáneo (micosis fungoide en estadio IIB). Al remitirse a oncología y aplicársele tratamiento con radioterapia, la respuesta se mantuvo estacionaria, por lo cual se realiza una nueva revisión histológica y se concluye como un carcinoma de Merkel.
Se considera un caso interesante, ya que esta entidad es totalmente infrecuente: el paciente fue escogido por ser geriátrico y mantener un buen estado general. A pesar de padecer de un carcinoma metastático de alta malignidad, no provoca alteraciones en su estado psicológico y es una lesión completamente indolora, cuya presencia es usualmente confundida con un linfoma cutáneo de células T, como ocurrió en nuestro enfermo, por lo que se dificulta su diagnóstico precoz. 9-11
En este paciente se realizó el diagnóstico en un estadio clínico IIB, con una mala respuesta al tratamiento local y sistémico. Lamentablemente, el paciente falleció al año de su diagnóstico, por lo que se determinó que se requiere de un manejo multidisciplinario desde el inicio, que incluye las especialidades de Dermatología, Hematología y/o Oncología y Psicología, además de la presencia de Trabajadores Sociales, lo cual facilitaría la evolución favorable de esta afección, así como elevar la calidad de vida en los pacientes y sus familiares. La terapéutica indicada en cada paciente debe ser individualizada, pero usando como referencia el protocolo de manejo establecido, según el estadio clínico de la enfermedad. En este caso se aplicó cirugía seguida de radioterapia en el sitio del tumor.