Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Angiología y Cirugía Vascular
versión On-line ISSN 1682-0037
Rev Cubana Angiol Cir Vasc vol.17 no.1 La Habana ene.-jun. 2016
PRESENTACIÓN DE CASO
Paragangliomas bilaterales del cuerpo carotideo
Bilateral paragangliomas of the carotid body
Dr. Edgardo Valencia Díaz,I Dra. Tania Clavijo Rodríguez,II Dr. Alejandro Hernández Seara,II Dr. William Savigne GutiérrezII
I Hospital Docente Clínico Quirúrgico “Enrique Cabrera”. La Habana. Cuba.
II Instituto Nacional de Angiología y Cirugía Vascular. La Habana. Cuba.
RESUMEN
El paraganglioma del cuerpo carotideo, lo describe la literatura universal, como una neoplasia muy rara que se origina a partir de las células tipo I del glomus carotideo normal, presente en la bifurcación de la carótida común. Afecta ambos sexos proporción 3:1 a predominio femenino con un bajo potencial de malignidad. Se ha relacionado con vivir en las alturas. Los tumores paraganglionares carotideos son de poca frecuencia, lo que hace importante su presentación. Se trata de un paciente masculino de 52 años de edad, de color de piel blanca, el cual comenzó a notar un aumento de volumen en ambos lados del cuello. Al examen físico se palparon tumoraciones pulsátiles en ambas regiones laterales del cuello con signo de Fontaine positivo. Al estudio por ultrasonido doppler se constataron masas hipervascularizadas a ambos lados del cuello, la mayor del lado izquierdo, las cuales recibían aferencias por ramas de la carótida externa. El diagnóstico temprano es de suma importancia y es la imagenología el procedimiento que facilita esta condición ya que proporciona diagnósticos más sensibles y específicos, que permite la detección del tumor incluso antes de ser palpable. El tratamiento definitivo fue quirúrgico con buenos resultados.
Palabras clave: paraganglioma, arteria carótida, tumor de cuerpo carotideo, cirugía.
ABSTRACT
International literature describes the paranganglioma of the carotid body as a very rare neoplasia that originates in type I cells of the normal carotid glomus present in the bifurcation of the common carotid. It affects both sexes at a ratio of 3 to 1, being predominant in females with low malignancy potential. It has also been related to living in high places. Carotid ganglionic tumors are infrequent, so their presentation is significant. This is a 52 years-old Caucasian male patient, who noticed swellings at both sides of the neck. On the physical examination, pulsating tumors were detected in both sides of the neck with positive Fontaine's sign. The color Doppler ultrasound revealed the existence of hypervascularized masses at both sides of the neck, being the largest those located on the left side, which received afferents through the external carotid branches. Early diagnosis is of utmost importance and imaging is the method that makes it easier to detect this condition and that provides the most sensitive and specific diagnosis, thus leading to the detection of a tumor even before it becoming palpable. Surgical treatment is the therapy of choice with good results.
Keywords: paraganglioma, carotid artery, carotid body tumor, surgery.
INTRODUCCIÓN
Los tumores del cuerpo carotideo son neoplasias raras originadas en los órganos quimiorreceptores localizados en la adventicia de la bifurcación de la arteria carótida. El origen embriológico de estos quimiorreceptores es a partir de la cresta neural (neuroectodermo) y contribuyen al control de la frecuencia cardíaca, la respiratoria y la de la presión arterial respondiendo a los cambios en la PaO2, PaCO2 y el Ph.1,2
También conocidos como glomus carotideo, quemodectomas o paragangliomas, los tumores del cuerpo carotideo son observados con mayor incidencia, en pacientes sometidos a hipoxia crónica por hábitat en las alturas o por presentar enfermedades cardiopulmonares Hay predominio de estas neoplasias en el sexo femenino y una mayor frecuencia en la sexta década de la vida.3,4
El diagnóstico de estas lesiones es clínico-imagenológico y tanto la dificultad para su diagnóstico como su poca frecuencia puede resumirse en la frase de Monroe citado por Lacomme y otros:5 “la primera etapa en el diagnóstico de un tumor del cuerpo carotideo es, ante todo, pensar en él”.
El tratamiento de elección para estos tumores es la resección quirúrgica, la cual se realiza en la actualidad con baja morbilidad,6 aunque hace algunos años fue publicado el uso de la radioterapia externa como único tratamiento o como control de la enfermedad recurrente o persistente con resultados aparentemente alentadores.7 Actualmente está recomendada la resección quirúrgica de todos los tumores de cuerpo carotideo en pacientes sanos, dado por el riesgo de complicaciones locales y malignidad.8,9
Los estudios imagenológicos como la angiografía, el ultrasonido doppler color, la tomografía computarizada la gammagrafía y la angio-resonancia magnética, definen minuciosamente las características de los paragangliomas carotideos, lo que permite la planeación adecuada de la resección y control vascular de estos raros tumores.6,10
Debido a su naturaleza vascular, estas lesiones no permiten la realización sistemática de biopsias,11 por lo que los estudios antes descritos, sobre todo la angiografía por sustracción digital, encuentran su indicación ante la sospecha de un quemodectoma. En general, los tumores paraganglionares carotideos son de poca frecuencia, lo que hace importante su presentación.
PRESENTACIÓN DEL CASO
Paciente masculino de 52 años de edad, de color de piel blanca, con antecedentes de buena salud, hasta que hace siete años comenzó a notar aumento de volumen en ambos lados del cuello. En los últimos tres años, acompañado de otalgia e hipoacusia, presenta crecimiento predominante en el lado izquierdo.
EXAMEN FÍSICO
Al examen físico se palparon tumoraciones en ambas regiones laterales del cuello a la altura del ángulo de la mandíbula, lisas, renitentes, pulsátiles, no dolorosas, con bordes bien definidos que se interpretó estaban en relación con las glándulas parótidas, con signo de Fontaine positivo.
ESTUDIOS IMAGENOLÓGICOS
El diagnóstico se realizó de manera preoperatoria según los resultados del ultrasonido doppler y de la tomografía multicorte (angioTAC) de 64 cortes a 0,75 mm de espesor, simple y contrastada; en cortes axiales y reconstrucción multiplanar.
Ultrasonido doppler
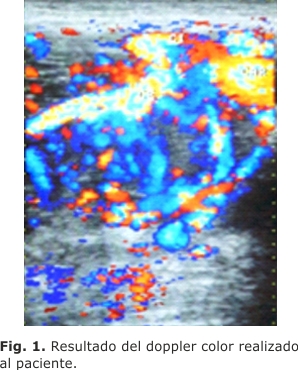
Registró una masa sólida, hipervascularizada de 5,1 × 3,5 cm a nivel de la bifurcación de la arteria carótida común izquierda, donde la arteria carótida común y la vena yugular estaban permeables (Fig. 1).
Se encontró además una hipervascularización en la bifurcación de ambas carótidas con un flujo de baja resistencia en los vasos intratumorales; masas hipervascularizadas al nivel de los cuerpos carotideos, las glomusvagales y al nivel yúgulotimpánico, las cuales recibían aferencias por las ramas de la carótida externa, las vertebrales y las ramas tirocervicales. Al rastreo de la cadena lateral derecha del cuello se observó una imagen hipoecogénica de características muy similares a las descritas anteriormente pero de menor tamaño (2,7 × 1,6 cm).
La tomografía multicorte (angioTAC)
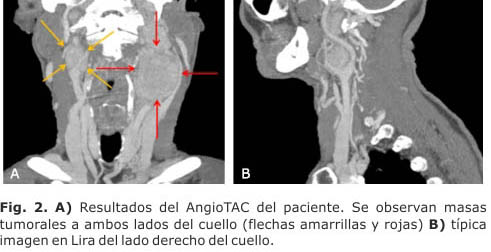
En el estudio simple se observaron extensas tumoraciones de partes blandas que ocupaban, de forma independiente, ambos lados del cuello, la mayor en el lado izquierdo, donde se apreció un tumor en la bifurcación de la carótida izquierda de 5 cm de diámetro con compresión y desplazamiento de las arterias carótidas externa e interna.
Después de la inyección se observó un gran aumento de la densidad de ambas tumoraciones, donde la del lado izquierdo se extendía hasta la base de la fosa posterior, con erosión de la punta del peñasco de ese lado. Además en el lado izquierdo se identificaron vasos anómalos, dilatados que se extendían desde la región posterior de la columna e irrigaban la tumoración antes referida. Estos hallazgos fueron compatibles con un paraganglioma (Fig. 2). Se pudo apreciar que en el lado derecho las carótidas se encontraban localizadas muy superficialmente por fuera de esta tumoración, la cual presenta bordes bien definidos.
El resultado del estudio imagenológico fue: paraganglioma del cuerpo carotideo bilateral.
TRATAMIENTO
El paciente fue sometido a cirugía para exéresis de ambos tumores, mediante cervicotomía lateral comenzando por el lado izquierdo y difiriendo la cirugía del segundo tumor para dentro de las ocho semanas siguientes.
El estudio histológico de la pieza quirúrgica confirmó el resultado imagenológico.
DISCUSIÓN
Los tumores del cuerpo carotideo o paragangliomas pueden llegar a ser bilaterales,12 como fue el caso presentado y asociarse a otros paragangliomas. La mayoría son esporádicos, sin embargo, como sucede con otros tumores neuroendocrinos, pueden ser familiares con un patrón genético reconocido hasta del 10 al 20 % de los casos esporádicos y mayor al 80 % en los casos hereditarios donde la transmisión es autosómica dominante.13-16 Ambos tipos de paragangliomas presentan alteraciones de la línea germinal para el gen que codifica la enzima succinato deshidrogenasa (SDH), donde la mutación en la sub-unidad B está relacionada con un mayor riesgo de malignidad.17-19
Se localizan simétricamente en la parte posterior de la bifurcación carotidea, en el origen de la arteria carótida externa. Su vascularización es considerable con respecto a su pequeño tamaño, pues equivale a tres veces el gasto cerebral o a cuatro veces el gasto arterial tiroideo.20 Están irrigados por las arterias inter-carotideas, las ramas de la carótida común, o más frecuentemente de la carótida externa. Por lo mismo, los tumores de cuerpo carotideo son estructuras altamente vascularizadas16,18 y deforman la bifurcación de la carótida desplazando la carótida interna y la externa, respectivamente, hacia atrás y hacia delante, dándole un aspecto clásico de imagen en “lira”.5
Su inervación proviene esencialmente del nervio glosofaríngeo a través del nervio de Hering, que nace del tronco del IX par, 1,5 cm después de su emergencia por el agujero rasgado posterior. En su trayecto recibe filetes nerviosos del vago y de la cadena simpática. El nervio de Hering se distribuye en el paraganglio carotideo y el seno carotideo.
A nivel del bulbo carotideo se desarrollan neoplasias cuyo diagnóstico clínico no siempre es fácil de hacer; usualmente asintomático, único, de localización del tercio superior del cuello a nivel de bifurcación de la carótida primitiva, con latido trasmitido y de movilidad lateral más no vertical (signo de Fontaine), lo que nos orienta a un diagnóstico correcto.21
Estudios han demostrado que en general los tumores de cuerpo carotideo muestran una velocidad de crecimiento cerca de 0,1 a 0,2 cm/año y solo cumple criterios de malignidad en el 3-6 % de los casos.8,16-18,22
Son tumores infrecuentes y raros, lo que se convierte en un factor negativo para pensar en ellos, sin embargo, los medios auxiliares de diagnósticos modernos como son la tomografía, la resonancia magnética, la ecografía y el doppler carotideo, aportan resultados valiosos para el diagnóstico,23,2 el que es sospechado al tener en cuenta una historia clínica cuidadosa y un profundo examen físico al encontrarse una masa en la cara lateral del cuello indolora frecuentemente al nivel del ángulo de la mandíbula.11
A pesar del avance en los estudios imagenológicos modernos, en el 30 % de las posibles personas o pacientes con sospecha, el diagnóstico preoperatorio no es realizado.25,26
La angiografía carotidea fue considerada por mucho tiempo como el estándar de oro para la evaluación de los pacientes con tumores del cuerpo carotideo. Algunos consideran este estudio como indispensable antes del tratamiento quirúrgico,10 sin embargo, esta técnica es invasiva y con morbilidad seria asociada en algunos casos. El surgimiento de nuevas técnicas de imagen, no invasivas, con elevada sensibilidad han ido relegando a un segundo plano el uso rutinario de la arteriografía.22
Los autores del presente trabajo no consideran la realización de la arteriografía carotidea, ya que la experiencia en este campo ha demostrado que el diagnóstico preoperatorio con métodos no invasivos es certero y ha tenido gran sensibilidad, no obstante, la arteriografía carotidea no ha perdido su vigencia, pues ayudará a determinar su vascularidad colateral y la separación de sus ramas externa e interna como signo patognomónico de diagnóstico.
La arteriografía muestra con detalle la anatomía de la bifurcación carotidea, así como el tamaño, la extensión proximal y distal, la vascularización y la irrigación principal del tumor, además puede ser acompañada de embolización arterial selectiva preoperatoria del tumor, lo que es de gran utilidad en tumores muy vascularizados y de gran tamaño. La cirugía se recomienda efectuarla dentro de las 48 h siguientes a la embolización para evitar al máximo la revascularización, el edema y la respuesta inflamatoria local.6,27
Existen pocos centros con experiencia en la embolización debido a la baja incidencia de los paragangliomas del cuerpo carotideo y su uso rutinario es cuestionado por el riesgo de complicaciones neurológicas.28 Es probable que en el futuro la arteriografía únicamente se indique para los casos que sean candidatos a la embolización y en los centros con amplia experiencia. Las características sonográficas de los paragangliomas del cuerpo carotideo fueron bien identificadas; son masas sólidas delimitadas, de baja ecogenicidad, hipervascularizadas localizadas en la bifurcación de la carótida. El análisis doppler del pulso revela ondulaciones de la arteria con patrón de flujo de baja turbulencia.29
Estas masas hipervascularizadas son diferenciadas de masa hipovasculares o avasculares como ganglios linfáticos, metástasis, tumores de glándulas salivales o quistes. Los hallazgos sonográficos en esta región confirman el diagnóstico de masa hipervascularizada y evita el uso de la biopsia incisional innecesaria para estos tumores puesto que puede llegar a ser catastrófica debido a la gran vascularidad de la neoplasia.
Otra de las ventajas del ultrasonido doppler es su utilización durante el seguimiento para la detección temprana de recurrencias posteriores al tratamiento. Además, en casos de historia familiar, puede ser utilizado como evaluación no invasiva de los familiares.25
La tomografía computada es apropiada para delimitar la relación del tumor con estructuras adyacentes, en particular en tumores grandes o ante la sospecha de lesiones múltiples. La resonancia magnética, al igual que la tomografía computada, demuestra invasión de las estructuras vasculares o invasión tumoral a la base del cráneo. La angio-resonancia magnética ha ganado popularidad por su capacidad para mostrar los vasos cerebrales en forma similar a la de la arteriografía.26
En la resonancia magnética nuclear se realizan secuencias sagitales en T1 y T2, axiales y coronales en T2, generalmente, donde es característica la presencia de masa tumoral en región lateral del cuello, de intensidad de señales variables en relación con el tejido tumoral y los focos hemorrágicos dentro de las mismas,8 así como señales de vacío por los vasos de neoformación tumoral y de aferencia carotidea, que muestran el típico patrón en sal y pimienta típico de estas lesiones.27
Por ser una lesión que se encuentra ubicada en una zona donde el diagnóstico puede ser difícil de lograr, ya que en esta se encuentran diversas estructuras anatómicas, es necesario agotar los recursos con los cuales se cuentan para obtener el diagnóstico preciso, debe ser diferenciado de los quistes branquiales, los dermoides, los procesos infecciosos, las neoplasias de glándulas salivales, el carcinoma tiroideo o metástasis distante, principalmente de carcinoma renal y de melanoma.30
Los criterios de malignidad actuales se basan en la presencia de invasión local y diseminación a distancia; la morbilidad se asocia a síntomas locales tales como compromiso de pares craneanos, compresión de vía aérea y sintomatología por compresión del centro baro-receptor tales como vértigo, lipotimia y se han registrado, además, casos de síncope.17,22
El diagnóstico de los tumores del cuerpo carotideo ha evolucionado de manera importante, derivándose de este los aspectos preoperatorios (clasificación de Shamblin, la utilidad de la embolización y otros), los aspectos intraoperatorios (equipo quirúrgico y técnica quirúrgica), necesidad de resección arterial y su reconstrucción.
En este sentido recomendamos las técnicas complementarias de imagen, en especial la tomografía computarizada (TC), que constituye el estudio de extensión de elección para descartar la presencia de metástasis locorregionales o a distancia. Indicar en casos muy bien seleccionados la embolización preoperatoria ya que se trata de una técnica que no ha demostrado claro beneficio con respecto a la disminución de la hemorragia quirúrgica, además de no estar exenta de complicaciones. Realizar además el seguimiento posquirúrgico periódico a estos pacientes mediante la realización de eco-doppler y TC para detectar recidivas tumorales y/o metástasis.
REFERENCIAS BIBLIOGRÁFICAS
1. Khan Q, Heath D, Smith P. Anatomical variations in human carotid bodies. J Clin Pathol. 1988;41:1196-9.
2. Heath D. The human carotid body in health and disease. J Pathol. 1991;164:1-8.
3. Erdogan BA, Bora F, Altin G, Paksoy. Our experience with carotid body paragangliomas. Prague Medical Report. 2012;113(4):262-70.
4. Hsin-Ju C, Chih-Hsun C, Po-Chin W. Color doppler sonography of the neck in a patient with bilateral carotid body tumors. J Med Ultrasound. 2009;17(2);114-9.
5. Lacomme Y, Pessey JJ. Les tumeurs du corpuscule carotidien. XVI e Congrès de la Société Française de Carcinologie Faciale. In: Thomassin JM, Deveze A, Marciano S, editors. Actualités de carcinologie-cervico-faciale. Les chémodectomes cervico-céphaliques. Paris: Masson; 1984. p. 70-4.
6. Amato B, Bianco T, Compagna R, Siano M, Esposito G, Buffone G, et al. Surgical resection of carotid body paragangliomas:10 years of experience. Am J Surg. 2014;207(2):293-8.
7. Hinerman RW, Mendenhall WM, Amdur RJ, Stringer SP, Antonelli PJ, Cassisi NJ. Definitive radiotherapy in the management of chemodectomas arising in the temporal bone, carotid body, and glomus vagale. Head Neck. 2001;23:363-71.
8. Makeieff M, Thariat J, Reyt E. Treatment of cervical paragangliomas. Eur Ann Otorhinolaryngol. 2012;129:308-14.
9. Power A, Bower T, Kasperbauer J. Impact of preoperative embolization on outcomes of carotid body tumor resections. J Vasc Surg. 2012;56(4):979-89.
10. Zidi A, Bouaziz N, Mnif N, Kribi L, Kara M. Carotid body tumors: contribution of the various imaging techniques. A report of six cases. J Radiol. 2000;81:953-7.
11. Kakkos S, Reddy D, Shepard A. Contemporary presentation and evolution of management of neck paragangliomas. J Vasc Surg. 2009;49;1365-73.
12. Collins N, Dietzek A. Contiguous bilateral head and neck paragangliomas in a carrier of the SDHB germ line mutation. J Vasc Surg. 2012;55:216-9.
13. Burnichon N, Abermil N, Buffet A. The genetics of paragangliomas. Eur Ann Otorhinolaryngol. 2012;129:315-8.
14. Kohn SJ, Raftery BK, Jewell RE. Familial carotid body tumors: A closer look. J Vasc Surg. 1999;29:649-53.
15. Patlola R, Ingraldi A, Walker C, Allie D, Khan I. Carotid body tumor. Internat J Cardiol. 2010;143(1):e7-e10.
16. Fruhmann J, Ceigi J, Konstantiniuk P. Paraganglioma of the carotid body: Treatment strategy and SDH-gene mutations. Eur J Vasc Endovasc Surg 2013;45(5):431-6.
17. Sethi R, Sethi R, Herr M. Malignancy head and neck paragangliomas: Treatment efficacy and prognostic indicators. Am J Otolaryngol. 2013;34:431-8.
18. Künzel J, Koch M, Brase C, Fietkau R, Iro H, Zenk J. Treatment of cervical paragangliomas: Is surgery the only way? Am J of Otolaryngol. 2014;35(2):186-91.
19. Collins N, Dietzek A. Contiguous bilateral head and neck paragangliomas in a carrier of the SDHB germ line mutation. J Vasc Surg. 2012;55:216-9.
20. Sniezek JC, Netterville JL, Sabri AN. Vagal paragangliomas in paragangliomas of the head and neck. Otolaryngol Clin North Am. 2001;925-39.
21. Lu S, Li W, Liu D. Carotid body tumor: Diagnosis and surgical treatment. Zhonghua er bi yan hou ke za zhi. 1994;29(4):240-2.
22. Brandon D, Lippert D, Geer C. Clinical, histopathologic, and radiographic indicators of malignancy in head and neck paragangliomas. Otolaryngology. 2010;143:531-7.
23. Mena J. Metachronou bilateral nonfunctional inter-carotid paraganglioma (carotid body tumor) and functional retroperitoneal paraganglioma: Report of a case and review of the literature. Surgery. 1993;114(11):107-11.
24. Rabl H. Diagnosis and treatment of carotid body tumors. Thoracic Cardiovasc Surg. 1993 Dec;41(6);340-3.
25. Janen CJ, Baatenburg de Jong JR, Schipper J, Van der Mey GLA, Van Gils PGA. Color Doppler imaging of paragangliomas in the neck. J Clin Ultrasound. 1997;25:481-5.
26. Van den Berg R, van Gils AP, Wasser MN. Imaging of head and neck paragangliomas with three-dimensional time-of-flight MR angiography. Am J Roentgenol. 1999;172:1667-73.
27. Power A, Bower T, Kasperbauer J. Impact of pre-operative embolization on outcomes of carotid body tumor resections. J Vasc Surg. 2012;56(4):979-89.
28. Liapis CD, Evangelidakis EL, Papavassiliou VG. Role of malignancy and preoperative embolization in the management of carotid body tumors. World J Surg. 2000;24:1526-30.
29. Arslan H, Unal O, Kutluhan A, Sakarya ME. Power Doppler scanning in the diagnosis of carotid body tumors. J Ultrasound Med. 2000;19:367-70.
30. World Health Organization (WHO). Classification of tumours. In: Barnes L, Eveson J, Reichart W, editors. Pathology and genetics head and neck tumors.. Lyon: IARC Press;2005. p. 364-6.
Recibido: 19 julio de 2015.
Aceptado: 4 septiembre de 2015.
Tania Clavijo Rodríguez. Instituto Nacional de Angiología y Cirugía Vascular. Calzada del Cerro 1 551 esquina a Domínguez. Cerro 12 000. La Habana, Cuba.
Dirección electrónica: tania.clavijo@infomed.sld.cu