Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
CorSalud
versión On-line ISSN 2078-7170
CorSalud vol.10 no.1 Santa Clara ene.-mar. 2018
ARTÍCULO ORIGINAL
Duración del QRS como predictor de baja fracción de eyección en el infarto miocárdico con elevación del ST
QRS duration as a predictor of low ejection fraction in the ST-segment elevation myocardial infarction
Ailed E. Rodríguez Jiménez1, Hugo Cruz Inerarity1, Blanca Valdés Arias2, Guillermo Quintana Cañizares1, Enrique Toledo Rodríguez1
1. Servicio de Cardiología.
2. Departamento de Psicología. Hospital General Universitario Camilo Cienfuegos. Sancti Spíritus, Cuba. Correo electrónico: ailedrj@infomed.sld.cu
RESUMEN
Introducción: la duración del QRS es un elemento pronóstico y se ha asociado a una disminución de la fracción de eyección del ventrículo izquierdo en pacientes con síndrome coronario agudo.
Objetivo: evaluar la implicación pronóstica de la duración del QRS en la reducción de la fracción de eyección del ventrículo izquierdo al egreso.
Método: se realizó un estudio analítico transversal con 347 pacientes con infarto agudo de miocárdico con elevación del segmento ST, ingresados en el Hospital Universitario Camilo Cienfuegos del 1 de enero de 2013 al 31 de diciembre de 2015. Las variables estudiadas fueron: edad, sexo, factores de riesgo cardiovascular clásicos, tensión arterial, estrategia de reperfusión, clase de Killip-Kimbal, filtrado glomerular, duración del QRS y la fracción de eyección del ventrículo izquierdo. Las variables cualitativas se analizaron con el método estadístico Chi cuadrado, las cuantitativas con la t de Student y la regresión lineal. Se construyó la curva ROC para la capacidad de discriminación y se realizó un análisis multivariado para determinar la independencia de variables.
Resultados: la duración del QRS tuvo una correlación negativa con la fracción de eyección (r=-0,267; p<0,001) y una adecuada capacidad de discriminación como predictor de una fracción de eyección inferior a 35% (c=0,643).
Conclusiones: la duración del QRS superior a 90 milisegundos se asoció de manera independiente a una fracción de eyección menor de 35% al egreso.
Palabras clave: duración del QRS, fracción de eyección del ventrículo izquierdo, infarto de miocardio con elevación del ST.
ABSTRACT
Introduction: the QRS duration is a prognostic element and it has been associated with a decrease in the ejection fraction of the left ventricular in patients with acute coronary syndrome.
Objective: to assess the prognostic implications of the QRS duration in the depression of the left ventricular ejection fraction at discharge.
Method: a cross-sectional study was conducted with 347 patients with ST-segment elevation myocardial infarction, admitted at the «Hospital Universitario Camilo Cienfuegos» from January 1st, 2013 to December 31st, 2015. The variables studied were: age, sex, classical cardiovascular risk factors, blood pressure, reperfusion strategy, Killip-Kimball class, glomerular filtration rate, QRS duration and left ventricular ejection fraction. The qualitative variables were analyzed with the Chi-square statistical method and the quantitative with the t of Student and linear regression. The ROC curve was constructed for the discrimination capacity and a multivariate analysis was performed to determine the independence of variables.
Results: the QRS duration was negatively correlated with the ejection fraction r=-0.267; p<0.001) and an adequate discrimination ability as a predictor ejection fraction less than 35% (c=0.643).
Conclusions: the QRS duration greater than 90 milliseconds was independently associated with an ejection fraction lower than 35% at discharge.
Keywords: QRS duration left ventricular ejection fraction, ST-segment elevation myocardial infarction.
INTRODUCCIÓN
El electrocardiograma, por su amplia disponibilidad, su bajo costo y su simplicidad, es una herramienta imprescindible para el diagnóstico y la estratificación pronóstica del síndrome coronario agudo con elevación del segmento ST (SCACEST). La anchura del QRS es uno de los elementos que se obtienen en el electrocardiograma y ha sido un pilar fundamental para el empleo de la terapia de resincronización cardíaca1. Se plantea además, que en pacientes con insuficiencia cardíaca, la mayor duración del QRS (dQRS) empeora el pronóstico2,3.
La asociación del QRS y la fracción de eyección del ventrículo izquierdo (FEVI) ha sido ampliamente explorada en la insuficiencia cardíaca4,5, no tanto así en la cardiopatía isquémica. La isquemia induce un daño celular que altera las propiedades eléctricas del músculo cardíaco6. Fluctuaciones en las concentraciones y las corrientes iónicas, así como los cambios locales en las propiedades de las uniones intercelulares en hendidura (gab junctions) pudieran resultar en un enlentecimiento de la conducción y una dispersión de la refractariedad del potencial de acción en las fibras isquémicas7, lo cual pudiera prolongar la dQRS.
El objetivo de este estudio ha sido evaluar la implicación pronóstica de la dQRS en la reducción de la FEVI al egreso.
MÉTODO
Se realizó un estudio analítico transversal que incluyó a todos los pacientes ingresados con el diagnóstico de SCACEST tipo I (aterosclerótico) en la Unidad de Cuidados Intensivos Coronarios (UCIC) del Hospital General Universitario Camilo Cienfuegos de la provincia Sancti Spíritus, Cuba, en el período comprendido del 1 de enero de 2013 al 31 de diciembre de 2015.
Se conformó una muestra no intencionada con todos los casos que cumplieron los criterios de inclusión y exclusión (n=347).
Criterios de inclusión
Pacientes atendidos en la UCIC con el referido diagnóstico.
Criterios de exclusión
Pacientes con:
Diagnóstico previo de miocardiopatía dilatada y FEVI basal previa inferior a 35%.
Bloqueo de rama o ritmo de marcapaso que ensanchara el QRS basal.
Fibrilación auricular previa al diagnóstico del SCACEST, ya que impide o interfiere la medición de los parámetros electrocardiográficos.
Pacientes fallecidos antes de la realización del ecocardiograma pre-alta.
Variables
Las variables estudiadas fueron: edad, sexo, factores de riesgo coronario (hipertensión arterial y diabetes mellitus con diagnóstico previo al evento coronario, hábito de fumar, hipercolesterolemia, obesidad), tensión arterial y frecuencia cardíaca al ingreso, estrategia de reperfusión, clase de Killip-Kimbal, filtrado glomerular, duración del QRS y fracción de eyección del ventrículo izquierdo.
Se consideró hipercolesterolemia a las cifras de colesterol sérico superior a 6,71 mmol/L, según los valores de referencia del hospital; la obesidad se tuvo en cuenta en aquellos pacientes con un índice de masa corporal superior a 30 kg/m2, y el antecedente de cardiopatía isquémica cuando existía diagnóstico previo al evento coronario.
Se estudiaron además la clase de Killip-Kimbal, y el uso y éxito de la trombólisis (signos clínicos o eléctricos de reperfusión: alivio del dolor, mejoría hemodinámica, regresión del supradesnivel del ST mayor del 50% o aparición de arritmias de reperfusión)8. Resulta válido señalar la imposibilidad de utilizar el criterio de enzimático por no tener troponinas disponibles.
Otras variables estudiadas fueron el filtrado glomerular (FG), estimado mediante la fórmula de Cockcroft-Gault9 y la FEVI, por el método de Simpson biplano, obtenida del ecocardiograma realizado antes del egreso.
La medición del QRS se realizó de forma manual10,11 en las 12 derivaciones del electrocardiograma estandarizado, donde 10 milímetros (mm) equivalen a 1 milivoltio, y la velocidad del papel fue de 25 mm/segundo. El QRS se midió desde la deflexión inicial de la onda hasta su terminación en el punto J, y se tomó el QRS de mayor duración.
Procesamiento de la información
La información se obtuvo a partir de las historias clínicas ubicadas en el Departamento de Archivo y Estadística de la entidad hospitalaria.
Los datos fueron procesados con el software Statistical Package for the Social Sciences (SPSS), versión 17.0, instalado en una microcomputadora con sistema operativo Windows 8, y se analizaron de la siguiente manera: las variables cualitativas se expresaron en frecuencias absolutas y relativas, las cuantitativas se expresaron en su media y desviación estándar.
Para comprobar la fortaleza de asociación entre variables cualitativas fue seleccionada la prueba no paramétrica Chi Cuadrado; ante situaciones en que más del 20% de las frecuencias esperadas presentaron valores menores de cinco se utilizó la prueba exacta de Fisher. Para comparar las medias de variables cuantitativas se empleó el estadígrafo t de Student para muestras independientes. Para la relación entre la dQRS y la FEVI se empleó la regresión lineal y se calculó su capacidad de discriminación mediante la construcción de la curva operador-receptor (ROC) y el área bajo la curva (índice «c»). Teniendo en cuenta los resultados de la curva ROC, se determinó un punto de corte para dicotomizar las variables continuas e incluirlas en el análisis univariado.
Como contribución relativa a la determinación de la dQRS como factor independiente de predicción de baja FEVI al egreso, se realizó un análisis multivariado con un modelo de regresión logística binaria donde resultó ser la FEVI menor de 35% la variable dependiente (dicotómica). En el análisis multivariado se consideró identificar como factores propensos a la predicción, aquellos aspectos contenidos en las variables para los que el estadígrafo Wald mostró una probabilidad menor a 5% (p<0,05), al ser analizado el exponencial de los coeficientes del modelo exponencial de â (Exp â) como estimador de la razón de productos cruzados u odds ratio (OR).
El carácter agregado de la recogida de la información contribuyó al mantenimiento de la privacidad de los sujetos implicados en el estudio y los resultados solo han sido utilizados con fines científicos.
RESULTADOS
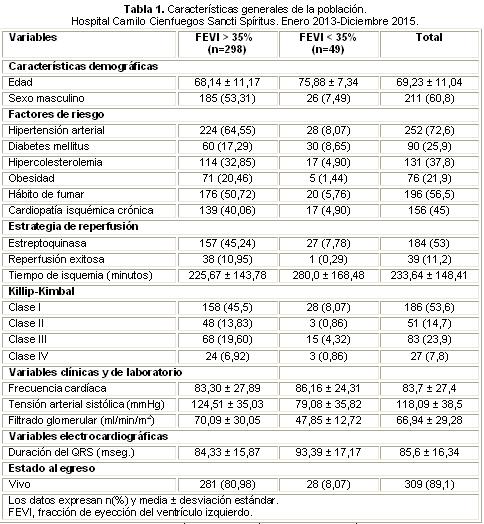
Se estudiaron un total de 347 pacientes, 211 hombres (60,8%) y 136 mujeres (39,2%) (Tabla 1). La media de edad en los pacientes con FEVI mayor de 35% fue de 75,88 años, superior a la de los pacientes con FEVI menor de 35% (68,14). El factor de riesgo más frecuente en la muestra fue la HTA con 252 pacientes (76,2%), también se encontraron diabetes mellitus (25,9%), hábito de fumar (56,5%), hipercolesterolemia (37,8%) y obesidad (21,9%). La estrategia de reperfusión empleada fue la trombólisis con estreptoquinasa recombinante cubana, utilizada en el 53% de los pacientes, con un éxito de 11,2%. La disfunción ventricular fue frecuente, con una clase de Killip-Kimbal superior a I en 46,4% de los pacientes. La media de la tensión arterial sistólica fue inferior en los pacientes con FEVI menor de 35% (79,08±35,82 vs. 124,51±35,03 mmHg), al igual que el filtrado glomerular (47,85±12,72 vs. 70,09±30,05 ml/min/m2). La letalidad en la muestra estudiada fue de 10,9%.
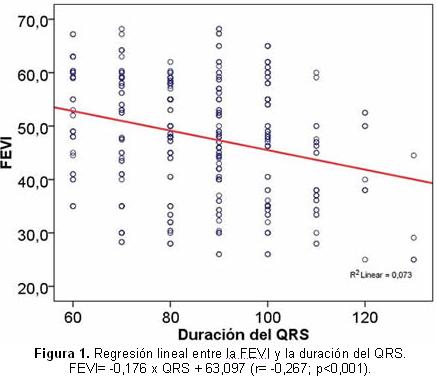
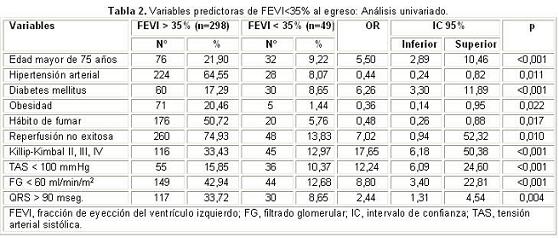
La figura 1 muestra, mediante un análisis de regresión lineal, la correlación inversa entre la dQRS y la FEVI, con una significación estadística muy significativa (p<0,001). El área bajo la curva ROC es el mejor indicador global de la precisión de una prueba diagnóstica o pronóstica, y hace factible expresar su desempeño mediante un número simple. La figura 2 muestra la curva ROC para la relación de la dQRS con la FEVI menor de 35%, con un índice bajo la curva c=0,643 y p=0,001.
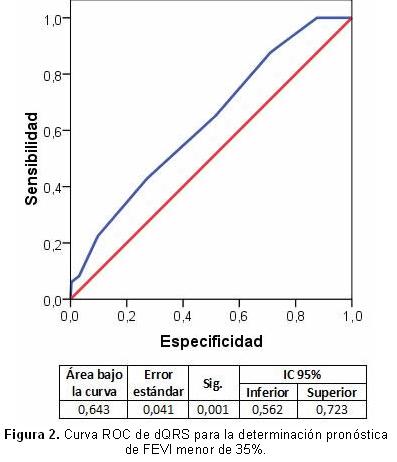
El punto de corte hallado para incluir la dQRS en el análisis multivariado con mejor sensibilidad y especificidad fue de 90 mseg. (Figura 3).
En el análisis univariado (Tabla 2) resultaron como factores de riesgo con significación estadística la edad mayor de 75 años (p<0,001), la diabetes mellitus (p<0,001), la reperfusión no exitosa (p=0,010), la clase Killip II, III, IV (p<0,001), la tensión arterial sistólica menor de 100 mmHg (p<0,001), el filtrado glomerular menor de 60 ml/min/m2 (p<0,001), y la dQRS>90 mseg. (p=0,004).
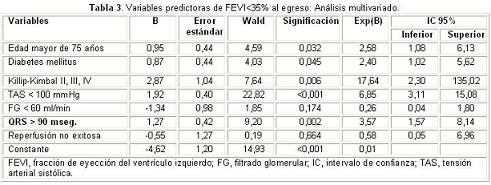
En el análisis multivariado (Tabla 3), la dQRS>90 mseg. resultó ser un predictor independiente de FEVI menor de 35% (p=0,002), asociado a la edad mayor de 75 años, la diabetes mellitus, la clase de Killip-Kimbal mayor de I (II, III y IV), y la tensión arterial sistólica menor de 100 mmHg.
DISCUSIÓN
La dQRS ha sido asociada a alteraciones en la estructura y la función del ventrículo izquierdo12. La mayor dQRS posterior a un SCACEST ha sido relacionada con la afectación del sistema de conducción por la extensión de la escara necrótica, lo cual podría predisponer a arritmias ventriculares6,13,14. La FEVI, tras un SCACEST se ha convertido en un predictor de muerte súbita independiente con elevada capacidad predictiva15, lo cual es tomado en cuenta en nuestro estudio donde se evalúa la capacidad predictiva de la dQRS sobre la FEVI al egreso.
Zou et al.16 en un estudio reciente llevado a cabo en pacientes con miocardiopatía dilatada, demostraron que la normalización de la FEVI con tratamiento medicamentoso estaba en relación con la disminución de la dQRS. Nuestros resultados muestran una correlación negativa de la dQRS con la FEVI al egreso, así como una adecuada capacidad de discriminación de la dQRS para una FEVI inferior a 35%.
En un modelo de predicción de riesgo basado en variables ecocardiográficas, la FEVI resultó ser un predictor independiente en el análisis multivariado (índice de riesgo [hazard ratio, HR] 1,45; intervalo de confianza [IC] 95%: 1,02-2,08; p=0,040), y el pronóstico resultó ser inversamente proporcional a la FEVI cuando esta fue inferior al 40%17.
Nuestros resultados coinciden con los de Shah et al.7, quienes en un estudio llevado a cabo con 536 pacientes con síndrome coronario agudo sin elevación del ST demostraron que un QRS>90 mseg. resultó ser un predictor independiente de enfermedad de tres vasos coronarios y de grave reducción de la FEVI. Por otra parte, Winter et al.18 en un estudio realizado con 132 pacientes con enfermedad arterial coronaria, y una FEVI basal inferior a 30%, no encontraron asociación entre la dQRS y la FEVI. Resulta válido señalar que este estudio no se realizó en pacientes con síndrome coronario agudo e incluyó una FEVI basal inferior al 30%, lo cual difiere con el diseño de nuestro estudio (y, por tanto, con nuestros resultados), ya que los pacientes con FEVI basal inferior al 35% conocida fueron excluidos.
En el análisis multivariado, la dQRS superior a 90 mseg. se asoció como predictor independiente a la FEVI menor del 35% al egreso; y al ser ajustado por la edad, también se asociaron la diabetes mellitus, la clase de Killip-Kimbal y la tensión arterial sistólica (p<0,05), además del filtrado glomerular menor de 60 ml/min/m2 y la reperfusión no exitosa (p>0,05).
Jiménez-Candil et al.19 en un estudio llevado a cabo en pacientes con síndrome coronario agudo sin elevación del ST encontraron que las variables independientes asociadas a mayor mortalidad intrahospitalaria, fueron el aumento de las tropininas (HR=8,1; IC 95%: 1,04-62,8; p=0,045); la FEVI menor de 40% (HR=12,6; IC 95%: 4,7-34; p<0,001) y la edad mayor de 65 años (HR=2,1; IC 95%: 1,2-3,4; p=0,03). Y en el seguimiento de pacientes tras el alta hospitalaria, la dQRS superior a 90 mseg. resultó ser un predictor independiente de mortalidad cardiovascular (HR=2,4; IC 95%: 1,2-4,8; p=0,009). Por su parte, Nwakile et al.20 también encontraron una asociación de la dQRS y la mortalidad por arritmias ventriculares. La dQRS>10 mseg. se asoció con una incidencia de 21,8% de taquicardia ventricular y de 3,2% de fibrilación ventricular comparado con un 10,3% y un 0,9%, respectivamente, en los pacientes con dQRS<110 mseg.
La dQRS ha sido utilizada para evaluar la disincronía mecánica en el empleo de la terapia de resincronización cardíaca21. Su utilidad también fue demostrada por Joseph et al.4 como predictor de muerte por causa cardiovascular, de parada cardíaca recuperada y de hospitalizaciones por insuficiencia cardíaca. Esto último pudiera estar relacionado con los resultados encontrados en nuestro estudio donde se evidencia una correlación negativa entre la dQRS y la FEVI. Otro estudio llevado a cabo en pacientes con SCACEST demostró un incremento de la mortalidad a los 30 días, en pacientes con dQRS>100 mseg., resultado que fue ajustado por la FEVI, la función renal, la hipotensión y la taquicardia22.
CONCLUSIONES
El electrocardiograma continúa siendo una herramienta útil en la estratificación de riesgo del síndrome coronario agudo con elevación del segmento ST. La dQRS superior a 90 mseg. se asoció de manera independiente a una FEVI menor de 35% tras el egreso. La dQRS y la FEVI presentaron una correlación negativa con significación estadística. La mayor dQRS presentó una adecuada capacidad de discriminación como predictor de una baja FEVI al egreso.
CONFLICTOS DE INTERESES
Los autores declaran que no existen conflictos de intereses.
BIBLIOGRAFÍA
1. Brignole M, Auricchio A, Barón-Esquivias G, Bordachar P, Boriani G, Breithardt OA, et al. Guía de práctica clínica de la ESC 2013 sobre estimulación cardiaca y terapia de resincronización cardiaca. Rev Esp Cardiol. 2014;67(1):58.e1-e60.
2. Baldasseroni S, Gentile A, Gorini M, Marchionni N, Marini M, Masotti G, et al. Intraventricular conduction defects in patients with congestive heart failure: Left but not right bundle branch block is an independent predictor of prognosis. A report from the Italian Network on Congestive Heart Failure (IN-CHF database). Ital Heart J. 2003;4(9):607-13.
3. Khan NK, Goode KM, Cleland JG, Rigby AS, Freemantle N, Eastaugh J, et al. Prevalence of ECG abnormalities in an international survey of patients with suspected or confirmed heart failure at death or discharge. Eur J Heart Fail. 2007;9(5):491-501.
4. Joseph J, Claggett BC, Anand IS, Fleg JL, Huynh T, Desai AS, et al. QRS duration is a predictor of adverse outcomes in heart failure with preserved ejection fraction. JACC: Heart Fail. 2016;4(6):477-86.
5. Park HS, Kim H, Park JH, Han S, Yoo BS, Shin MS, et al. QRS prolongation in the prediction of clinical cardiac events in patients with acute heart failure: Analysis of data from the Korean Acute Heart Failure Registry. Cardiology. 2013;125(2):96-103.
6. Zipes DP, Jalife J, Eds. Cardiac Electrophysiology: From Cell to Bedside. 6th Ed. Philadelphia: Elsevier-Saunders; 2014.
7. Shah M, Maludum O, Bhalla V, De Venecia TA, Patil S, Curet K, et al. QRS duration and left ventricular ejection fraction (LVEF) in non-ST segment elevation myocardial infarction (NSTEMI). Int J Cardiol. 2016;221:524-8.
8. Steg G, James SK, Atar D, Badano LP, Blomstrom Lundqvist C, Borger MA, et al. Guía de práctica clínica de la ESC para el manejo del infarto agudo de miocardio en pacientes con elevación del segmento ST. Rev Esp Cardiol. 2013;66(1):53.e1-e46.
9. Cabrerizo García JL, Zalba Etayo B, Pérez Calvo JI. Valor pronóstico del filtrado glomerular en el síndrome coronario agudo: ¿Índice de Cockcroft o ecuación MDRD? Med Clin (Barc). 2010;134(14):624-9.
10. Gadaleta FL, Llois SC, Sinisi VA, Quiles J, Avanzas P, Kaski JC. Prolongación del intervalo QT corregido: Nuevo predictor de riesgo cardiovascular en el síndrome coronario agudo sin elevación del ST. Rev Esp Cardiol. 2008;61(6):572-8.
11. Chávez González E, Alonso Herrera A, Carmona Puerta R, Pérez Cabrera D, Ramos Ramírez RR, Gómez Paima W, et al. Dispersión del QRS como índice de disincronía en el bloqueo de rama izquierda y de sincronía tras la terapia de resincronización cardíaca, una variable de respuesta exitosa. CorSalud [Internet]. 2015 [citado 14 Ene 2017];7(2):106-16. Disponible en: http://www.corsalud.sld.cu/sumario/2015 /v7n2a15/dispersionqrs.html
12. Murkofsky RL, Dangas G, Diamond JA, Mehta D, Schaffer A, Ambrose JA. A prolonged QRS duration on surface electrocardiogram is a specific indicator of left ventricular dysfunction. J Am Coll Cardiol. 1998;32(2):476-82.
13. Tjandrawidjaja MC, Fu Y, Westerhout CM, Wagner GS, Granger CB, Armstrong PW, et al. Usefulness of the QRS score as a strong prognostic marker in patients discharged after undergoing primary percutaneous coronary intervention for ST-segment elevation myocardial infarction. Am J Cardiol. 2010;106(5):630-4.
14. Horwich T, Lee SJ, Saxon L. Usefulness of QRS prolongation in predicting risk of inducible monomorphic ventricular tachycardia in patients referred for electrophysiologic studies. Am J Cardiol. 2003;92(7):804-9.
15. Shiga T, Hagiwara N, Ogawa H, Takagi A, Nagashima M, Yamauchi T, et al. Sudden cardiac death and left ventricular ejection fraction during long-term follow-up after acute myocardial infarction in the primary percutaneous coronary intervention era: Results from the HIJAMI-II registry. Heart. 2009;95(3):216-20.
16. Zou CH, Zhang J, Zhang YH, Wei BQ, Wu XF, Zhou Q, et al. Frequency and predictors of normalization of left ventricular ejection fraction in recent-onset nonischemic cardiomyopathy. Am J Cardiol. 2014;113(10):1705-10.
17. Bedetti G, Gargani L, Sicari R, Gianfaldoni ML, Molinaro S, Picano E. Comparison of prognostic value of echographic [corrected] risk score with the Thrombolysis in Myocardial Infarction (TIMI) and Global Registry in Acute Coronary Events (GRACE) risk scores in acute coronary syndrome. Am J Cardiol. 2010;106(12):1709-16.
18. De Winter O, Van de Veire N, Van Heuverswijn F, Van Pottelberge G, Gillebert TC, De Sutter J. Relationship between QRS duration, left ventricular volumes and prevalence of nonviability in patients with coronary artery disease and severe left ventricular dysfunction. Eur J Heart Fail. 2006;8(3):275-7.
19. Jiménez-Candil J, Cruz González I, Martín F, Pabón P, León V, Hernández J, et al. Relationship between QRS duration and prognosis in non-ST-segment elevation acute coronary syndrome. Int J Cardiol. 2008;126(2):196-203.
20. Nwakile C, Purushottam B, Bhalla V, Ukpong D, Shah M, Yun J, et al. Significance of QRS duration in non-ST elevation myocardial infarction. Int J Cardiol. 2015;187:146-7.
21. Poole JE, Singh JP, Birgersdotter-Green U. QRS duration or QRS morphology: What really matters in cardiac resynchronization therapy? J Am Coll Cardiol. 2016;67(9):1104-17.
22. Nwakile C, Purushottam B, Yun J, Bhalla V, Morris DL, Figueredo VM. QRS duration predicts 30 day mortality following ST elevation myocardial infarction. Int J Cardiol Heart Vasc. 2014;5:42-4.
Recibido: 16 de febrero de 2017
Aceptado: 18 de abril de 2017
Mirtha López Ramírez. Servicio de Cardiología. Hospital Clínico-Quirúrgico Hermanos Ameijeiras. La Habana, Cuba. Correo electrónico: mirtlr@infomed.sld.cu