INTRODUCCIÓN
Los timomas son los tumores más frecuentes del mediastino anterior, que son originados en la glándula tímica. Actualmente la nueva clasificación de la Organización Mundial de la Salud (OMS) ha establecido que, aún tratándose de tumores de crecimiento lento, son tumores epiteliales de carácter maligno; por tanto, se debe abandonar el concepto de benignidad cuando se habla de timoma.1,2
Este es un tumor de incidencia rara, tiene incidencia en 1,5 casos por millón de habitantes en el mundo y 1 000 casos al año en Europa. Tiene un pico de presentación entre la quinta y la séptima décadas de la vida.3 Se desconoce la etiología de estos tumores y tampoco se conocen factores de riesgo, aunque se ha demostrado su asociación con síndromes paraneoplásicos y con la miastenia gravis.4
Un tercio de los pacientes son asintomáticos. La forma clínica más frecuente de presentación es dolor torácico, tos, disnea o ronquera, secundario a la compresión local que provoca su crecimiento. Otros síntomas que pueden estar presentes son, a nivel sistémico, fiebre, sudoración nocturna o pérdida de peso. Más raro es encontrar síndrome de vena cava superior, síntomas neurológicos o lesiones externas al mediastino anterior.3,5
Se debe realizar un diagnóstico temprano y oportuno de esta neoplasia porque algunos tipos histológicos tienen potencial de generar metástasis, con una supervivencia de cinco años para el timoma metastásico del 24%, además del riesgo asociado a desarrollar un síndrome paraneoplásico autoinmune, que afecta la calidad de vida de los pacientes.1
Se presenta una paciente con escasos síntomas al diagnóstico, que gracias a un adecuado estudio imagenológico se realizó un diagnóstico temprano de timoma, con evolución favorable.
INFORMACIÓN DEL PACIENTE
Se presentó en la Consulta de Neumología del Hospital Provincial Universitario “Arnaldo Milián Castro” de la Ciudad de Santa Clara, Provincia de Villa Clara, una paciente femenina de 55 años de edad, que refirió presentar trastornos digestivos, aproximadamente desde hacía nueve años, entumecimiento y debilidad ocasional en las extremidades superiores e inferiores, de predominio matutino, y que era fumadora pasiva desde la infancia por sus padres y actualmente por su esposo y su hijo. Padeció COVID-19 Delta en 2021, recibió tratamiento y no presenta ninguna repercusión. Acudió a la Consulta de Neumología por presentar dolor escapular derecho y, en ocasiones, tos con expectoraciones blanquecinas matutinas, negó disnea y estaba afebril.
A la auscultación se apreciaron murmullo vesicular conservado, no estertores, saturación de 98%, frecuencia respiratoria de 19xminuto y frecuencia cardíaca de 105xminuto.
Se le indicaron los siguientes estudios:
Gonadotropima coriónica: 0,76
Alfa feto proteína: 5,4
Grupo RH O+
Hemetocrito: 0,42
Leucograma: 9,8x109/l, P: 0,68, L: 0,32, E: 00
Conteo plaquetario: 230x109/l
Glucosa: 3,4 mmol/l
ALT (alanina aminotransferasa): 18 U/l
GGT (gamma-glutamil transferasa): 15 U/l
Tiempo de coagulación: 10xminuto
Tiempo de sangramiento: 1xminuto
Esputo por BAAR (bacilos acidorresistentes) I y II código cero
Esputo bacteriológico negativo
Esputo citológico negativo.
Ultrasonido abdominal: vesícula biliar normodistendida, paredes finas sin litiasis. Colédoco y vías biliares intrahepáticas de calibre normal. Hígado con múltiples imágenes ecolúcidas quísticas, la mayor en el lóbulo hepático izquierdo, que mide 3,5x3,6 cm, con refuerzo posterior de su pared, paredes algo irregulares, sin ecos en su interior ni tabiques. Páncreas de tamaño normal, con aumento de su ecogenicidad. Bazo normal. Ambos riñones de forma, tamaño y proporción normal, buena relación córtico-medular, sin dilatación de cavidades ni litiasis. Vejiga pobre repleción. No líquido libre en cavidad abdominal. Aorta abdominal de calibre normal.
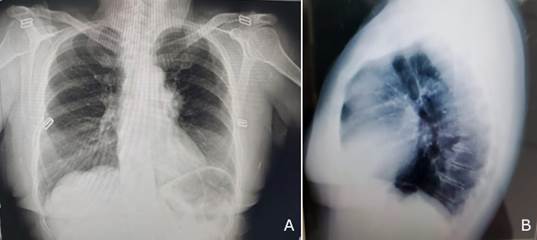
Radiografía de tórax (Figura 1) en posición anterior (A) y lateral izquierda (B): imagen radiopaca, en forma de masa, a nivel de mediastino anterior redondeada, de contornos regulares, bien definidos, que mide 4x5 cm. Índice cardio-torácico dentro de los límites de la normalidad. No lesiones óseas. Partes blandas evaluables sin alteraciones.
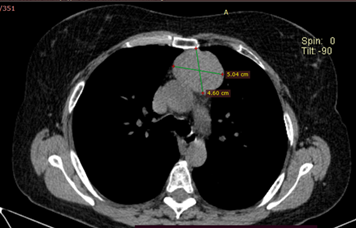
Tomografía de tórax simple y contrastada: en los cortes tomográficos practicados desde los ápices pulmonares hasta el hemiabdomen superior a 1 mm de espesor, sin y con la administración de contraste: en ventana de mediastino imagen hiperdensa (66 UH) en mediastino anterior, en forma de masa, redondeada, de contornos bien definidos, con áreas hipodensas en su interior (-19 UH), que pudieran estar en relación con áreas de degeneración quística, que mide en corte axial 43x53 mm, con pequeñas calcificaciones periféricas en su interior, que muestra ganancia homogénea y significativa tras la administración de contraste, que alcanza una densidad de 80 UH, esa lesión está en íntimo contacto con el cayado aórtico y los grandes vasos mediastínicos, así como con el esternón, sin provocar erosión ósea a nivel del mismo y respetando la interfase con esas estructuras (Figura 2).
Dentro de los diagnósticos diferenciales se consideraron:
Se decidió realizar el procedimiento quirúrgico, una timectomía convencional transesternal, y se extrajo el timo de forma íntegra con pseudocápsula, sin ninguna complicación.
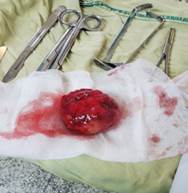
Se extrajo la pieza (Figura 3) y se envió al Departamento de Anatomía Patológica para el estudio correspondiente. La evolución transoperatoria de la paciente fue favorable; transcurridos tres días se decidió su egreso hospitalario, con seguimiento por parte de los Especialistas en Neumología y en Cirugía Torácica.
Informe de Anatomía Patológica
Descripción macroscópica:
Se reciben tres masas de tejido, la mayor, que mide 6,2x5,1x4 cm, de superficie lisa, con red vascular evidente, de coloración pardo grisácea, de consistencia renitente en algunas zonas y, en otras, de consistencia aumentada. Al corte seriado impresiona encapsulado friable y coloración pardo claro con áreas de hemorragia.
La segunda masa de superficie lisa y coloración pardo grisácea acompañada de grasa, al corte se observa coloración pardo amarillenta de consistencia blanda.
La tercera muestra al corte, superficie lisa y coloración pardo grisácea e impresiona tejido linfoide.
Diagnostico histológico:
Timoma predominantemente cortical, rico en linfocitos maduros y patrón organoide, con áreas de apariencia medular, correspondiente al Tipo B1 de timoma.
DISCUSIÓN
El mediastino es un espacio anatómico situado en el centro del tórax que alberga diversas estructuras rodeadas de tejido adiposo, tejido conectivo y ganglios linfáticos. El aumento de tamaño de cualquiera de ellas da origen a un concepto clínico-radiológico, ensanchamiento mediastínico. El mediastino anatómicamente está delimitado, por arriba, por el estrecho torácico superior; por debajo, por el diafragma; lateralmente, por las dos pleuras mediastínicas; por delante, por el esternón y, por detrás, por la columna vertebral. Todos los órganos torácicos, a excepción de los pulmones, se encuentran incluidos dentro del mediastino.6,7
Desde un punto de vista práctico se acepta la clasificación que divide este espacio en tres compartimentos. El mediastino anterior o prevascular está comprendido entre el esternón por delante, los grandes vasos y el pericardio por detrás y el estrecho torácico superior por arriba. Este compartimento, a su vez, se subdivide en superior e inferior por un plano imaginario que pasaría por el ángulo de Louis y el disco vertebral existente entre la cuarta y la quinta vértebras dorsales. El mediastino medio o visceral queda comprendido entre el límite posterior del mediastino anterior y el pericardio posterior. El mediastino posterior está delimitado por el pericardio posterior, por delante, y por la columna vertebral y los arcos costales posteriores, por detrás.6,7
Los timomas son unos tumores formados a expensas de la glándula tímica en las primeras edades de la vida o de restos atróficos del timo después de la juventud. Son de los tumores primarios más frecuentes del mediastino anterior, representan el 20% de las neoplasias mediastínicas de adulto y rara vez se observan en niños. Son frecuentes tanto en hombres como en mujeres entre la tercera y la cuarta décadas de la vida. La mayoría de las veces es un hallazgo radiográfico y los pacientes suelen ser asintomáticos, en ocasiones suelen presentar dolor torácico, tos, disnea y algunos otros síntomas como la compresión o la invasión a las estructuras adyacentes;2,3,8 como mostró la paciente que se presenta.
A menudo pueden producirse síndromes paraneoplásicos como anemia aplásica, hipogammaglobulinemia, otros cánceres extratímicos y, con mayor frecuencia, miastenia gravis. Entre el 30 y el 50% de los enfermos con timoma desarrollan miastenia gravis, aunque solamente el 15% de los enfermos con esta última enfermedad presentan un timoma.5,9
El timoma se descubre con frecuencia como hallazgo casual al realizar una radiografía torácica. Suele ser una masa redondeada, en ocasiones polilobulada y bien circunscrita, localizada en el mediastino anterior y el superior. La tomografía axial computadorizada suele hallar homogeneidad en la lesión, si bien pueden existir irregularidades por la existencia de quistes, necrosis o hemorragias intratumorales. Con la misma se puede delimitar la existencia de nódulos metastásicos, invasión pulmonar o afectación de estructuras mediastínicas.6 Debido a la alta frecuencia de descubrimientos accidentales de esta neoplasia mediante pruebas imagenológicas, es muy importante conocer sus características distintivas mediante estos exámenes.
Actualmente la OMS clasifica los tumores tímicos en cinco tipos de timomas:10
Tipo A: células epiteliales ovales o fusiformes, la sobrevida de 15 años cercana al 100%
Tipo AB o también llamado timoma mixto: células redondas o poligonales y presentan rasgos característicos del timoma tipo A, con un componente linfocitario de densidad variable
Tipo B: B1 timoma predominantemente cortical, B2 timoma cortical y B3 carcinoma tímico bien diferenciado, según la proporción de linfocitos y del aumento de la atipia citológica de las células epiteliales. La sobrevida de 15 años es del 90%
Tipo C: atipia citológica y pérdida de las características organotípicas del timo. Este último término es sinónimo de carcinoma tímico, que generalmente se encuentra avanzado al momento del diagnóstico, con una sobrevida del 35% a los cinco años.
El sistema de estadificación clínica de Masaoka tiene en cuenta la invasión del tumor a través de la cápsula hacia las estructuras circundantes:10
Estadio 1: encapsulación completa a nivel macroscópico y sin invasión capsular microscópica
Estadio 2: invasión del tejido adiposo o la pleura mediastínica circundantes a nivel macroscópico
Estadio 3: invasión de los órganos vecinos (pericardio, grandes vasos o pulmón).
Estadio 4a: diseminación pleural o pericárdica
Estadio 4b: metástasis linfáticas o hematógenas.
Los factores de mal pronóstico asociados son:4
Resección incompleta de la neoplasia incluso en etapas III y IV
Miastenia gravis se asocia con peor pronóstico
Hipogammaglobulinemia y aplasia de células rojas
Metástasis ganglionares (ocurre en menos del 2%)
Involucro de grandes vasos
Recurrencia temprana
El estándar de oro de tratamiento es la resección completa y aún la parcial presenta mejores resultados de sobrevida. El 40% de los timomas involucra estructuras circundantes y puede comprometer la resección completa. La morbilidad operatoria y la mortalidad se ha informado de 20 y 2%, de manera respectiva.11
Las recomendaciones de tratamiento del timoma según estadio son:4,11
Etapa I: manejo con resección y vigilancia
Etapa II: empleo con resección y radioterapia; tiene un rango de recurrencia y metástasis alto, hasta un 11%, incluso con radioterapia; las lesiones II B2, B3 y C tienen alta recurrencia mediastinal, por lo que se requiere tratamiento sistémico
Etapa III: la piedra angular es la resección en bloque, pero solo el 50% presenta márgenes libres; aún con resección completa RO, presentan un 50% recurrencia en cinco años, incluso con radioterapia y quimioterapia
Etapa IV: manejo multimodal, cirugía para resección; en algunos casos se recomienda manejo más agresivo, incluidos pleuroneumonectomía, quimioterapia sistémica o intrapleural, terapia fotodinámica y radioterapia con buenos resultados. Esto se aconseja debido a que el 75% de las lesiones recurrentes es a la pleura con múltiples implantes.
En pacientes no resecables se maneja quimioterapia, radioterapia y se evalúa la posibilidad de resección secundaria; se reporta un rango de respuesta a quimioterapia de un 20% y a radioterapia de un 43%. Los por cientos libres de enfermedad a los 10 años, por período, son: etapa I, 90 y 94%; etapa II, 70 y 88%; etapa III, 55 y 56% y etapa IV, 35 y 33%.11
Los timomas son tumores malignos formados a expensas de la glándula tímica y representan uno de los tumores primarios más frecuentes del mediastino. Se debe realizar un diagnóstico temprano y oportuno de esta neoplasia para garantizar mayor sobrevida a los pacientes; en lo que resulta de especial importancia el conocimiento de sus características imagenológicas porque, en muchas ocasiones, cursa asintomático.