Introducción
La colitis isquémica (CI) es la forma más frecuente de isquemia intestinal (60-70%), causa de hemorragia digestiva baja y se presenta cuando se compromete el flujo vascular al órgano por una circulación sistémica o un problema local de naturaleza anatómica o funcional.1,2) Puede progresar a la necrosis y a la muerte.
Las causas de la CI incluyen trombosis o embolismo en la arteria mesentérica, oclusión de vasos por causas mecánicas como la obstrucción intestinal, hipotensión durante o después de una cirugía, estados de hipoperfusión por insuficiencia cardíaca, shock séptico y otros.
La edad mayor de 60 años, la hipertensión, la Diabetes mellitus, el hábito de fumar, la hiperlipidemia, antecedentes de cirugías abdominales y la insuficiencia renal son algunos de los factores de riesgo reconocidos. Los síntomas suelen ser limitados e inespecíficos y la etiología exacta del daño inicial no siempre logra ser identificada.1
Se presenta el diagnóstico de un paciente que desarrolla esta enfermedad.
Objetivo
Considerar el diagnóstico precoz de la enfermedad, mediante la realización de estudios diagnósticos determinados, en un paciente en quien se identifican factores de riesgo para la enfermedad.
Presentación del caso
Paciente masculino, de 70 años de edad, obeso, con antecedentes de cardiopatía isquémica y Diabetes Mellitus tipo II sin tratamiento médico, de profesión sedentaria y fumador severo (más de 20 cigarrillos diarios). Hacía menos de un mes que había llevado tratamiento con antibióticos por vía oral para un absceso en piel, en hipogastrio, con adenopatías palpables en cadena linfática inguinal izquierda. Comienza con dolor abdominal difuso, a predominio de flanco izquierdo, vómitos y hematoquecia que se convierte en rectorragia a menos de 6 horas del inicio del cuadro. Al examen físico el paciente está hemodinámicamente estable, en el abdomen hay dolor a la palpación superficial y profunda, pero sin reacción peritoneal. El tacto rectal confirma presencia de sangre en las heces. Se realiza hemograma y se reporta 16,3 g/l, sin otras alteraciones significativas.
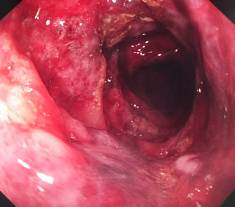
Se discute entre gastroenterología y cirugía, se considera la posibilidad de una CI por los factores de riesgo que se identifican en el paciente vs una diverticulitis y se decide realizar colonoscopía de urgencia, para definir la causa de la hemorragia y de ser posible, aplicar terapéutica para esta. Se limpia el colon con enemas y se realiza la colonoscopía de urgencia, a unas 12 horas de comenzado la hemorragia, con insuflación con CO2 en vez de aire atmosférico. Se observó desde sigmoides bajo, hasta flexura esplénica, áreas congestivas y vascularizadas, en forma de parches que se van haciendo mayores y confluyen con pérdida del patrón vascular, se tornan azul-violáceo, prominentes, protruyen en la luz y estenosan algunos segmentos (Figura 1). La colonoscopía se interrumpió en colon transverso al pasar a áreas normales.
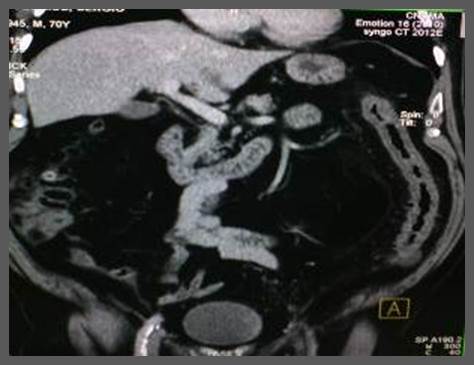
Se diagnosticó una CI de colon izquierdo. Se interna con suspensión de vía oral, estricto control de la hidratación y electrolitos y antibióticoterapia. Mejora clínicamente, pero se decide realizar angiografía por tomografía computada (Angio-TAC) con el objetivo de localizar y encontrar causa del área de isquemia en el árbol vascular, lo cual podría hacer necesario considerar el tratamiento quirúrgico o radiología intervencionista. Se realizó estudio simple de Angio-Tac unas 26 horas luego de haber comenzado el episodio. Se realizó una reconstrucción en proyección de máxima intensidad (MIP) y se observó engrosamiento de las paredes del colon descendente mayor de 3 mm con disminución de la luz colónica con zonas de estenosis y aspecto espiculado e irregular por el edema submucoso. (Figura 2).
La Figura 2 presenta una TAC de abdomen contrastada endovenosa del paciente donde se observa engrosamiento de la pared del colon izquierdo y aspecto espiculado e irregular por el edema submucoso.
Tras la administración de contraste se obtienen imágenes en fase arterial y venosa; se observan las ramas de la mesentérica superior e inferior y tronco celiaco, la mesentérica inferior no muestra signos de oclusión o estenosis, no se logra observar la vascularización distal de la sigmoidea y existe sospecha de oclusión distal.
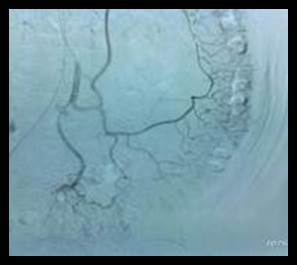
Se discutió entre las especialidades de gastroenterología, cirugía e imaginología y se decidió realizar angiografía para lograr mayor selectividad en el diagnóstico. Se realizó angiografía diagnostica selectiva de la mesentérica inferior, unas 48 horas luego de iniciado el episodio y se demuestra que la misma es de calibre normal con flujo adecuado hasta las ramas distales, no evidencias de estenosis u oclusión arterial, no se definen áreas de extravasación del contraste u otras alteraciones (Figura 3).
La Figura 3 es de la angiografía del paciente, que permitió excluir el diagnóstico de isquemia de la mesentérica.
En la discusión conjunta de las especialidades sobre la causa probable de la isquemia se consideró el papel de los factores de riesgo del paciente, lo que determina una arteriosclerosis sistémica, una posible relación con el cuadro séptico que había presentado hacía pocas semanas y la localización en colon izquierdo de la isquemia.
Ante la buena evolución clínica del paciente, se decidió mantener tratamiento médico convencional (hidratación parenteral y antibioticoterapia), con recuperación gradual de la vía oral hasta su alta clínica 7 días más tarde. Se le orientaron medidas higiénico-dietéticas y se mantiene en seguimiento por consulta externa de Gastroenterología, con buen estado general.
Discusión
La Colitis Izquémica representa entre 8,8-18% de las hemorragias digestivas bajas, aunque algunos estudios reportan hasta 23,7%.3,4,5) Afecta más a las mujeres y los mayores de 65 años. Es posible reconocer en los pacientes la existencia conjunta de varios de los factores de riesgo conocidos de la enfermedad. Los pacientes comienzan con dolor abdominal súbito, como calambres o cólicos. El dolor es de pobre localización pero la isquemia que afecta el colon izquierdo y recto suele reflejar dolor en fosa ilíaca izquierda y flanco y en la isquemia de colon transverso y derecho, se refiere el dolor en el centro del abdomen.
En las primeras 24 horas aparece urgencia defecatoria con rectorragia o hematoquecia. Pueden presentarse náuseas, vómitos, distensión abdominal y anorexia. Al examen físico se encuentra dolor abdominal sobre el segmento del colon afectado. La peritonitis o inestabilidad hemodinámica se observa en las formas severas de presentación, más frecuente en el colon derecho y donde más de 50% de los pacientes necesitarán tratamiento quirúrgico.2) Aunque la CI puede ocurrir en cualquier parte del colon, su localización puede determinar la severidad de la enfermedad y el pronóstico.
La colonoscopía es un método sensible y específico para el diagnóstico de la enfermedad. En etapas precoces la mucosa se observa pálida y edematosa, con áreas hiperémicas. Según avanza la isquemia se observan áreas bullosas azul-violáceas hasta el negro que protruyen en la luz. Si las áreas de mucosa negra son extensas son signos de infarto transmural, aunque es un hallazgo poco común. Se debe realizar el procedimiento con precaución: el riesgo de perforación es muy alto por la debilidad de la pared isquémica y la distensión del colon disminuye el aporte de sangre y empeora la isquemia, riesgo que disminuye si se utiliza insuflación con CO2, de rápida reabsorción.2,6,7,8,9) Este último elemento consideramos que permite realizar la colonoscopía de urgencia con un mayor margen de seguridad. La decisión de realizar colonoscopía de urgencia ante una hemorragia digestiva baja no es un procedimiento habitual, solo la necesidad de establecer una causa inmediata de la hemorragia, contar con equipamiento adecuado y un equipo entrenado y experimentado ayudaron a esta decisión, la que redundó en el diagnóstico inmediato.
La TAC es útil en la valoración inicial y excluye otras causas de dolor abdominal. El contraste no da realce debido a la causa isquémica pero muestra engrosamiento de la pared mayor de cuatro mm, alteración de la grasa pericolónica, “signo del halo” (resultante de la hiperemia inflamatoria de la mucosa y submucosa) y las áreas de edema y hemorragia submucosa en la pared del colon que dan el aspecto de impresiones dactilares al observarlas en Rx simple (thumbprinting).10,11,12
La angiografía no está recomendada como parte de la evaluación de la CI ya que al momento de la presentación clínica el flujo sanguíneo del colon ya se ha restablecido; dos excepciones potenciales son cuando la presentación clínica no permite hacer una clara distinción entre la CI y una isquemia aguda de la arteria mesentérica y en la afectación aislada del colon derecho.
Como hemorragia digestiva baja, la CI es difícil de diagnosticar: no está dentro de las primeras causas que acuden al pensamiento clínico y necesita ser confirmada por medios diagnósticos. Pero la colonoscopía de urgencia y los estudios imaginológicos deben ganar más espacio como herramientas diagnósticas útiles para decidir conducta terapéutica. No fue objetivo de esta presentación discutir el tratamiento, el cual será abordado en una comunicación posterior.
Conclusiones
Debe considerarse el diagnóstico de CI en pacientes de mayor edad, con hemorragia digestiva baja, con pobres signos al examen físico y presencia de los factores de riesgo. Para este diagnóstico la colonoscopía de urgencia, con insuflación con CO2 y un equipo experimentado ofrece buenas oportunidades de esclarecer la causa de la hemorragia. Es necesario el abordaje interdisciplinario para decidir la pertinencia y momento de las pruebas diagnósticas y elegir el tratamiento posterior.