Introducción
La idea delirante, trastorno del contenido del pensamiento y síntoma de afecciones psiquiátricas de nivel psicótico, es irreal, irrebatible por la lógica y moviliza la conducta del paciente. Según su estructuración, el delirio es sistematizado si existe temática única. Cuando no, es polimorfo. 1
Un trastorno infrecuente y de difícil manejo es el delirio de parasitosis, conocido como síndrome de Ekbom debido al neurólogo sueco Karl Ekbom (1938). Es una psicosis monosintomática hipocondríaca con la idea delirante de estar infestado por organismos vivientes, (parásitos, bacterias, insectos) sin evidencia clínica. Descripciones previas se debieron a Thiebierge, quien lo nombró acarofobia (1894) y Perrin neurodermatitis parasitofóbica (1896). La denominación delirio de parasitosis vigente hasta hoy, la acuñaron Wilser y Miller en 1946. (2) Los términos acarofobia o parasitofobia no proceden aquí, pues no existe idea fóbica, sino delirante. Para librarse de los agentes patógenos se llega a rascar tanto la piel que provoca sangrado, o irritarse por el uso de desinfectantes o auto mutilarse al extraer supuestos invasores. (3
El prurito se reporta en más del 80 % de los casos y como prueba de su infestación se exponen fibras de ropa, piel excoriada u otros, contenidos en envoltorio o cinta adhesiva: el típico signo de la caja de fósforos y se lleva analizar por entomólogos. (4,5) De manera reciente y porque los depósitos son disímiles, se utiliza el término de signo del espécimen. 6) Se nombre Enfermedad de Morgellons al trastorno en que la persona cree estar infestada por fibras, hilos y materiales inanimados, en lugar de seres vivos. (5,6
El delirio de parasitosis es primario cuando aparece de forma espontánea o secundario a otro trastorno: esquizofrenia, demencia, depresión profunda, diabetes, neuropatías o cardiopatías. Puede aparecer de manera temporal en intoxicación por anfetaminas o cocaína, o como efecto secundario a otra medicación.
Los síntomas suelen presentarse, precedidos de eventos negativos como divorcio, pérdida de empleo o muerte de allegados. Factores precipitantes pueden ser dormir sobre sábanas sucias, usar ropa prestada o viajar a destinos exóticos. (7
Es más frecuente en mujeres blancas, de mediana edad o mayores (comienzo promedio entre 57 y 60 años) aunque ha sido reportado en todos los grupos de edades y en el sexo masculino. La relación mujer-hombre es alrededor de 2:1; por debajo de 50 años es de 1:1 y en mayores de 50 de 3:1. (3,4,7
Su vínculo con el uso de los agentes psicoactivos mencionados, trastornos neurohormonales y envejecimiento, apuntan a una base neuroquímica, pero su causa es multifactorial. (4) Un factor de riesgo es el aislamiento: al menos la mitad de los afectados viven solos o tienen escasas relaciones interpersonales. Son frecuentes los rasgos obsesivos y la preocupación por la limpieza. Dos terceras partes tienen dificultades visuales. (3
No existe deterioro cognitivo, alteraciones orgánicas, enfermedades sistémicas que causen prurito o infestaciones; tampoco lesiones primarias de la piel. Es preciso descartar escabiosis, pediculosis, hepatitis, infección por VIH, dermatitis herpetiforme, enfermedad tiroidea, anemia, disfunción renal o neurológica y linfoma. (8
Del cinco al 15 % de los pacientes comparten su delirio con familiares, los conocidos folie à deux, folie à trois, o folie à famille. (7,9) El examen dermatológico puede ser negativo o presentar erosiones, úlceras o dermatitis por uso de desinfectantes.
Los delirios somáticos están entre las enfermedades más difíciles de tratar en la especialidad de Dermatología, pues su tratamiento es con antipsicóticos. (2,4 Estos pacientes se resisten a aceptar que su trastorno es psiquiátrico; en un 35 % el delirio resulta inamovible. A inicios el antipsicótico de elección fue la pimozida 2 mg/día, hasta 12 mg, con efectividad a 2-4 mg diarios. En el presente se prescriben neurolépticos de segunda generación, como la risperidona u olanzapina, en dosis mucho más bajas que en otros trastornos. Tiene que establecerse además una fuerte alianza terapéutica y sólida relación médico-paciente sin contradecir el delirio, validar ansiedad y sufrimiento. (3,7,10
La enfermedad es inusual en la práctica dermatológica y más aún en la psiquiátrica, de ahí el interés por reportar el caso diagnosticado.
Presentación del caso
MC- Lesiones en la piel.
HEA- Paciente de 51 años de edad, femenina, blanca, enfermera (labora y reside en consultorio del médico de familia) tiene tres hijas, divorciada hace cuatro meses, con antecedentes de salud mental aparente, quien hace dos meses está preocupada por lesiones que presenta en la piel. Refiere que comenzaron con sensación de picazo y ronchas ella se hurga con una aguja de insulina, sale líquido y aparecen unos puntos negros. Cree que un insecto la picó e infestó. Llevó a consulta de Dermatología una muestra en sobre y luego la llevó analizar a un laboratorio, se frustró cuando supo que era negativa. La remisión al psiquiatra la incomodó, creyó que no la toman en serio, llora incluso.
Convive con su madre anciana e hijas pequeñas. Se queja de desánimo, se emociona con facilidad y se pone malhumorada, sobre todo al ser contrariada. Reconoce ser celosa y desconfiada, terca y orgullosa.
Alergias: no refiere.
Operaciones: no refiere.
Datos positivos al interrogatorio.
Cefalea suboccipital.
Antecedentes patológicos familiares. Madre: ingreso en Hospital Psiquiátrico en 1988, diagnóstico trastorno bipolar. Diabetes mellitus tipo 1.
Tío materno con trastornos psiquiátricos; tía materna suicida.
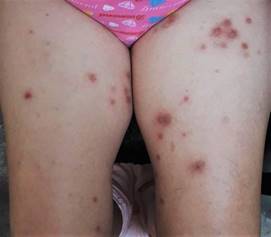
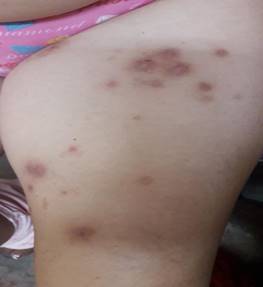
Examen dermatológico: cuadro cutáneo con lesiones en placas redondeadas cerca de 1 cm de diámetro, con centro exulcerado con pequeña costra central o como pequeñas placas eritematoparduscas residuales, en número aproximado de veinte, localizadas en muslos, tronco y brazos (Figura 1 y 2).
Al examen psiquiátrico:
Esfera cognoscitiva
Sensopercepciones: parestesias.
Pensamiento. Contenido: idea delirante hipocondríaca.
Esfera afectiva: labilidad afectiva, disforia.
Esfera conativa: hipobulia.
Funciones de síntesis.
Conciencia: distorsión lúcida de la realidad, desdoblamiento alucinodelirante.
Juicio crítico ausente.
Funciones de relación alteradas.
Personalidad pre mórbida: rasgos paranoides.
Estudios analíticos:
Hematocrito: 0,43.
Hemograma con diferencial: cifras normales.
Eritrosedimentación: 18 mm/h.
Cultivo bacteriológico: no crecimiento.
Heces fecales: no protozoarios.
Ultrasonido abdominal: negativo.
Microalbuminuria: 2,76 mg/ml.
Informe psicológico:
Bender: capta la Gestalt.
Distorsiones: dificultad en línea directriz, sinuosa y arcos, pérdida del plano inclinado. Posibilidad de daño orgánico.
Zung M. 27 puntos, no existe depresión actual.
Rorscharch: protocolo corto, ocho respuestas, predominio de ordinarias sobre únicas, al indicar discretas fallas perceptivas. No funcionamiento psicótico. Tipo vivencial coartativo, poca creatividad e imaginación, escasa estimulación del medio y temor hacia este.
Conflictos irresueltos desde temprano. Hipoestimulada, poco control de impulsos, agresividad reprimida, autoestima dañada, sentimientos de soledad.
Conflictos con figura paterna o autoridad, con figura materna, en área sexual y socialización. Inaccesibilidad personal. Subrendimiento intelectual.
Elementos de organicidad, respuestas que denotan discretas dificultades en el pensamiento. Significativa la repetición del fenómeno especial MOR y la simetría. Las respuestas mórbidas (MOR) son propias de depresión importante a nivel inconsciente, lo que unido a la angustia personal que representa la simetría, se valora como expresión de futura ideación suicida. Shock al color rojo, que traduce cambios psicológicos internos.
Desde hace dos meses está bajo tratamiento con tioridazina, 50 mg/día sin cambios significativos.
Resumen sindrómico: síndrome delirante, sub síndrome paranoico.
Diagnóstico: síndrome de Ekbom o delirio de parasitosis.
Según el Tercer Glosario Cubano de Psiquiatría GC-3, adaptación para Cuba del Capítulo V de la 10ma Revisión de la Clasificación Internacional de Trastornos y Enfermedades (CIE-10) este cuadro clasifica como Trastorno de ideas delirantes, con tema delirante único, sistematizado, defendido, verosímil, prolongado, sin alucinaciones, desorganización de personalidad o distorsiones de las relaciones con personas o situaciones fuera de su temática delirante. (11)
Discusión
En el caso de LQP existe el detonante del divorcio poco antes de la aparición de los síntomas. En otra mujer de 71 años fue desencadenado por el suicidio del hijo. (12) Otra experimentó el síndrome tras la supresión brusca de sertralina luego de ocho años de uso. (13 Una más sufrió el cuadro secundario a diabetes mellitus, hipertensión e hipertiroidismo. (14) Una paciente de 66 años, sin convivientes, se sintió infestada ella y su apartamento cambió de colchón por tres ocasiones en tres meses. (15 Todas ellas fueron adultas mayores blancas, como se describe en la literatura clásica. Se constató la rareza del cuadro en el sexo masculino y su aparición en individuos más jóvenes. Se reportó un recluso con sensación de prurito de tres años de evolución, con alucinaciones cenestésicas e idea delirante presente a pesar del tratamiento. (16 Otro adulto joven tuvo constipación por cinco días que atribuyó a parásitos que lo taponeaban; procuró información en Internet e ingirió 197 píldoras de suplemento de ajo y dos laxantes en un solo día. (17) En Cuba, un paciente procedente de la provincia Holguín de 42 años compartió con la hermana su delirio en un folie à deux. (18 Tan insólitos son estos casos, que por lo general son publicados. 19,20
En la paciente presentada se observó el clásico signo de la caja de fósforos, la solicitud de examen del espécimen y la frustración ante el negativo resultado (Figura 3). 21
Un elemento de buen pronóstico para ella es la rápida remisión a consulta de Psiquiatría y el inicio del tratamiento antipsicótico, pues la prolongada duración del cuadro sin tratamiento se asocia con resultados menos favorables, según un estudio internacional multi centro con 211 pacientes consecutivos. (22
El caso presentado cumple con todos los criterios diagnósticos de la enfermedad edad, sexo, manifestaciones clínicas, psiquiátricas y dermatológicas. Coincide con la mayoría de los casos reportados a nivel internacional. El estudio psicológico no arrojó funcionamiento psicótico a pesar de las manifestaciones clínicas.
El trastorno es inusual y de difícil manejo. En un reciente estudio a 55 dermatólogos escoceses de serie de casos durante diez años, el 98 % había atendido el trastorno, 24 % se sentía seguro de manejarlo, 54 % algo seguros y 22 % inseguros. El 49 % dijo tener confianza al prescribir psicofármacos sin interconsultar con psiquiatría. De los 47 pacientes incluidos el 62 % fue del sexo femenino, con edad promedio de 55 años. El 57 % fue tratado por un dermatólogo, el 13 % fue referido al psiquiatra. El 81 % no tenía historia dermatológica, el 68 % tuvo comorbilidad psiquiátrica. Al examen dermatológico dominó la excoriación con el 44 %, seguido de dermatitis en el 21 %, ulceración 13 %, liquen simple 11 %, pápulas 9 %. El 17 % tenía piel sana. El 42 % continúa con tratamiento psicofarmacológico. De los 21 pacientes que llevaron especímenes, 24 % fueron escamas de piel, 24 % fibras orgánicas, 19 % eran reales insectos, 14 % fibras inorgánicas. Las restantes fueron pelo 5 %, cejas cinco y 10 % muestras de heces. (23
En Cuba, además del caso citado en la provincia Holguín 18 se publicó en 2005 el de una paciente de 52 años de la Habana con similares características al caso presentado.
Conclusiones
El síndrome de Ekbom es una rara afección psiquiátrica de difícil diagnóstico y tratamiento, que representa un reto tanto para el paciente como para su médico.
El pronóstico recae en la rapidez con que se establezca el diagnóstico y el tratamiento, seguimiento por dermatólogos y psiquiatras con antipsicóticos y una buena relación médico paciente.
Debido a su poca frecuencia e inusuales características clínicas y aunque el cuadro es en lo particular de psiquiatría, debe ser conocido e identificado por médicos de familia y otros especialistas