Introducción
Las hemorragias digestivas son aquellas que se producen a nivel del tubo digestivo desde la boca hasta el ano.1 Estas se clasifican en altas y bajas, aunque hay otros autores que las dividen en altas, medias y bajas, lo cual tiene más sentido desde el punto de vista de las manifestaciones clínicas, los exámenes complementarios para su diagnóstico y tratamiento.2 La etiología de la hemorragia digestiva es múltiple. Entre las primeras causas se encuentra la úlcera péptica, las gastritis erosivas y las varices esofágicas sangrantes. Otras son más raras pero hay que tenerlas presentes en los diagnósticos diferenciales.3 En la conducta inicial hay consenso en la evaluación inicial del estado hemodinámico del paciente seguido de calificar a los pacientes en grupos de riesgo para determinar las probabilidades de resangrado, mortalidad y la necesidad de aplicar un tratamiento quirúrgico de urgencia.4 Existen múltiples escalas para ello, cada una basada en poblaciones fuentes diferentes con resultados distintos, según la población donde se aplique. El objetivo de este trabajo fue demostrar la utilidad de una escala propuesta para predecir las probabilidades de resangrado, de mortalidad y de necesidad de cirugía en los pacientes con hemorragia digestiva alta no varicosa.
Métodos
Se realizó un estudio retrospectivo de una prueba diagnóstica en el hospital de Prenda, Luanda, Angola, desde enero del 2021 hasta mayo del 2022. El universo estuvo formado por 93 pacientes atendidos durante ese período con el criterio de inclusión de tener el diagnóstico de hemorragia digestiva alta de origen no varicoso.
Estudio bivariante: variable independiente: la escala propuesta por el autor, variable dependiente resultados adversos en la evolución de una hemorragia (recidiva de la hemorragia, mortalidad y necesidad de cirugía). Medición del desenlace inicial: recurrencia de la hemorragia digestiva, mortalidad y necesidad de cirugía en los pacientes con hemorragia digestiva alta no varicosa. Medición del desenlace final: predicción por parte de la escala de la recurrencia de la hemorragia, mortalidad y necesidad de cirugía. Las variables de la escala fueron recogidas en una base de datos creada con el programa estadístico Statgraphics CenturionXIX. En el análisis estadístico se utilizó la sensibilidad, la especificidad, el valor predictivo positivo, el valor predictivo negativo, proporción de falsos negativos y positivos y se expresaron en las probabilidades en que se mide un test diagnóstico de 0-1. Se aplicó el índice de Kappa para comprobar los resultados reales con los detectados por la escala propuesta. Con el mismo software se realizaron los análisis estadísticos. Los resultados se presentaron en tablas y gráficos incluyendo la curva ROC. Se hizo una revisión de la literatura actualizada para realizar un análisis, comparación y llegar a conclusiones de los resultados. Se cumplió con los aspectos éticos de la Declaración de Helsinki5 para las investigaciones sobre seres humanos, se mantuvo la privacidad de los datos de los enfermos, y, al ser un estudio retrospectivo, no hubo ninguna intervención sobre los pacientes.
Escala propuesta: (tabla 1).
Tabla 1 Propuesta de una escala predictiva en la hemorragia digestiva alta no varicosa
| Factor de riesgo | 1 | 2 | 3 | 4 | Total |
|---|---|---|---|---|---|
| Edad | ≤ 60 | ≥ 60 ≤ 70 | > 70 | ||
| Parámetros hemodinámicos | |||||
| Presión arterial sistólica | ≥ 110 mmHg | 100-109 mmHg | 99-80 mmHg | < 80 | |
| Pulso | < 100 | 100-110 | > 110-120 | > 120 | |
| Hemoglobina (g/L) | ≥ 10 | ≥ 7 | < 7 | ||
| Presentación clínica | |||||
| Melena | Sí | ||||
| Hematemesis, melanemesis o drenaje gástrico hemático | No | No | Sí | ||
| Comorbilidad | |||||
| Insuficiencia cardíaca | No | No | Sí | ||
| Insuficiencia renal crónica | No | No | Sí | ||
| Cirrosis hepática | No | No | No | Sí | |
| Neoplasias avanzadas | No | No | No | Sí | |
| Resangrado | No | No | No | Sí | |
| Total | |||||
Fuente: Cobiellas-Rodríguez R, López-Milian C, López-Morales N.6
Resultados
De los 93 pacientes estudiados en esta investigación se obtuvieron los siguientes datos como desenlace primario, es decir, resultados adversos en la evolución de la hemorragia digestiva alta de origen no varicoso, una recurrencia del sangrado con 18 pacientes para un 19,35 % del total, seguido de 12 fallecidos para un 12,90 % del total. Los resultados adversos también fueron en aumento en la medida en que se incrementaba la puntuación de los pacientes según la escala creada, es decir, que este test detecta a los pacientes con recurrencia, fallecidos o necesidad de cirugía (tabla 2).
Tabla 2 Puntos de cortes según los resultados adversos
| Puntaje | Número | % | Recurrencia | Mortalidad | Cirugía | |||
|---|---|---|---|---|---|---|---|---|
| n.o | % | n.o | % | n.o | % | |||
| 5 | 64 | 68,82 | 2 | 3,12 | 0 | 0 | 0 | 0 |
| 6-9 | 18 | 19,35 | 7 | 38,88 | 4 | 22,22 | 1 | 5,55 |
| > 9 | 11 | 11,83 | 9 | 81,81 | 8 | 72,72 | 3 | 27,27 |
| Total | 93 | 100 | 18 | 19,35 | 12 | 12,90 | 4 | 4,30 |
Fuente: Datos del autor.
Los valores para determinar el poder de detección de los resultados adversos de la recurrencia fueron de una sensibilidad de un 0,83 y un valor predictivo negativo de 0,96 (tabla 3).
Tabla 3 Recurrencia objetiva y de la de la escala
| Recurrencia | No recurrencia | Total | |
|---|---|---|---|
| Escala ≥ 5 | 15 | 5 | 20 |
| Escala ≤ 5 | 3 | 70 | 73 |
| Total | 18 | 75 | 93 |
Fuente: Datos proporcionados por el autor.
Sensibilidad: 0,83.
Especificidad: 0,93.
Proporción de falsos negativos: 0,25
Proporción de falsos positivos: 0,04
Valor predictivo positivo: 0,75
Valor predictivo negativo: 0,96
En el caso de la cirugía el poder de detección para la necesidad de cirugía fue de una sensibilidad, especificidad y un valor predictivo de un 100 %, (tabla 4).
Tabla 4 Necesidad de cirugía objetiva y de la escala
| Operados | No operados | Total | |
|---|---|---|---|
| Escala ≥ 5 | 4 | 0 | 4 |
| Escala ≤ 5 | 0 | 89 | 89 |
| Total | 4 | 89 | 89 |
Fuente: Datos proporcionados por el autor.
Sensibilidad: 1
Especificidad: 1
Proporción de falsos negativos: 0
Proporción de falsos positivos: 0
Valor predictivo positivo: 1
Valor predictivo negativo: 1
El poder de detección de la mortalidad tuvo una sensibilidad de 0,91, una especificidad de un 0,99, mientras que el valor predictivo negativo fue de un 0,99 (tabla 5).
Tabla 5 Mortalidad objetiva y de la escala
| Fallecidos | No fallecidos | Total | |
|---|---|---|---|
| Escala ≥ 5 | 10 | 1 | 11 |
| Escala ≤ 5 | 1 | 81 | 82 |
| Total | 11 | 82 | 93 |
Fuente: Datos proporcionados por el autor.
Sensibilidad: 0,91
Especificidad: 0,99
Proporción de falsos negativos: 0,909
Proporción de falsos positivos: 0,012
Valor predictivo positivo: 0,90
Valor predictivo negativo: 0,99
De forma general los resultados obtenidos por la escala, al ser aplicada, fueron de una sensibilidad de 0,91, la especificidad de un 0,92 y el valor predictivo negativo de un 0,95; el valor predictivo negativo, aunque fue menor de un 0,86, se debe a la baja prevalencia, por lo que los resultados de la escala fueron adecuados.
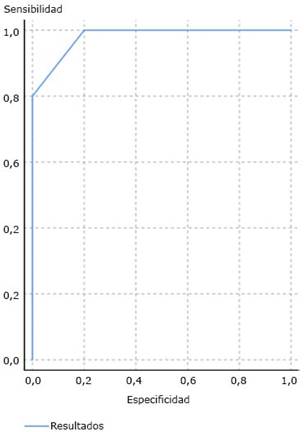
La curva de eficacia diagnóstica de la escala fue adecuada debido a que el área que queda por debajo de la curva es amplia, es decir, la línea está cerca del eje izquierdo y del superior (figura). El índice de Kappa fue de 0,8, es decir, un valor sustancial o adecuado en concordancia con lo observado en el test y los valores reales.
Discusión
Los valores predictivos de la escala descrita por el autor son adecuados, y permiten pronosticar la recurrencia, la mortalidad y la necesidad de cirugía. La escala de Baylor solo permite hacer predicción del resangrado en pacientes con sangramiento digestivo alto. Bravo Paredes y otros, en un estudio realizado en 181 pacientes, detectaron con la escala de Baylor 20 fallecidos con una sensibilidad de la escala para la mortalidad de 0,89 y una recurrencia de 0,81. En cambio, en el estudio presentado, se obtuvieron mejores resultados predictivos.
La escala de Rockall solo predice la mortalidad y la de Glasgow‑Blatchford Score posibilita predecir la necesidad de cirugía. Estas son las escalas más utilizadas y validadas a nivel mundial; la escala propuesta por los autores permite predecir, a la vez, tres resultados adversos.7,8 La escala de Rockall surge a través de un estudio multicéntrico con el objetivo de determinar la mortalidad; actualmente se emplea para predecir la recurrencia de la hemorragia y, como tiene el inconveniente de que necesita la realización de una endoscopía paras los cálculos, se ha desarrollado la llamada escala de Rockall preendoscópica. En un estudio reciente Frías-Ordoñez y otros obtuvieron un valor de la escala de Rockall en un momento inicial de 0,901 para la predicción de la mortalidad y otros estudios obtuvieron un valor de 0,938 superior a los resultados anteriores; al comparar estos resultados con los nuestros resultan adecuados.9,10
La escala Glasgow-Blatchford Score (GBS) tiene la ventaja de que no emplea la endoscopía para determinar el riesgo de los tres aspectos, es decir, recurrencia del sangrado, mortalidad o necesidad de cirugía. Esto permitió que, en un estudio de 211 pacientes al detectar los pacientes de bajo riesgo, no hubo fallecidos, mientras que en los pacientes con un puntaje alto con esta escala la mortalidad llegó a un 3 %. Otro estudio obtuvo resultados no satisfactorios y concluye que esta escala debe reevaluarse y compararse con otras que empleen parámetros diferentes.11,12 Por otra parte, la escala presentada en este estudio para esta población demostró una alta probabilidad de detección de los resultados adversos.
En otro estudio al comparar la escala AIMS65 con la escala de Glasgow-Blatchford Score (GBS), esta última fue superior en la predicción de los efectos adversos pero el AIMS65 fue superior para diagnosticar la mortalidad a largo plazo.13
Se ha definido que la escala de Rockall es muy práctica para determinar la mortalidad, mientras que la de Glasgow-Blatchford Score (GBS) queda para predecir mejor la necesidad de cirugía, transfusiones sanguíneas y la recurrencia. En oposición a este criterio un grupo de autores sugieren que ninguna de las dos es segura y proponen utilizar las dos a la vez en un mismo paciente, lo que retrasa el proceso de atención. La escala de este trabajo demuestra valores óptimos para predecir los aspectos tratados que debe cumplir una escala, dentro de los cuales está que debe ser fácil de aplicar, que no requiera panendoscopía de urgencia porque no en todos los centros de salud hay gastroenterólogos de guardia ni entrenados en el tratamiento de la hemorragia digestiva superior.14,15,16
Karol Ramírez17 y otros realizaron en nuestro país un estudio en 182 pacientes, en los que utilizaron la escala de Rockall. Esa investigación arrojó una mortalidad de 9,2 %, el 40,1 % de los pacientes fueron detectados como de riesgo intermedio con esa escala y se logró dar alta precoz al 11,5 % de los pacientes detectados como de bajo riesgo. La sensibilidad obtenida en esa población fue de 0,98, similar al dato obtenido en nuestro estudio con la nueva escala propuesta. En un trabajo más reciente con una nueva escala llamada monograma, Lan Chen18 y otros basaron su estudio en 991 pacientes con 41 fallecidos (4,14 %). En la confección de este test se utilizó la regresión logística, con lo que obtuvo un área bajo la curva de 0,847. Aunque no es superior a nuestro estudio porque se basa en la curva ROC, esto permitió predecir la mortalidad de su población. Una limitación que tienen estos estudios, incluyendo el nuestro, es que su aplicación es sobre poblaciones de forma retrospectiva. En cambio, la ventaja radica en que la escala fue construida basada en la regresión logística.19
Hoy en día existe consenso acerca de que los pacientes con hemorragia digestiva alta de origen no varicoso deben ser clasificados en grupos de riesgos según una escala pronóstica, porque ayuda a la toma de decisiones con ese enfermo. Pacientes de bajo riego pueden ser internados en una sala normal, requerir medicamentos por vía oral, dieta precoz, alta a las 72 horas y panendoscopia diferida. Por el contrario, aquellos que clasifiquen como de alto riesgo deben ser ingresados en una sala de cuidados intensivos, requieren la administración de sangre con mayor frecuencia, tratamiento por vía endovenosa, panendoscopia precoz y el riego de mortalidad, recurrencia o necesidad de cirugía es alto.20,21,22,23,24
Conclusión
La escala propuesta tiene una sensibilidad y especificidad adecuada para predecir, en los pacientes con hemorragia digestiva alta no varicosa, la probabilidad de resangrado, de mortalidad y la necesidad de cirugía. Con esto se logra, de forma anticipada desde el ingreso, un mejor tratamiento, lo que disminuye los efectos adversos.