INTRODUCCIÓN
El género Aspergillus fue descrito por primera vez en 1729, por Micheli, quien comprobó que la cabeza conidial de este hongo se parecía a un aspergillum (instrumento utilizado para dispersar agua bendita). Fue Virchow en 1856 quien planteó su relación con el hombre.1
Existen unas 200 especies, pero solo algunas son patógenas para el hombre.2,3 La mayor parte de las infecciones corresponden a Aspergillus fumigatus (85 %), A. flavus (5-10 %), A. niger (2-3 %) y A. terreus (2-3 %).1,4
El Aspergillus fumigatus es un hongo ubicuo,5,6 que se adquiere por la inhalación de sus esporas; la patogenicidad está relacionada con el pequeño tamaño de sus conidias (de 2 a 5 micras).5
La aspergilosis pulmonar puede dar diversos síndromes clínicos: aspergiloma, aspergilosis invasiva, aspergilosis crónica necrotizante y aspergilosis inmunoalérgica (que se subdivide en asma aspergilar, alveolitis alérgica extrínseca y aspergilosis broncopulmonar alérgica). El más frecuente es el aspergiloma.2
La aspergilosis es causa frecuente de mortalidad por neumonía infecciosa e infección diseminada oportunista, en pacientes inmunocomprometidos.7
El objetivo del estudio es presentar un caso clínico de aspergilosis crónica necrotizante, sus características clínicas, diagnósticas y procedimiento terapéutico empleado.
CASO CLÍNICO
Paciente femenina, de 20 años de edad, con antecedentes de asma bronquial desde la infancia. Refiere que desde hace 6 meses presenta tos con expectoración verdosa. Realizó varios ciclos de antibióticos, con poca mejoría clínica. Hace un mes comienza con decaimiento, fiebre de 38 ºC, falta de aire y expectoración con sangre, por lo que acudió al servicio de neumología del Hospital General “Dr. Juan Bruno Zayas Alfonso”. Fue ingresada con la sospecha de una tuberculosis pulmonar o micosis pulmonar.
En el examen físico al ingreso en neumología:
Aparato respiratorio: expansibilidad torácica disminuida en hemitórax izquierdo, frecuencia respiratoria 25 respiraciones por minuto, vibraciones vocales aumentadas en todo el campo pulmonar izquierdo, matidez del tercio superior del hemitórax izquierdo, murmullo vesicular disminuido en todo el campo pulmonar izquierdo y estertores crepitantes en tercio superior del hemitórax izquierdo. El resto del examen físico fue normal.
Exámenes complementarios:
Radiografía de tórax digital vista póstero-anterior al ingreso: moteado algodonoso, de aspecto inflamatorio, en ambas bases pulmonares a predominio izquierdo; imagen radiopaca no homogénea hacia el cuerno superior del hilio izquierdo, que se extiende hasta la región infraclavicular en forma de cavidad (Fig. 1).
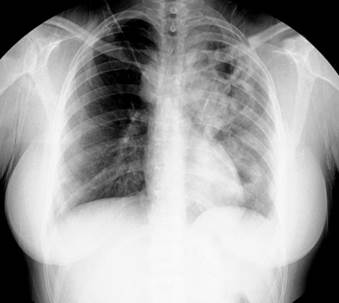
Fig. 1 -Se observa moteado algodonoso de aspecto inflamatorio en ambas bases pulmonares, a predominio izquierdo; imagen radiopaca no homogénea hacia el cuerno superior del hilio izquierdo, que se extiende hasta la región infraclavicular, en forma de cavidad.
Tomografía axial multicorte de tórax (Fig. 2): se observan múltiples imágenes cavitadas en el lóbulo superior izquierdo, extiende desde el cuerno superior del bronquio hasta la pared pleural anterior del segmento apical, mide en su conjunto 5,2 x 4,6 cm; la mayor de las cavernas son de 2,6 cm, se observan otras pequeñas en el lóbulo inferior izquierdo, de 1,4 cm y 1,2 cm. Imagen hiperdensa de 38 unidades Hounsfield (UH), que mide 1,3 cm en el segmento apical del lóbulo inferior izquierdo, de aspecto inflamatorio.

Fig. 2 - Imágenes cavitadas en lóbulo superior izquierdo, miden en su conjunto 5,2 x 4,6 cm, la mayor de las cavernas de 2,6 cm, se observan otras pequeñas en el lóbulo inferior izquierdo de 1,4 cm, y 1,2 cm. Imagen hiperdensa de 38 UH, que mide 1,3 cm en segmento apical del lóbulo inferior izquierdo, de aspecto inflamatorio.
Fibrobroncoscopia: se observa enrojecimiento y edema de la mucosa en todo el lóbulo superior izquierdo; se realiza lavado, cepillado y biopsia bronquial, se realizaron técnicas especiales para Aspergillus fumigatus y bacilo de Koch.
Informe de anatomía patológica: negativo de células neoplásicas, Ziehl Neelsen negativo, tinción de Grocott y ácido peryódico de Schiff (PAS) positivas.
Esputos para detectar bacilos ácido alcohol resistente (BAAR) I y cultivo y II: codificación 0.
GeneXpert Mycobacterium tuberculosis/ Rifampicina (MTB/RIF): no detectable.
Esputos micológicos I, II y III: compatible con Aspergillus fumigatus.
Prueba de la tuberculina: no reactor.
Los complementarios hematológicos: glucemia 5,1 mmol/L, transaminasa glutámico-pirúvica (TGP) 12 UI/L, transaminasa glutámico-oxalacética (TGO) 20 UI/L, hemoglobina 126 g/L, leucocitos 9,6 x 109/L, conteo absoluto de neutrófilos 3,2 109/L, conteo de plaquetas 300 x 109/L, serología para VIH negativa.
Luego de los estudios complementarios realizados y con los esputos micológicos compatibles con Aspergillus fumigatus, se establece el diagnóstico definitivo de aspergilosis crónica necrotizante, con su presentación radiológica necrotizante.
Realizó tratamiento por 21 días con anfotericina B liofilizada, bulbo de 50 mg calculado a 0,9 mg por kg de peso, 1 bulbo i.v. disuelto en 400 mL de dextrosa al 5 % para una duración de 4 horas, 1 vez al día, con protección del frasco de dextrosa y del tramo de venoclisis, para luego continuar con itraconazol, cápsula de 100 mg, 2 cápsulas cada 12 horas por 3 meses. La paciente evolucionó favorablemente.
COMENTARIOS
La aspergilosis crónica necrotizante es un proceso destructivo y crónico del parénquima pulmonar. Se diferencia de la aspergilosis invasiva en su curso crónico, lenta evolución (meses o años) y en la ausencia de invasión vascular o diseminación hematógena a otros órganos, se clasifica en cavitaria, necrotizante y fibrosante.2)
Como factores de riesgos predisponentes se encuentran, personas de edad media o avanzada con enfermedad respiratoria previa (enfermedad pulmonar obstructiva crónica (EPOC), tuberculosis residual, fibrosis postradioterapia, neumoconiosis), también se ha descrito en pacientes moderadamente inmunodeprimidos (diabéticos, desnutridos, en tratamiento esteroideo, artritis reumatoide).2)
Dentro de las manifestaciones clínicas presenta tos, febrículas, hemoptisis leve y pérdida de peso de 1 a 6 meses de evolución,8 puede presentar además mialgia, artralgia y algunas veces dolor torácico.3)
El diagnóstico se realiza mediante hallazgos clínicos y radiográficos compatibles, aislamiento del hongo en cultivos de esputo (40-50 %) o muestras broncoscópicas, exclusión razonable de otras etiologías (tuberculosis activa, micobacteriosis, otras micosis), los anticuerpos IgG específicos son positivos en más del 90 % de los pacientes, al igual que las reacciones inmediatas con test cutáneos.2)
El tratamiento con anfotericina B intravenosa suele ser favorable, aunque el tratamiento de elección son los azoles orales (itraconazol o voriconazol), por su vía de administración y menor toxicidad. La cirugía solo estaría indicada en formas localizadas, en casos de intolerancia al tratamiento antifúngico, en pacientes con buen estado general y en aquellos con enfermedad activa a pesar de un tratamiento médico adecuado.2 Aunque otros autores,3 sugieren que se inicie con anfotericina B por 4 semanas y luego continuar el tratamiento de mantenimiento con itraconazol, tras definir una buena respuesta.
El tiempo de tratamiento, ni los criterios para la suspensión, está claro aún, pero habitualmente la es de 3 a 9 meses.8
La sospecha clínica y la confirmación tanto radiológica como micológica, en todo paciente con manifestaciones clínicas de evolución insidiosa y escasa respuesta a los antibióticos, es fundamental para llegar al diagnóstico de aspergilosis pulmonar.














