Introducción
La enfermedad de Dupuytren es una condición benigna del tejido conectivo, caracterizada por un desorden fibroproliferativo (fibromatosis benigna) que afecta fundamentalmente a la aponeurosis palmar y digital, provocando contracturas y deformidad progresiva en flexión en la región palmar de mano y dedos, cuya causa y mecanismo fisiopatológico aún permanecen parcialmente comprendidos.1
El primer caso de esta condición fue descrito por el médico suizo Félix Plater en 1614 (quien le atribuyó una causa traumática), siendo luego descrito por otros autores como H Cline, en 1777 y por Ashley Cooper, en 1822; sin embargo, el nombre del médico francés Guillaume Dupuytren predominó para esta condición, quien en 1831 describe en detalle la fibromatosis localizada en la aponeurosis palmar, realizando la primera cirugía de fasciotomía abierta. (1
Es más frecuente en el sexo masculino con una proporción de 10:1 y no es raro que aparezca de forma bilateral (45 %), aunque su aparición es asimétrica. 1 y en la población de más de 40 años de edad, con historia familiar en un 60 a 70 % de los casos. Desde el punto de vista hístico se caracteriza por una fibrodisplasia proliferativa del tejido conectivo palmar subcutáneo, que conduce a contracturas que se desarrollan progresivamente en nódulos y cuerdas, asociada con proliferación de miofibroblastos y a un incremento en las cantidades de colágeno de tipo III. Por otra parte, afecta la aponeurosis palmar y respeta las fibras transversas de la palma; en los dedos, daña la vaina digital lateral, el ligamento de Grayson, las vainas pretendinosas, los ligamentos natatorios y las bandas espirales, sin afectar el ligamento de Cleland.2)
Con referencia a la causa de la enfermedad, se ha demostrado un fuerte carácter hereditario y de asociación con el tabaquismo, el alcoholismo, la epilepsia esencial, afecciones tiroideas, enfermedad hepática y la diabetes mellitus aunque en esta última la afectación suele ser más leve.3,4,5) La operación regular de maquinaria pesada incrementa el riesgo de desarrollar la contractura de Dupuytren; Sin embargo, se desconocen los factores específicos que causan el engrosamiento y la retracción de la fascia de la palma de la mano.4 Está asociada con una fibrosis similar en el pie, por afectación de la aponeurosis plantar (enfermedad de Ledderhose) en 5 % de los pacientes y con la induración plástica del pene (enfermedad de Peyronie) en 3 % de estos2 y la tiroiditis de Riedel.
Aunque la contractura de Dupuytren es un trastorno hereditario portador del gen anómalo no garantiza que alguien vaya a padecer el trastorno. Alrededor del 5 % de las personas en Estados Unidos sufren la contractura de Dupuytren. En el 50 % de quienes la sufren, el trastorno afecta a ambas manos. Cuando solo se afecta una mano, la derecha tiene una frecuencia de afectación dos veces mayor que la izquierda.4
La primera manifestación de la enfermedad es la aparición de un nódulo duro en la zona de los pliegues de la palma de la mano cuya presencia resulta molesta, pero no duele. Habitualmente el paciente cree que es un callo por trabajo manual y no acude a la consulta médica en forma temprana. Luego, progresivamente, el nódulo se transforma en una cuerda que se va extendiendo hacia los dedos y va cerrando la mano. En los estadios finales de la enfermedad la persona afectada no puede abrir la mano, dificultándose tanto su higien como la toma de objetos.
En la enfermedad de Dupuytren se utilizan varias clasificaciones, la biológica la divide en tres estadios:
Estadio proliferativo: existe una intensa proliferación de miofibroblastos (estas células pueden generar fuerzas de contracción en los tejidos) y la formación de nódulos. Se caracteriza por el engrosamiento y la nodularidad de la fascia palmar.
Estadio involutivo: Se alinean los miofibroblastos a lo largo de las líneas de tensión. Se caracteriza fundamentalmente por la retracción. La primera manifestación de la retracción es la palidez de la piel de la palma distal observada durante la extensión de los dedos. Luego, la piel se fija a la fascia subyacente tal y como se prueba con la aparición de los surcos y hundimientos.
Estadio residual: El tejido se vuelve prácticamente a celular y hay un alto componente en colágeno. Los nódulos comienzan a desaparecer, las articulaciones presentan grandes contracturas y aparecen cuerdas tendinosas visibles y palpables.
Según Luck la contractura de Dupuytren se clasifica en cuatro fases evolutivas:5
Fase temprana o precoz: La lesión patognomónica es un nódulo indoloro e insensible a nivel del pliegue palmar distal. Hay engrosamiento y nodularidad de la fascia, con predominancia del colágeno tipo I.
Fase activa o proliferativa: Inicia la contracción, el primer signo es la palpación de una cuerda proximal al nódulo. Se adhiere la piel a la fascia y hay presencia de colágeno tipo III yV, pero con predominio de miofibroblastos.
Fase avanzada o de involución: Desaparecen los nódulos y se produce contractura articular a nivel de la articulación metacarpofalángica e interfalángica proximal, con hiperextensión de la articulación interfalángica distal y la formación de cuerdas y bandas firmes similares al tendón.
Fase residual: Solo existen bandas fibrosas retraídas
El diagnóstico de la enfermedad de Dupuytren es exclusivamente clínico. Si el paciente consulta en las primeras etapas de la enfermedad el médico notará el nódulo y/o la cuerda en la palma de la mano, y un muy leve déficit para la extensión del dedo. Pero, habitualmente, el paciente llega tarde a la consulta y el cirujano diagnostica la enfermedad al darle simplemente la mano para saludarlo. El médico evaluará toda la mano afectada dedo por dedo para finalmente examinar la mano opuesta, ya que no es raro que aparezca de manera bilateral.
El tratamiento no quirúrgico puede sugerirse en casos leves, no progresivos, donde no esté limitada la funcionalidad. Se ha reportado el uso de la radioterapia, principalmente empleada en países europeos, con buena respuesta, esta retarda y enlentece la progresión de la enfermedad, lo que aplaza la necesidad de tratamiento quirúrgico. Históricamente se han utilizado inyecciones de corticoesteroides, dimetilsulfóxido, vitamina A y E, e interferón gamma, sin resultados consistentes. Sí se han obtenido resultados favorables con inyecciones de colagenasas obtenidas del Clostridium histolyticum (fasciotomía enzimática, término acuñado por primera vez por Hueston en 1971, y se refiere a tratamiento con sustancias degradadoras del colágeno).
La cirugía es el estándar de oro para el tratamiento de las formas progresivas de la enfermedad. Esta se plantea en casos de una contracción de la articulación metacarpofalángica (MTCF) de 30° o más (lo que se considera una prueba de Hueston positiva) o contracción de la interfalángica proximal asociada a un deterioro funcional, habitualmente presente con contracturas mayores de 20°. La cirugía consiste principalmente en alguna de las opciones siguientes: fasciotomía percutánea, fasciectomía abierta parcial, fasciectomía abierta total, dermofasciectomía y amputación, entre otras técnicas.
La contractura de Dupuytren no es una condición peligrosa y, frecuentemente, no es necesario realizar tratamiento alguno. Aunque se haga, no hay un modo permanente de detener o curar la afección. Si se acompaña de dolor, la inyección puede aliviarlo. Si el dolor persiste o la función de la mano se encuentra seriamente comprometida, una cirugía estaría ampliamente indicada.
El presente trabajo muestra la distribución de los pacientes con enfermedad de Dupuytren según edad, sexo, localización, antecedentes, síntomas, así como el tratamiento utilizado, resultados obtenidos y complicaciones.
Métodos
Se realizó un estudio observacional descriptivo longitudinal en pacientes con diagnóstico de enfermedad de Dupuytren, atendidos en el Hospital Carlos Manuel de Céspedes, de Bayamo, en el período comprendido de enero de 2018 a diciembre de 2019.
La muestra estuvo integrada por 67 pacientes atendidos en este periodo, que cumplieron con criterios de inclusión y exclusión plasmados para este estudio.
Criterios de inclusión:
Pacientes con diagnóstico de enfermedad de Dupuytren de la mano independiente de la edad.
Pacientes que no hayan sido operados previamente.
Pacientes en los cuales sea posible un seguimiento mínimo de 6 meses a partir de la fecha de la operación.
Criterios de exclusión:
Pacientes con enfermedades sistémicas o anomalías orgánicas que contraindiquen el tratamiento quirúrgico.
La recolección de datos se realizó sobre la base de la revisión de las historias clínicas y el seguimiento por consulta externa. Se confeccionó una planilla de recolección de datos y se tomaron en consideración diferentes indicadores para valorar el resultado obtenido con el tratamiento conservador y quirúrgico.
Para la evaluación de las técnicas quirúrgicas se utilizó el sistema de evaluación propuesto por Leuking Hung (modificada por el autor para adaptarla al estudio) en el cual se tienen en cuenta indicadores estéticos y funcionales (anexo).
Resultados
En la tabla 1 se observa que la enfermedad fue más frecuente en el sexo masculino con el 91,1 % de los casos y en el grupo de edad de 51 a 60 años con 26 pacientes el 38,8 % del total.
Tabla 1 Distribución de pacientes con enfermedad de Dupuytren según edad y sexo
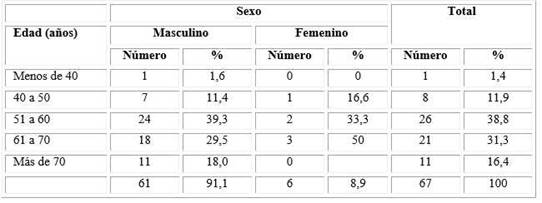
Fuente: Planilla de recogida de datos.
Los antecedentes personales más frecuentes (tabla 2) fueron el hábito de fumar con 12 pacientes (17,9 %), la diabetes mellitus con 11 pacientes (16,4%) y el alcoholismo con 8 pacientes (11,9%).
Tabla 2 Distribución de pacientes con enfermedad de Dupuytren según antecedentes

Fuente: Planilla de recogidas de datos. N =67
En la tabla 3 se observa que los síntomas que con mayor frecuencia se presentaron fueron la presencia de cuerdas en 21 pacientes (31,3 %), nódulos en 17 pacientes (25,3 %), seguido de contracturas de articulaciones que se observaron en 11 pacientes (16,4 %), resultados similares a los reportados por otros autores.4
Tabla 3 Distribución de pacientes con enfermedad de Dupuytren según síntomas y signos

Fuente: Planilla de recogidas de datos. N =67
En la tabla 4 se observa que el tratamiento conservador se utilizó solo en 8 pacientes (11,8 %) y el tratamiento quirúrgico más utilizado fue la cirugía mediante zetaplastia más fasciotomía en 21 pacientes (31,3 %, Fig.) seguido de fasciectomia y dermofasciectomía con el 14,9 % y 13,4 % respectivamente; en 73,1 % de los pacientes tratados se obtuvieron buenos resultados.
Tabla 4 Distribución de pacientes con enfermedad de Dupuytren según tratamiento utilizado y resultados obtenidos
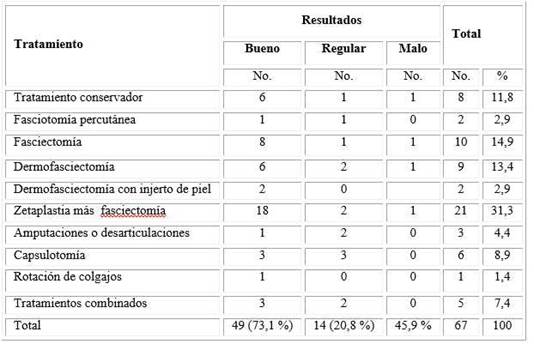
Fuente: Planilla de recogidas de datos. N =67
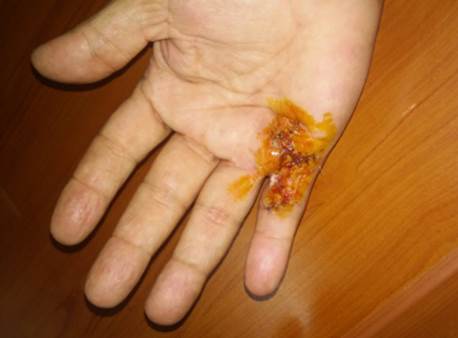
Fig Fotografía de la mano derecha de un paciente de 54 años de edad, con flexión de más de 90° operado en el hospital Céspedes de Bayamo. Antes de la cirugía presentaba contractura de articulación metacarpofalangica del meñique donde se realizó zetaplastia más fasciectomia. (Cortesía del autor)
Entre las complicaciones más frecuentes (tabla 5) están las infecciones en el sitio en el 8,9 % de los pacientes seguido de la necrosis de la piel que se presentó en el 5,9 %, estos resultados pudieran estar relacionados con el hecho de que gran cantidad de estos pacientes son diabéticos alcohólicos y fumadores lo que los hace más susceptibles a las infecciones; además las incisiones de piel en este tipo de pacientes conllevan a un alto grado de isquemia sobre todo cuando están en etapa 3.
Discusión
Los resultados obtenidos por los autores coinciden con la bibliografía consultada donde se plantea que la proporción por cada 10 hombres que se diagnostica con esta enfermedad aparece una mujer (10:1) y es poco frecuente que la enfermedad aparezca antes de los 40 años.1,5 Los hombres tienen mayor probabilidad de desarrollar Dupuytren y de sufrir contracturas más graves que las mujeres.6
Esta afección tiene una carga hereditaria importante,2,5 sin embargo, en este estudio solo el 8 % tenía antecedente familiar de Dupuytren; también se habla de una fuerte asociación con epilepsia y enfermedades hepáticas. En esta serie ambas enfermedades tuvieron cifras bajas, al igual que en otros estudios consultados.5
Asimismo, aparecieron contracturas en otras zonas fuera de la mano en 7 pacientes, situación descrita en la bibliografía consultada, aunque se plantea que aparecen generalmente en estadios avanzados de la enfermedad.3,5
Hay autores que plantean que el tratamiento de la ED es eminentemente conservador y abogan por el uso de colagenasa o fisioterapia,3 también se puede tratar con infiltraciones de corticosteroides, radioterapia.4 Algunos de ellos no están al alcance en este medio por lo que no es posible establecer comparaciones .y entre las técnicas quirúrgicas la mayoría de los autores prefieren la fasciotomía percutánea inicialmente y la fasciectomía abierta.5
Las complicaciones por la técnica quirúrgica empleada fueron similares a lo reportado por otros autores.1
La enfermedad fue más frecuente en el sexo masculino con el 91,1 % de los casos y en el grupo de edad de 51 a 60 años con 26 pacientes el 38,8 % del total. Los antecedentes personales más frecuentes fueron el hábito de fumar con 12 pacientes (17,9 %), la diabetes mellitus con 11 pacientes (16,4 %) y el alcoholismo con 8 pacientes (11,9 %). Los síntomas que con mayor frecuencia se presentaron fueron la presencia de cuerdas en 21 pacientes (31,3 %), nódulos en 17 pacientes (25,3 %). El tratamiento más utilizado fue la cirugía mediante zetaplastia más fasciectomias en 21 pacientes (31,3 %), en el 73,1 % de los pacientes tratados se obtuvieron buenos. Las complicaciones más frecuentes están las infecciones en el sitio en el 8,9 % de los pacientes seguido de la necrosis de la piel que se presentó en el 5,9 %.















