Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Archivo Médico de Camagüey
versión On-line ISSN 1025-0255
AMC vol.16 no.2 Camagüey mar.-abr. 2012
ARTÍCULO ORIGINAL
Seguridad de la práctica de la discectomía lumbar bajo régimen ambulatorio
Safety of the practice of lumbar discectomy under ambulatory procedure
Dr. C Ariel Varela Hernández; Dr. C Gretel Mosquera Betancourt; Dr. Guillermo Pardo Camacho; Dr. Denis Suárez Monne; Dra. Ileydis Hernández Cabezas
Hospital Universitario Manuel Ascunce Domenech. Camagüey, Cuba.
RESUMEN
Fundamento: la gran demanda social que acoge la atención de los pacientes con hernia discal lumbar, obliga la aplicación de sistemas que mejoren la reinserción social de los pacientes.
Objetivo: valorar la seguridad de la realización de la discectomía lumbar de forma ambulatoria.
Método: se practicó un estudio cuasiexperimental, longitudinal y prospectivo con todos los pacientes sometidos a discectomía lumbar de forma ambulatoria en el servicio de Neurocirugía de Camagüey, desde el primero de enero de 2010 hasta el 31 de marzo de 2011. Se utilizó un grupo de control externo obtenido de otras investigaciones realizadas en el servicio. Los indicadores analizados fueron: frecuencia de pacientes operados, técnicas anestésicas y quirúrgicas empleadas, complicaciones, necesidad de ingreso hospitalario y frecuencia de reintervenciones quirúrgicas. Se aplicaron técnicas descriptivas para variables no paramétricas y chi-cuadrado.
Resultados: se operaron de forma ambulatoria 73 pacientes, en el 40 % se aplicó anestesia peridural, el 46,56 % de los enfermos se operó mediante fenestración interlaminar o microdiscectomía de Caspar y el 86,3 % no presentó complicaciones, dato con significación estadística respecto al grupo control.
Conclusiones: se comprobó en esta serie de pacientes que la realización de la discectomía lumbar de forma ambulatoria, constituye un método seguro y eficiente en el tratamiento quirúrgico.
DeSC: DESPLAZAMIENTO DEL DISCO INTERVERTEBRAL; DISCECTOMÍA; PROCEDIMIENTOS QUIRÚRGICOS AMBULATORIOS; EPIDEMIOLOGÍA EXPERIMENTAL.
ABSTRACT
Background: the great social demand for patients'care with lumbar disk hernia requires the use of systems that improve social reintegration of these patients.
Objective: to evaluate the safety of ambulatory lumbar discectomy.
Method: a quasi-experiment, longitudinal and prospective study was conducted with all patients who underwent ambulatory lumbar discectomy at the Neurosurgical unit in Camagüey, from January 1st, 2010 to March 31st, 2011. An external control group was obtained from previous researches carried out in the unit. The analyzed indicators were: frequency of operated patients, anesthetic and surgical techniques used, complications, and the need of hospital admissions, as well as, the frequency of surgical reinterventions. Descriptive techniques of non parametric variables and chi-squared test were applied.
Results: 73 patients were operated on ambulatory procedure, peridural anesthesia was used in 40 % of patients, the 46, 56 % of sick people had interlaminar fenestration or Caspar's microdiskectomy and the 86, 3 % had no complications, value with statistical significance regarding the control group.
Conclusion: in this series of patients was demonstrated that ambulatory lumbar discectomy, constitutes a safe and effective method in surgical treatment.
DeSC: INTERVERTEBRAL DISC DISPLACEMENT; DISKECTOMY; AMBULATORY SURGICAL PROCEDURES; EPIDEMIOLOGY, EXPERIMENTAL.
INTRODUCCIÓN
Al analizar la repercusión de la hernia discal lumbar como enfermedad nosológica sobre los servicios de salud a escala mundial, llama la atención en primer lugar la enorme demanda social que encierra la atención de estos pacientes. 1, 2 Este hecho se relaciona con varios factores, dentro de los cuales se encuentra la elevada incidencia y prevalencia de la enfermedad, por lo que la discectomía lumbar representa uno de los procederes quirúrgicos más frecuentes en los centros que realizan cirugía sobre el raquis a escala mundial; 3 a pesar el diseño de nuevas y costosas tecnologías para su solución, la endoscopía del raquis y la artroplastia discal por citar solo dos ejemplos, 4 aun existe un número importante de pacientes que muestran resultados terapéuticos desfavorables, lo cual llega a representar hasta un 40 % en algunas series. 5
De tales realidades se desprende la necesidad de implementar sistemas de atención quirúrgicos más eficientes que mejoren la posibilidad de reinserción social del enfermo, en tanto que permitan un uso más racional de los recursos disponibles.
La forma clásica de atención a los enfermos que serán sometidos a discectomía lumbar, tanto en Camagüey como en la mayoría de los centros de cirugía del raquis en Cuba y el mundo, ha comprendido la hospitalización del enfermo por varios días y el empleo de profilaxis antimicrobiana parenteral en el postoperatorio, todo lo anterior exige la disponibilidad de un número y variedad no despreciable de recursos materiales.
De forma contraria a la anterior metodología, el régimen de cirugía ambulatoria brinda importantes ventajas. Resaltan la mínima modificación del estilo de vida del paciente, la reinserción social en un período más breve de tiempo, la disminución del impacto psicológico de la cirugía y del riesgo de infecciones hospitalarias, la mejoría en el desenvolvimiento administrativo del hospital y el ahorro considerable de recursos financieros. 6
Este método de tratamiento ha ganado muchos adeptos a escala mundial en los últimos años, sobre todo en los países desarrollados, en Cuba se desarrolla de forma aún muy limitada, aunque se a aplicado por otras instituciones con buenos resultados. 7
En Camagüey se comienza a realizar este procedimiento por primera vez y de manera protocolizada en el año 2010. En este trabajo se persigue valorar la seguridad del método con respecto a la frecuencia de pacientes operados, las técnicas anestésicas y quirúrgicas empleadas, las complicaciones, la necesidad de ingreso hospitalario y la frecuencia de reintervenciones quirúrgicas.
MÉTODOS
Se realizó un estudio cuasi experimental, longitudinal y prospectivo, en el servicio de Neurocirugía del Hospital Universitario Manuel Ascunce Domenech de Camagüey, desde el primero de enero de 2010 hasta el 31 de marzo de 2011.
Se estudió una población integrada por todos los pacientes sometidos a discectomía lumbar de forma ambulatoria (menos de 24 horas de hospitalización).
Criterios de inclusión
- Pacientes con predominio de la ciatalgia, con signos clínicos de atrapamiento radicular, con existencia de correlación clínico-imagenológica según la tomografía computarizada multicorte o la resonancia magnética del raquis lumbar y no mejoría con el tratamiento conservador en un período mínimo de ocho semanas.
- Pacientes con un valor en la escala de la Asociación de Anestesiología Americana (ASA) menor de 3.
- Pacientes con comunicación fácil entre ellos y el centro hospitalario.
- Pacientes con adecuadas condiciones socio-sanitarias del hogar (se incluye la disponibilidad de médico de la familia) y aportación del consentimiento informado.
Criterios de exclusión
- Pacientes sometidos a cirugías anteriores sobre el raquis lumbar.
- Pacientes que al contar con enfermedades del raquis lumbar asociadas a la hernia discal necesitaron de otras acciones quirúrgicas en adición a la discectomía.
- Pacientes que por inasistencia a las consultas no pudieron ser seguidos por un período mínimo de tres meses en el postoperatorio.
Se utilizó un grupo de control externo obtenido de otra investigación sobre los resultados del tratamiento quirúrgico de la hernia discal lumbar, llevada a cabo en dicho servicio de manera reciente.
Para la implementación de este nuevo protocolo se creó un sistema organizacional compuesto por tres etapas:
1. Consulta preoperatoria: se determinó el diagnóstico y los criterios para el tratamiento quirúrgico de la hernia discal, se efectuó la valoración y aprobación anestésica, el paciente aportó el consentimiento informado para la cirugía ambulatoria, se conformó la historia clínica ambulatoria y las indicaciones preoperatorias.
2. Hospitalización: los pacientes acudieron a la sala de neurocirugía el día planificado para la cirugía, se cumplieron las indicaciones preoperatorias por parte del personal de enfermería. Luego se trasladaron según orden de cirugía al salón de operaciones. Una vez en el salón se comenzó la preparación del paciente para la cirugía, se aplicó el método anestésico seleccionado, se administró un gramo endovenoso de cafazolina 30 minutos antes de la incisión de piel, se colocó al paciente en posición genu-pectoral y se practicó la técnica quirúrgica según la preferencia del cirujano. Después de la recuperación anestésica se trasladó al paciente a la sala de neurocirugía donde se administró fluidoterapia, analgésicos y un gramo endovenoso de cefazolina seis horas después de la primera dosis. En la mañana siguiente se reanudó la marcha y se ofreció el alta con las indicaciones pertinentes.
3. Seguimiento postoperatorio: tratamiento con analgésicos por vía oral, cuidados de la herida hasta la retirada de la sutura en el área primaria de salud, medidas higiénicas del raquis, mantención del tratamiento de otras enfermedades concomitantes y contactos frecuentes con el neurocirujano para monitorear la evolución.
Las variables en estudio se obtuvieron a partir de una base de datos computarizada conformada al efecto, se empleó el paquete estadístico S.P.S.S 15.0.
Operacionalización de variables: frecuencia de pacientes operados (número de pacientes sometidos a discectomía lumbar ambulatoria), técnicas anestésicas (1=general endotraqueal, 2=peridural lumbar), técnicas quirúrgicas (1=laminectomía estándar, 2=fenestración interlaminar, 3=microdiscectomía de Caspar), complicaciones (1=dehiscencia de la herida quirúrgica, 2=fístula de líquido cefalorraquídeo, 3=error de espacio), necesidad de ingreso hospitalario (1=si, 2=no), necesidad de reintervención quirúrgica (1=si, 2=no).
Se utilizó estadística descriptiva para variables no paramétricas y chi-cuadrado, asumiendo un intervalo de confianza del 95 %.
RESULTADOS
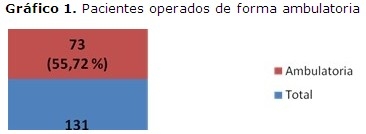
De los 131 enfermos sometidos a discectomía lumbar, 73 se presentaron de manera ambulatoria, lo cual representó el 55,72 % del total. (Gráfico 1)
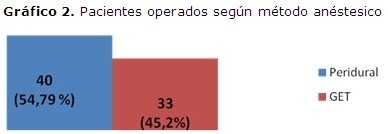
En 40 enfermos se aplicó el método de anestesia peridural lumbar que constituyó el 54,79 % de la muestra. (Gráfico 2)
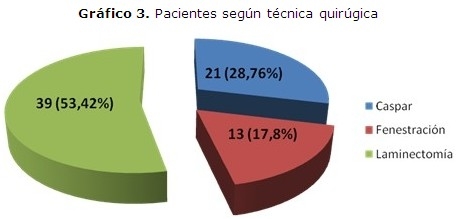
Se aplicó la discectomía mediante laminectomía estándar a 39 pacientes (53,42 %), en 21 la microdiscectomía por técnica de Caspar (28,76 %) y en 13 la fenestración interlaminar (17,8 %). (Gráfico 3)
El 86,3 % de la serie cursó sin complicaciones, valor con significación estadística en la prueba de chi- cuadrado al compararlo con el grupo control. En sentido general seis pacientes de la serie (8,21 %) se hospitalizaron para el tratamiento de complicaciones y tres de ellos (4,1 %) se reintervinieron. En relación a las complicaciones, la dehiscencia de los planos superficiales de la herida quirúrgica se presentó en cinco enfermos (6,84 %), uno de ellos se reintervino para efectuar la sutura diferida; en tres pacientes se detectó fístula de líquido cefalorraquídeo (4,1 %), en todos ocurrió una fístula interna (sin salida de líquido cefalorraquídeo a través de la piel) y ninguno requirió reintervención; en un individuo se detectó error en la localización del nivel vertebral a tratar (1,36 %), lo cual también motivó una reintervención; el tercer paciente reintervenido presentó una discitis postoperatoria (1,36 %), el cual también se trató con analgésicos, ortesis lumbar y antimicrobianos. (Gráfico 4)
DISCUSIÓN
Puede constatarse que una vez iniciada la cirugía ambulatoria para la práctica de discectomía lumbar, la mayoría de los operados optaron por este método, lo cual está a favor de las ventajas que ofrece para el paciente, la institución y el personal sanitario.
En la investigación llevada a cabo por Hernández (Hernández C I. Evaluación de los resultados de la cirugía de la hernia discal lumbar. Trabajo Científico de Terminación de Residencia. Universidad de Ciencias Médicas Carlos Juan Finlay. Camagüey. 2009) se estudió el total de los pacientes sometidos a este tipo de cirugía en el servicio de Neurocirugía del Hospital Universitario Manuel Ascunce Domenech de Camagüey desde el 2005 hasta el 2008 (n= 74), el número de pacientes, así como las características demográficas y clínicas de los mismos fueron semejantes al conjunto que actualmente se presenta.
En dicha investigación, todos los pacientes fueron hospitalizados durante una media cercana a los siete días y recibieron antimicrobianos parenterales en el postoperatorio por similar intervalo de tiempo.
La práctica de cirugías sobre el raquis de forma ambulatoria se implementa en los países desarrollados desde hace varios años, impulsado fundamentalmente por la introducción de las técnicas de mínima invasión, la demostración de la eficiencia de la profilaxis antimicrobiana perioperatoria y la existencia de un sistema de atención primaria de salud, 6 como es el caso de Cuba.
Muchos autores concuerdan con las ventajas de este método; en primer lugar para el enfermo, al minimizar la alteración de su estilo de vida, permitir la recuperación en un entorno familiar y lograr una reinserción más rápida a la actividad social; por otro lado también es evidente el ahorro de recursos materiales, aspecto relevante sobre todo para los países en vías de desarrollo. 8
Aproximadamente en la mitad de los pacientes de la serie se aplicó la anestesia peridural lumbar. En el citado estudio de Hernández, que caracteriza una etapa del trabajo neuroquirúrgico en la referida institución inmediatamente anterior al que se presenta en este trabajo, se aplicó en todos los pacientes la anestesia general endotraqueal.
Oremus, et al 9 y Thirlby, 10 aseguran la utilidad de la anestesia peridural en las enfermedades del raquis que se operan de forma ambulatoria. Por otro lado también plantean que tiene similar seguridad y aceptación que la anestesia general endotraqueal, aunque con menor coste.
En más de la mitad de los pacientes operados se aplicaron técnicas de menor invasión, como es el caso de la fenestración interlaminar y la microdiscectomía de Caspar. En el estudio de Hernández se recoge que el 74,32 % de los enfermos fue sometido a laminectomía estándar.
En la actualidad son ampliamente aceptadas las ventajas que ofrece la introducción de las técnicas de mínima invasión para tratar diversas enfermedades del raquis. La importante disminución en la agresión quirúrgica sobre las estructuras primarias y secundarias de la columna vertebral trae consigo mayor confort postoperatorio, disminución en la incidencia de inestabilidad raquídea y fibrosis posoperatoria, así como más rápida reinserción social del individuo. 11- 14
Debido a que los procedimientos quirúrgicos practicados sobre los enfermos con hernia discal lumbar se vienen realizando en este servicio neuroquirúrgico de forma estable desde hace décadas y cuyos resultados ya han sido determinados en otras investigaciones, el análisis de la seguridad se ha centrado en las complicaciones y no en los resultados a largo plazo de dichos procederes. Las mismas se presentaron en menos de un tercio de los pacientes y fueron significativamente inferiores a las reportadas en la serie de Hernández, en todos los casos se logró la adecuada solución de las mismas. Todas ellas se corresponden con las reconocidas en la literatura con similar incidencia a la nuestra. 15- 20
En comparación con el trabajo de Hernández, en este estudio no se presentó la lesión de estructuras neurológicas; además la incidencia de lesión dural, dehiscencia de la herida, discitis posoperatoria y reintervenciones fueron menores en la presente serie (16,21 %, 8,1 %, 8,1 % y 5,4 % respectivamente en la serie de Hernández).
En opinión de los autores, los anteriores resultados demuestran que la seguridad de la realización de una discectomía lumbar no depende básicamente de la hospitalización y sí de la selección adecuada del enfermo, donde debe contemplarse no solo los factores biológicos sino también los psicosociales; 21, 22 la estimación correcta del riesgo anestésico y la práctica de una técnica quirúrgica depurada.
La introducción protocolizada de la modalidad de la cirugía ambulatoria para llevar a cabo la discectomía lumbar, apoyado por la implementación de la profilaxis antimicrobiana perioperatoria y las técnicas de mínima invasión, contribuyen al desenvolvimiento de los colectivos médicos que tienen a su cargo la cirugía sobre el raquis.
CONCLUSIONES
Se comprobó en esta serie de pacientes que la realización de la discectomía lumbar ambulatoria, constituye un método seguro y eficiente de tratamiento quirúrgico en los pacientes que presenten este tipo de enfermedades.
REFERENCIAS BIBLIOGRÁFICAS
1. Pérez G J. Contribución al estudio de la lumbalgia inespecífica. Rev Cubana Ortop Traumatol. 2006; 20 (2) [serie de internet] [visitado el 16 de septiembre de 2009] [apóx 26 p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext & pid=S0864-215X2006000200010 & lng=es & nrm=iso
2. Postigo T R. Síndrome de dolor lumbar crónico. Rev Med Clin Condes. 2007; 18(3): 239-245.
3. Arts M P, Peul W C. Management of sciatica due to lumbar disc herniation in the Netherlands: a survey among spine surgeons. J Neurosurg Spine. 2008; 9(1): 32- 39.
4. Ryang M Y, Oertel E M, Mayfrank L, Gilsbach M J, Rohde V. Standard open microdiscectomy versus minimal access trocar microdiscectomy: Results of a prospective randomized study. Neurosurgery. 2008; 62 (1): 174-182.
5. Hernández P PA. Síndrome de fracaso en la cirugía espinal lumbar. Rev Soc Esp Dolor. 2007; 14 (6): 437-446.
6. Ahlburg P, Duel P, Spangsberg NL, Albeck MJ. Surgery for lumbar disc prolapse on an outpatient basis. Ugeskr Laeger. 2006; 168(8): 768.
7. Lacerda G AJ, Hernández G O, Díaz A J. Tratamiento microquirúrgico en la hernia discal lumbar. Rev Cubana Ortop Traumatol. 1999; 13 (1-2): 64-68.
8. Pérez C MJ, Smith M, Foley K. Microendoscopic lumbar discectomy. En: Pérez C MJ, Fessler RG (eds). Outpatient Spinal Surgery. St. Louis, Quality Medical Publishing, Inc: 2002, p.p 171-183.
9. Oremus K, Safaric Z. The role of epidural anesthesia and analgesia in surgical practice. Ann Surg. 2004; 240(3): 561-562.
10. Theirby C R. The role of epidural anesthesia and analgesia in surgical practice. Reply. Ann Surg. 2004; 240(3): 562.
11. Schizas C, Tsiridis E, Saksena J. Microendoscopic discectomy compared with standard microsurgical discectomy for treatment of large contained disc herniations. Neurosurgery. 2005; 57:357-360.
12. Righesso O, Falavigna A, Avanzi O. Comparison of open discectomy with microendoscopic discectomy in lumbar disc herniations: Results of a randomized controlled trial. Neurosurgery. 2007; 61 (3): 545-549.
13. Cole J S, Jackson I V, Thad R. Minimally invasive lumbar disectomy in obese patients. Rev Neurosurgery. 2007; 61(3): 539 - 544.
14. Jiong G J, Yang H, Tang T. Long-term outcomes of the revision open lumbar discectomy by fenestration: a fallow-up study of more than 10 years. Int Orthop. 2009; 33(5): 1341-1345.
15. Kumar R, Kumar K S, Kumar V V. Multiple factor analysis of prognosis in lumbar disc herniation. Pan Arab Journal of Neurosurgery. 2007; 11(2): 56 - 64.
16. Cole S J, Jackson T R. Minimally invasive lumbar disectomy in obese patients. Neurosurgery. 2007; 61(3): 539 - 544.
17. Armin S S, Holly T L. Minimally invasive decompression for lumbar stenosis and disc herniation. Neurosurg Focus. 2008; 25(2): E11.
18. Rodríguez G J, Sánchez G A, Ibáñez C T, Vázquez S C, Cantador H M, Expósito T JA, et al. Factores relacionados con la cirugía fallida de hernia discal lumbar. Neurocirugía. 2005; 16 (6): 1130-1473.
19. Asch H L, Lewis P J, Moreland D B. Prospective multiple outcomes study of outpatient lumbar micro-discectomy: should 75 to 80% succes rates be the norm? J Neurosurg. 2002; 96: 34-44.
20. Asghar A F, Graziano P G. Failed Surgery: Algorithm for treatment. En: Rothman - Simeone, eds. The Spine. Philadelphia. Saunders: 2006.p.1513-1521.
21. Vania A A, Baliki N M, Geha Y P. Towards a theory of chronic pain. Prog Neurobiol. 2009; 87(29): 81-97.
22. Bogduk N. On the definitions and physiology of back pain, referred pain and radicular pain. PAIN. 2009; 147: 17-19.
Recibido: 7 de junio de 2011
Aprobado: 8 de marzo de 2012
Dr. C Ariel Varela Hernández. Doctor en Ciencias Médicas. Especialista de II Grado en Neurocirugía. Profesor Auxiliar. Hospital Universitario Manuel Ascunce Domenech. Camagüey, Cuba. Email: avarela@finlay.cmw.sld.cu