Introducción
Los tumores malignos de la vaina del nervio periférico (TMVNP), son sarcomas raros de partes blandas, de origen ecto-mesenquimatoso. La Organización Mundial de la Salud citado por Guajardo Hernández U et al. 1 acuñó el término TMVNP para reemplazar la heterogénea terminología de Schwannoma maligno, sarcoma neurogénico y neurofibrosarcoma. 1
Estas neoplasias tienen una incidencia aproximada de un 0,001 % en la población general entre los 20 y los 50 años de edad sin preferencia por el sexo. Se ha reportado que los individuos con antecedentes familiares de neurofibromatosis 1 (NF1) tienen un riesgo de hasta un 50 % de desarrollar TMVNP en el transcurso de sus vidas. (2,3
En pacientes con NF1 este tumor predomina en el sexo masculino, a edades tempranas y tiene mayor tamaño. Se presentan con aumento de volumen y crecimiento progresivo donde varios meses preceden el diagnóstico. El dolor es un síntoma inconstante. Las lesiones que se originan de nervios mayores, causan dolor irradiado, déficit sensitivo y motor. Su asociación a troncos nerviosos fundamentales, explica su alta incidencia en regiones proximales de las extremidades como: nervio ciático, plexos braquial y sacro. (4
La cirugía de resección con márgenes de seguridad es el tratamiento de elección, la quimioterapia no ha demostrado su utilidad y la radioterapia se reserva para tumores de más de cinco centímetros de diámetro en lugares donde la excéresis se hace difícil, en los que la probabilidad de recidiva local es alta. 5
El objetivo del artículo es presentar un paciente con NF1 que presentó un TMVNP del nervio ciático izquierdo.
Presentación del caso
Paciente masculino de 45 años de edad, con antecedentes de enfermedad de Von Recklinghausen o NF1. Se le realizó cirugía hace alrededor de tres años para extraer un neurofibroma en forma de reloj de arena intraraquídeo dorsal y mediastino posterior, con buena evolución clínica. Ahora acude a consulta con dolor de tipo ciática troncular izquierda que se incrementó en el último mes hasta hacerse constante. Refiere dificultad para la marcha y un aumento de volumen a nivel del glúteo izquierdo.
A la exploración física:
General: múltiples manchas café con leche, efélides, neurofibromas subcutáneos en relación con la enfermedad de base.
Maniobra de Lassegue y Bragard: positivas a 30 grados de extensión.
Maniobra de Valsalva: negativa.
Se palpó tumoración de siete centímetros de diámetro en la región central del glúteo izquierdo, de superficie lisa, firme, fija a planos profundos y dolorosos a la palpación profunda. El signo de Tinel fue positivo a ese nivel y la auscultación fue negativa. En la escala visual análoga del dolor (EVA) preoperatoria manifestó: 9/10.
Estudios analíticos: Hematócrito: 0,43 L/L. Velocidad de sedimentación globular: 15 mm/h, Fosfatasa alcalina: 157 UI/l. VR: 100-290 UI/L
Estudios imagenológicos
Ultrasonografía (USG) de partes blandas: imagen compleja de localización profunda en íntimo contacto con la pelvis, hipoecóica ovalada que medía 45X9X20 mm, de contornos regulares, bien definidos a una profundidad de 22 mm y que podía estar en relación con un neurofibroma (Figura 1).

Figura 1 Ultrasonografía de partes blandas. Imagen hipoecóica, ovalada de contornos regulares y bordes bien definidos.
No se realizó imagen de resonancia magnética (IRM) debido a que el paciente presentaba un dispositivo metálico para la fijación de la columna dorsal en la cirugía antes mencionada.
Se realizaron además USG abdominal que no demostró otra lesión, ni metástasis intrabdominales. Radiografía de cráneo y de tórax: no presencia de lesiones sugestivas de metástasis. La biopsia por aspiración con aguja fina no mostró datos histológicos de importancia.
Tratamiento
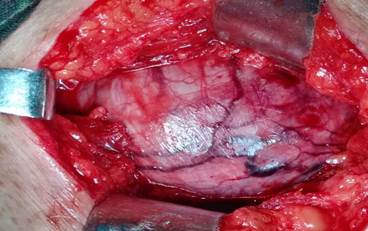
Se decidió tratamiento quirúrgico mediante abordaje transglúteo con el paciente en decúbito prono y anestesia regional intratecal. La excéresis del tumor se realizó mediante disección roma y la posterior apertura del perineuro cuyo tamaño rectificado fue de 110X60 mm (Figura 2 y 3).
La biopsia escisional (B18-1797) informó: sarcoma de partes blandas de alto grado, con gran celularidad y zona de gran actividad mitótica, con focos internos de necrosis (Figura 4).
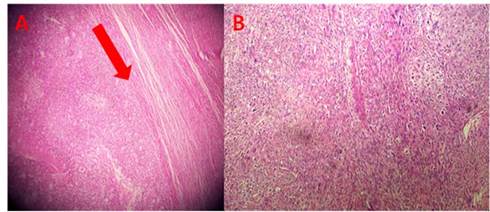
Figura 4 Histología. A: demarcación de la zona normal y la zona tumoral (flecha roja). B: abundante zona de mitosis.
Se enviaron las muestras al Centro Nacional de Referencia en Anatomía Patológica para inmunohistoquímica, que informó (CR18-1657): un TMVNP pleomórfico en un neurofibroma previo.
Al día siguiente el paciente se encontraba con buen estado general, con un EVA posoperatorio de 3/10 y debilidad de los extensores del pie, pero que no dificultaba la marcha. Presentó una causalgia o síndrome doloroso regional complejo tipo II en la cara lateral de la pierna izquierda que cedió con el uso de amitriptilina (25 milígramos) a razón de media tableta cada 12 horas por tres meses.
A las tres semanas comenzó tratamiento oncológico a base de radioterapia y en estos momentos se encuentra reincorporado a su trabajo habitual, con dificultad a la marcha debido a la afectación de los extensores del pie, pero que no compromete sus actividades diarias.
Discusión
En los TMVNP la presentación en extremidades es cercana al 27 % y el nervio ciático es el más afectado. El dolor es el síntoma inicial y suele ser de carácter quemante y en la mitad de los pacientes se localiza en la planta del pie. También es característica su presentación como una masa palpable, dolorosa y a veces visible localizada en cualquier punto del trayecto del nervio, dato que coincidió en este paciente a pesar de su situación proximal. (7,8,9
El diagnóstico se debe sospechar en casos de ciática en las que no se demuestre ninguna alteración en la IRM de la columna lumbosacra. 10 Cuando se presenta este cuadro en un paciente con NF1, es más fácil llegar al diagnóstico, lo que concuerda con el caso presentado.
El diagnóstico de certeza se realiza mediante la histopatología que se caracteriza por presentar marcado incremento de la celularidad del tumor, pleomorfismo y gran actividad mitótica. También se observan patrones de crecimiento más organizados con menos matriz extracelular. 5,6
Las variables que implican un peor pronóstico son: tumor de más de 10 centímetros, historia de radiación previa, necrosis tumoral superior al 25 %, asociación con NF I, tumor de alto grado y una elevada expresión de antígeno Ki-6710. 7,8 El caso que se presentó cumplía con más del 50 % de las variables antes mencionadas, lo que hace pensar en un pronóstico sombrío.
La cirugía radical es el tratamiento de elección, sin embargo, esta posibilidad depende de la localización tumoral que es de un 95 % en las extremidades. (8) La recurrencia local del TMVNP, después de una resección radical es del 32 % al 65 % a los cinco años. La radioterapia puede tener un efecto local y también retarda la recurrencia tumoral, sin embargo, parece solo tener un pequeño efecto en la sobrevida a largo plazo. Los TMVNP no son sensibles a la quimioterapia. 9,10,11,12) Al paciente presentado se le realizó una resección completa y radioterapia coadyuvante.
Conclusiones
Los TMVNP del ciático son neoplasias raras y aún más su localización proximal. En el caso que se presentó a pesar de su resección quirúrgica radical, el tamaño superior a diez centímetros, la asociación a la NF1 y el alto grado histológico, ensombrece el pronóstico. Es importante el diagnóstico precoz y tratamiento oportuno