Introducción
La isquemia mesentérica se produce cuando los tejidos reciben un flujo sanguíneo inadecuado; secundario a trombosis o embolias arteriales, de trombosis venosa que limita la llegada de sangre o incluso de compresión extrínseca de los vasos mesentéricos. 1,2,3 El dolor abdominal es una de las causas frecuentes de consulta hospitalaria, sin embargo, la isquemia mesentérica, representa 1 de cada 1 000 admisiones hospitalarias. 2
En 1895, se presentó el primer informe sobre la insuficiencia vascular mesentérica con compromiso intestinal, con la presentación de dos casos clínicos de resección intestinal. 4
La isquemia mesentérica aguda representa casi del uno al dos por ciento de los pacientes con abdomen agudo, y la mortalidad oscila del 30 al 90 %, en dependencia de la causa y el tiempo de intervención. Su prevalencia está asociada al creciente envejecimiento de la población mundial. Mediante el conocimiento de esta enfermedad, unido a la mejora de los métodos diagnósticos y terapéuticos, su mortalidad hospitalaria podría reducirse hasta un cinco por ciento. (5,6
El índice de mortalidad de isquemia intestinal en países de Latinoamérica como Guatemala es alto, el 62 %, de este un 34 % fallecen antes de las 48 horas, muchas veces se debe a un diagnóstico tardío, sin embargo, es una enfermedad que progresa rápidamente, un 28 % de los pacientes fallece después de las 48 horas, la mayor parte como consecuencia de complicaciones graves como la sepsis y neumonías y tan solo un 38 % egresa vivo. 7
La arteria mesentérica superior es la más afectada, con afectaciones graduales representadas por: la cólica media (55 %); cólica derecha (16 %); ileocólica (7 %), y las ramas periféricas (4 %). El tronco celíaco se ve menos afectado, ya que se bifurca en la aorta, en forma de ángulo recto. 8,9
El 20 % de los casos, presenta trombosis en la arteria mesentérica superior, como complicación de la oclusión aterosclerótica de los vasos mesentéricos; la cual se localiza en la emergencia de la mesentérica superior; seguida del tronco celíaco y la arteria mesentérica inferior; e influye en la aterosclerosis localizada, en las arterias coronarias y cerebrales; así como en la enfermedad vascular periférica. Los factores de riesgo son: la edad avanzada, hiperlipidemia, diabetes mellitus, el tabaquismo y el sedentarismo. (9
La trombosis venosa mesentérica representa, alrededor del 10 % de todos los casos de isquemia mesentérica aguda. Involucra las venas mesentéricas superior e inferior, la vena esplénica, aorta, y las venas suprahepáticas. Su presentación comprende desde los 45 a los 60 años y, en cuanto al sexo, algunos autores le atribuyen un ligero predominio al femenino; mientras que otros se inclinan hacia el masculino. 10,11,12,13
Se puede presentar de forma aguda, subaguda y crónica. En su perfil etiológico intervienen dos causas principales: los estados de hipercoagulabilidad primaria y los factores inflamaciones locales. (10,11
Durante la presentación clínica inicial, independientemente de su causa, el dolor abdominal puede alcanzar hasta el 94 %. En los casos de la instauración brusca, en su forma precoz, se acompaña de un 38 % de vómitos, 31 % de diarreas y en ocasiones, sangre en las heces fecales. En algunos pacientes, mediante el examen físico, se evidencia la distensión abdominal. 12,13,14
Se debe tener en cuenta que, la demora en el diagnóstico, se traduce en un aumento de la mortalidad de, hasta el 36 % en los casos tratados antes de las primeras 24 horas, y hasta el 76 % en los tratados tiempo después. 15
El tratamiento de elección de la isquemia mesentérica aguda es el abordaje intervencionista y también muestra buenos resultados en el contexto crónico de la enfermedad. 16
El cateterismo arterial percutáneo representa hoy día uno de los argumentos más consistentes para indicar la angiografía es la posibilidad de infundir papaverina intrarterial: un potente vasodilatador que revierte la vasoconstricción del territorio esplácnico para tratar el vasoespasmo, tanto de las formas no oclusivas como el de las oclusivas. 17,18
El objetivo del trabajo fue describir una enfermedad poco frecuente y con una forma de presentación aún más insólita como es la isquemia mesentérica de causa tromboembólica de la arteria mesentérica inferior con necrosis segmentaria del segmento irrigado por la arteria hemorroidal superior.
Presentación del caso
Mujer blanca de 76 años, con antecedentes de hipertensión arterial, diabetes mellitus tipo-2 y cardiopatía isquémica, ingresada en el hospital desde hacía ya 31 días, debido a pérdida de la fuerza muscular del miembro superior e inferior derecho de forma progresiva en el curso de una crisis hipertensiva, por lo cual se le realiza una tomografía axial computarizada (TAC) simple de cráneo que encuentra marcados signos de atrofia cerebral, a nivel temporal izquierdo se apreció pequeñas áreas hipodensas de 3 mm con densidad de 14-23 Unidades Hounsfield (UH)en relación con infarto isquémico lacunar subagudo, por lo cual fue admitida en la unidad de terapia intensiva polivalente (UCIP) con el diagnóstico de enfermedad cerebrovascular isquémica tipo infarto cerebral (ECVIIC).
Durante su estadía presentó crisis hipertensivas durante los primeros días, la cual se fue controlando de forma gradual y paulatina, además se le diagnosticó una fibrilación auricular con respuesta ventricular acelerada, fue manejada con heparina de bajo peso molecular (fraxiheparina), de 0,6 ml subcutánea cada 12 horas, con evolución tórpida desde el inicio, presentando además una bronconeumonía bilateral nosocomial, a los 21 días del ingreso fue trasladada para la sala de medicina de mujeres, donde 10 días después y compensado por completo sus enfermedades crónicas no trasmisibles, se decide su egreso hospitalario.
En el proceso del alta la paciente comienza con un cuadro súbito de frialdad, sudoración, lipotimia y disnea; al examen físico se comprueba taquicardia, frecuencia cardíaca de 122 latidos por minutos, pulso débil, irregular e hipotensión arterial (60/40 mmHg), por lo cual es trasladada a la UCIP esta vez con el diagnóstico de tromboembolismo pulmonar (TEP) y fibrilación auricular con respuesta ventricular acelerada, el cuadro fue revertido en su totalidad en pocas horas, lo que hizo dudar del diagnóstico previo, 36 horas después es interconsultada con la guardia de cirugía general por un cuadro de dolor abdominal en el cuadrante inferior izquierdo (CII) del abdomen, que no se puede precisar tiempo de evolución del mismo, ligera distensión abdominal asimétrica, taquicardia y constipación cerca de dos días, al realizar el examen físico se encuentra timpanismo generalizado, más marcado en el CII, ruidos hidroaéreos abolidos (RHA), contractura abdominal involuntaria, defensa abdominal y reacción peritoneal en CII, en el tacto rectal se encontró un esfínter hipotónico, ampolla vacía y muy dolorosa, fondo de saco de Douglas (FSD) abombado y doloroso, el dedo de guante con heces escasas, fétidas y rojas; se observó también cianosis distal.
Estudios analíticos:
Hematología
Hematócrito: 0,38 L/L
Leucograma: 15 X 10 9/ L
Polimorfonucleares: 0,92 %
Linfocitos: 0,08 %
Tiempo de coagulación: 7 minutos
Tiempo de sangramiento: 1 minuto
Ionograma: K: 2,4 mmol/l (Resto de los electrolitos normales)
Química sanguínea:
Glucemia: 5,1 mmol/L
Creatinina: 102 micro mol/L
Grupo y factor: O positivo
Estudios imagenológicos:
Ecografía abdominal: como positivo informa; escaso líquido en FSD y distensión de asas intestinales.
Con los datos obtenidos se decide anunciar de urgencia a la paciente al salón de operaciones con el diagnóstico preoperatorio de trombosis mesentérica.
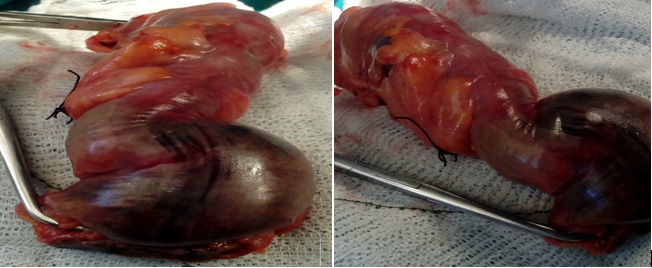
Anuncio operatorio: trombosis de la arteria mesentérica inferior (AMI), laparotomía por incisión media, ampliada a supraumbilical e infraumbilical. Se encuentra alrededor de 50 mililitros de líquido turbio y fétido en FSD, se toma muestra para cultivo y antibiograma, se encuentra unión rectosigmoidea distendida, con cambios de coloración evidentes resultantes de isquemia mantenida, azulada, homogénea y con límites definido del territorio arterial afectado (Figura 1).
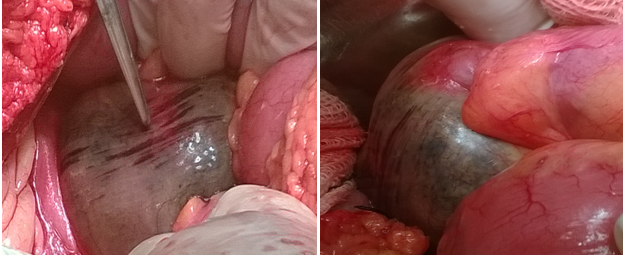
Figura 1 Hallazgo intraoperatorio de unión rectosigmoidea necrótica. Obsérvese coloración violácea del segmento isquémico.
Se realizó exéresis de la porción afectada con margen de seguridad precisando que la resección fue hecha hasta encontrar buena irrigación y sangrado arterial adecuado (Figura 2).
Se cierra del segmento de recto extraperitoneal restante y se recubre con peritoneo del suelo pélvico (Figura 3).
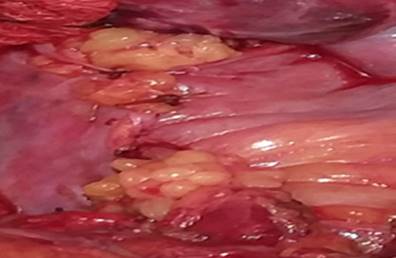
Figura 3 Reconstrucción del suelo pélvico. Véase cierre total del suelo pélvico quedando el recto remanente totalmente extraperitoneal.
Se realizó colostomía sigmoidea tipo Hartman. Se concluye el acto quirúrgico con la maniobra de estiramiento de Lord y se deja sonda tubular el remanente del recto. Se envía pieza al departamento de Anatomía Patológica donde se confirmó el diagnóstico transoperatorio (Figura 4).
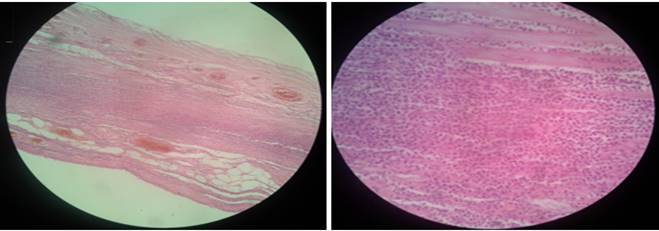
Figura 4 Hallazgos microscópicos a la derecha se observa vasos trombosados del intestino y a la izquierda se precisa infiltrado de macrófagos.
Se reporta de grave y se traslada a la unidad de cuidados intensivos (UCI) con ventilación mecánica en modalidad controlada.
Evolución postoperatoria
Durante las primeras horas la paciente se mantiene estable sin aminas, pero ventilada, a las 24 horas del postoperatorio se logra retirar la ventilación mecánica asistida de la paciente, en ese momento ya se auscultan RHA, aunque disminuidos aún en intensidad y frecuencia, no existe cianosis ni polipnea y la colostomía se encuentra funcional (expulsando gases) con coloración adecuada.
A las 36 horas defeca por la colostomía heces fecales pastosas y amarillas de moderada cantidad, se mantiene estricto balance del medio interno, antimicrobianos de amplio espectro, como ceftriaxona 2 gramos endovenoso cada 12 horas, metronidazol 1 frasco de 500 mg cada 8 horas y amikacina 1 bulbo endovenoso cada 12 horas, antiarrítmicos, como la amiodarona (ámpula de 150 mg) a 5 mg por kilogramo de peso cada 12 horas y anticoagulación intensiva, con heparina sódica (bulbo de 25 000 unidades) a una dosis de carga de 5 000 unidades por vía endovenosa, seguida de una infusión continuada de 20 unidades por kilogramo por hora, a pesar de estas medidas a las 72 horas la paciente presenta un cuadro súbito de disnea intensa, taquicardia, hipotensión mantenida y shock que la lleva a la muerte en poco tiempo a pesar de las medidas tomadas.
Necropsia: se encuentra como causa directa de la muerte un tromboembolismo pulmonar de rama gruesa y bilateral, signos de trombosis venosa de la vena poplítea derecha y además se halla trombosis de la arteria mesentérica inferior (en su tronco) pero sin necrosis del intestino restante.
Discusión
Como fue señalado, la trombosis de la AMI es muy rara, además que la causa suele ser comúnmente ateromatosis y no tromboembólica como el caso que se presentó, (9 en esta paciente la porción afectada fue la irrigada por la arteria rectal superior (arteria terminal de la mesentérica inferior).
Las arterias que nutren la parte derecha del colon, desde el ciego hasta la mitad del colon transverso, proceden de la mesentérica superior, rama de la aorta y su presentación más frecuente está dada por tres troncos: la cólica media, que nace de la arteria mesentérica superior al nivel del borde inferior del páncreas; la cólica derecha y la ileocólica, que emergen, juntas o separadas un poco más abajo. 19
La irrigación de la mitad izquierda del colon, desde la parte media del transverso hasta la unión rectosigmoidea, procede de la arteria mesentérica inferior, la cual nace de la aorta por debajo de la tercera porción del duodeno, a través de la arteria cólica izquierda y de dos a cuatro arterias sigmoideas. La arteria mesentérica inferior termina con la arteria rectal o hemorroidal superior, que irriga la parte superior del recto e inferior del sigmoides mediante múltiples pequeñas ramas que se distribuyen por la submucosa y que se anastomosan con las ramificaciones de la arteria hemorroidal media, rama de la arteria hipogástrica a cada lado y con las de la arteria hemorroidal inferior, rama de las arterias pudendas internas de ambos lados. (19
Cada una de estas arterias se divide en dos ramas, que se anastomosan con las ramas correspondientes de las arterias vecinas, formando la arcada arterial marginal del colon (arteria o arcada marginal de Drummond). 20
Cuando la arcada marginal es completa permite una adecuada irrigación del colon, a expensas de una sola de sus ramas principales, pero esto no siempre es así, sobre todo entre las arterias cólica derecha e ileocólica y entre las arterias cólica media e izquierda (arco de Riolano). De Igual manera, nunca existe una anastomosis entre la última rama sigmoidea y la arteria hemorroidal superior (punto crítico de Sudeck) este accidente anatómico también se le conoce como punto Michels. (20
Esta última particularidad fue la que impidió la revascularización del territorio irrigado por la arteria rectal superior, hecho este que provoco la necrosis del rectosigmoides y la sintomatología de la paciente. El dolor abdominal fue el síntoma que dio origen a la interconsulta por la especialidad de cirugía, donde es el síntoma más frecuente registrado en la literatura, 12,13,14) coincidiendo con la presentación de la paciente, además al examen físico se encontró reacción peritoneal, RHA abolidos y rectorragia, signos de progresión de esta enfermedad lo cual ensombrece el pronóstico de la misma.
Los estudios disponibles en el caso no fueron de mucha ayuda para el diagnóstico, aún cuando se trataba de un cuadro de más de 24 horas de instauración. Pero sí lo fueron los hallazgos al examen físico y los factores de riesgos asociados de esta paciente, entre los que destacaron la edad, sexo femenino, enfermedad cerebro-vascular de tipo tromboembólica previa, diabetes mellitus, hipertensión arterial, afecciones cardiovasculares y fibrilación auricular los cuales tienen un alto peso cuando se asocian con una alta incidencia en la isquemia mesentérica. 21
Debido a la alta morbimortalidad que presenta tanto la isquemia mesentérica aguda como la crónica es de vital importancia realizar un diagnóstico precoz y actuar de manera agresiva para evitar al máximo su alta mortalidad. En Cuba, el diagnóstico precoz es muy difícil de realizar y como única opción queda la laparotomía y más reciente la laparoscopía diagnóstica.
El tratamiento está dirigido a restablecer el flujo intestinal de forma precoz. Para su aplicación deben tenerse en cuenta medidas generales: la estabilización hemodinámica, mediante la reposición de líquidos y electrólitos, control del dolor; la descompresión intestinal mediante la colocación de una sonda nasogástrica, en caso de presentación aguda con íleo; y la administración de antibióticos de amplio espectro. (22
El tratamiento posterior depende de la causa y de la presencia o no de peritonitis, que obliga a establecer la consulta quirúrgica. Las tasas de mortalidad en los pacientes sometidos a resección intestinal oscilan entre un 30 al 60 % y pueden aumentar hasta el 70 % en los pacientes con un retraso diagnóstico de más de 24 horas. 22,23 En el caso que se presentó el diagnóstico fue tardío y ya existían signos de peritonitis, al realizarse la laparotomía se corrobora la sospecha clínica preoperatoria y debido a que se trataba de una isquemia segmentaria se realizó una resección de área afectada resecando el recto intraperitoneal, la mayoría del recto extraperitoneal y el sigmoides bajo, terminándose la operación con una colostomía terminal y cierre del recto remanente y del suelo pélvico. Pese a todos los contratiempos la evolución posoperatoria de las siguientes 36 horas fue excepcional debido a que mantuvo estabilidad hemodinámica, ya ventilaba de forma espontánea, con RHA presentes y expulsando gases por la colostomía y sin signos de isquemia de ésta, defecando ya por la misma a las 36 horas.
A pesar de ello la paciente fallece a las 72 horas debido a un TEP, encontrándose como causa del mismo en la necropsia signos de trombosis venosa profunda de la vena poplítea derecha. La evidencia mostró que los factores de riesgo, asociados a la inmovilidad prolongada por el estado de gravedad; llevaron a la paciente a un estado de hipercoagulabilidad, que provocó cambios del flujo sanguíneo (hiperviscosidad). Estos factores y los cambios en las paredes vasculares propios de la edad de la enferma, propiciaron la aparición de la triada de Vir-chow 24 y la secuencia fisiopatológica de las manifestaciones tromboembólicas que desde un inicio propiciaron el ingreso (ECVIIC), la intervención quirúrgica de urgencia (EMI) y que finalmente la muerte por TEP.
Conclusiones
El embolismo de la arteria mesentérica inferior con necrosis segmentaria es una presentación muy rara de esta afección, los casos reportados son escasos, se debe a las consideraciones anatómicas de las arterias y venas mesentéricas, cuando ocurre la oclusión de las arteria mesentérica inferior suele ser lenta y progresiva con revascularización o si es de forma abrupta la arteria mesentérica superior suple las necesidades de este territorio mediante la arteria de Drummont, lo cual ocurrió en la paciente pero no con su arteria terminal necrosándose el rectosigmoides.
Las complicaciones tanto de la isquemia mesentérica aguda como de la crónica son muy frecuentes y severas, no es poco frecuente que estos pacientes puedan llegar a tener un desenlace fatal, como en el caso presentado, a la paciente se le realizó la resección segmentaria y colostomía definitiva, con buena evolución posoperatoria que pudo incluso brindar la posibilidad de sobrevivir a la paciente, pero debido a su condición previa fallece de otra complicación tromboembólica.