INTRODUCCIÓN
A nivel mundial, existe un aumento acelerado de la población de adultos mayores de 60 años. En un informe realizado por las Naciones Unidas se estipuló que la población de adultos mayores crecería de 11 % en el 2014 y a 21 % en el 2050.
Los adultos mayores de 60 años representan el grupo poblacional de mayor incremento en el mundo, en lo especial en regiones que han tenido un rápido crecimiento de desarrollo en las últimas tres décadas, como la de América Latina y el Caribe. 1
El envejecimiento en Cuba constituye el principal problema demográfico, con cifra que alcanza 18,3 % de la población con 60 años y más, se espera que para el 2025 este grupo alcance más del 25 % de la población total, al ser uno de los países más envejecidos de América Latina.
El envejecimiento de la población es, sin duda, la principal característica demográfica de Cuba en la actualidad. Ese es el efecto principal de la transición de la fecundidad y la sociedad tendrá que adecuar sus acciones, desde el punto de vista de su funcionamiento económico, social y cultural. 2
En Cuba debido al incremento de la esperanza de vida, ha aumentado la incidencia de la demencia y las enfermedades relacionadas con el envejecimiento, debido a que contamos con una población más longeva.
De acuerdo con los modelos de pronósticos aportados por la Unidad de Análisis y Epidemiología del Centro de Investigaciones sobre Longevidad, Envejecimiento y Salud (CITED), se espera para el año 2025 que Cuba sea el país más envejecido de América Latina. 3
La vejez no es una enfermedad, pero características específicas del anciano conllevan a una mayor morbilidad, pues casi todas las afecciones se hacen más frecuentes en la segunda mitad de la vida; además, en esta etapa adquieren particular importancia los factores psicológicos y sociales, muy resaltados en los últimos tiempos en la concepción del proceso salud-enfermedad, pues existe una menor capacidad neuropsíquica para la adaptación al medio. 4
Con el envejecimiento se puede observar cierta pérdida de la memoria para los acontecimientos recientes que puede ser de carácter benigno y no debe interpretarse como un proceso demencia. 5
En el mundo hay unos 47 millones de personas que padecen demencia y cada año se registran 9,9 millones de nuevos casos. La enfermedad de Alzheimer, es la causa más común de demencia, acapara entre 60 % y 70 % de los casos. 6
El deterioro cognitivo (DC) en los adultos mayores es un etapa en la cual el individuo reduce sus capacidades de raciocinio, entendimiento y de recordación, sin que cumpla con criterios para clasificarlo como demencia. Las personas que sufren esta enfermedad, tienen dificultades de convivencia en el núcleo familiar, por ende disminuye su calidad de vida. El deterioro cognitivo afecta las funciones intelectuales del adulto mayor, constituye una enfermedad que aumenta en todo el mundo, en la cual se pierden habilidades mentales. 1
La depresión y el deterioro cognitivo leve son condiciones comunes en la adultez mayor. Ambos son factores que reducen la independencia del adulto mayor para realizar las actividades de la vida diaria. Estas condiciones son también factores de riesgo para el desarrollo de demencias en especial la demencia de tipo Alzheimer. Además, aumentan el riesgo de mortalidad cuando se presentan con otras enfermedades crónicas. 1,7,8,9
La depresión ha sido asociada con el deterioro cognitivo en dos diferentes formas: la depresión como factor de riesgo para la demencia y la depresión causante de deterioro cognitivo como resultado de los posibles efectos negativos de síntomas emocionales sobre la cognición. 10,11,12,13
Dos condiciones muy asociadas a la edad son la demencia y la depresión. La demencia más común, la enfermedad de Alzheimer (EA), representa 60-80 % de los casos. Individuos con deterioro cognitivo leve (DCL) tienen mayor riesgo de padecer EA y deterioro funcional, pero con la coocurrencia de depresión y DCL el riesgo de EA y mortalidad incrementan comparado a individuos sin depresión. (1
Estudios neuropatológicos posmortem confirman una mayor presencia de elementos a favor de la enfermedad tipo Alzheimer en individuos con historia de depresión o episodios depresivos durante el curso de su deterioro cognitivo. Los antecedentes de los estados depresivos han sido relacionados con un mayor riesgo de desarrollar deterioro cognitivo. La depresión en el contexto de los trastornos cognitivos se puede analizar desde diferentes ángulos, como factor de riesgo para demencia, como manifestación temprana o pródromo de la demencia o como una reacción psicológica ante un estado de deterioro cognitivo incipiente. (14
Una hipótesis plantea que las personas con depresión desarrollan DCL en el transcurso del trastorno emocional y está sustentada en estudios donde los tratamientos exitosos para la depresión son congruentes con la mejora en las funciones cognitivas.
También se ha planteado que los individuos con algún grado de deterioro cognitivo desarrollan depresión como reacción psicológica ante la presencia de un declive cognitivo y ante la pérdida de su independencia para realizar las actividades de la vida diaria. 1
Estudios recientes han demostrado que la influencia de síntomas afectivos, en lo particular síntomas depresivos en el Montreal Cognitive Assessment (MoCA), no han sido de manera clara demostrados, por lo cual esto representa una importante área de investigación; en especial porque los individuos que presentaron síntomas de depresión, refirieron problemas de memoria. 15,16
Aunque en Cuba se ha estudiado la problemática del envejecimiento poblacional y las alteraciones emocionales en el adulto mayor, como grupo etario de riesgo, no se encuentran investigaciones publicadas que establezcan una relación entre estos síntomas psico-afectivos y el funcionamiento cognitivo del anciano sin trastornos neurocognitivos.
La investigación tiene como objetivo fundamental determinar el impacto de la depresión en el funcionamiento cognitivo de adultos mayoresque asisten a las casas de abuelos números dos y tres del municipio Holguín. Constituye la principal motivación para el desarrollo de este estudio, el incremento significativo de adultos mayores en la población cubana y por consecuencia una mayor prevalencia de depresión y trastornos cognitivos en los ancianos.
El trabajo permite un acercamiento a la repercusión de la depresión en el funcionamiento cognitivo de los adultos mayores, lo cual constituye un punto de partida para establecer adecuadas estrategias de intervención sobre esta problemática actual.
MÉTODOS
Desde el enfoque cuantitativo se realizó un estudio descriptivo, con tipo de diseño transversal, en el periodo comprendido entre mayo de 2019 y marzo de 2020. El universo estuvo constituido por 50 adultos mayores que asisten a las casas de abuelos números dos y tres del municipio Holguín.
Se consideró como criterio de inclusión: adultos mayores (igual o mayor de 60 años de edad), sin enfermedad clínica neuropsicológica demostrable mediante el método clínico, con presencia o no de depresión, con disposición para participar en la investigación. Como criterios de exclusión: participantes con dificultades visuales o auditivas que interfieran en la evaluación y con analfabetismo. En el paquete estadístico Epidat 3.1 se calculó el tamaño muestral con una diferencia de medias esperada de 1,50, una potencia de 80 % y un nivel de confianza de 95 %. La selección se hizo a través de un muestreo probabilístico, aleatorio simple (con fichas). El tamaño muestral fue de 26 sujetos. Se conformaron dos grupos de 13 sujetos cada uno con y sin depresión. En los aspectos éticos se tuvo en cuenta el consentimiento informado de los participantes sobre su disposición para participar en la investigación.
Se consideraron como variables de la investigación las sociodemográficas: sexo, edad y nivel de escolaridad; así como la depresión y el funcionamiento cognitivo.
Para determinar los adultos mayores sin enfermedad clínica neuropsicológica demostrable a través del método clínico, se revisaron las evaluaciones recientes realizadas por geriatras y psicólogos, registradas en el expediente de cada adulto mayor.
Para evaluar el funcionamiento cognitivo se utilizaron el mini-examen del estado mental de Folstein (MEEM), el Test del Reloj (versión de Cacho y García a la orden), (17 y la versión en español del Montreal Cognitive Assessment (MoCA-S).
Versión en español del Montreal Cognitive Assessment (MoCA-S): 18 se usó la versión 8.1, de 2018. El puntaje máximo del MoCA es de 30 puntos, con un punto adicional dado a personas con ≤12 años de educación. Los puntos de corte sugeridos por el autor, 25/26 para deterioro cognitivo leve, y 17/18 para demencia. El MoCA evalúa los principales dominios cognitivos: visuoespecial/ejecutivo, identificación, atención y cálculo, abstracción verbal, recuerdo y orientación en tiempo y espacio.
El diagnóstico de depresión se efectuó a través de la entrevista semiestructurada, la cual se basó en los criterios para los trastornos depresivos del Manual Diagnóstico y Estadístico de los Trastornos Mentales, 5tª edición (MDE-5). Se aplicó además la versión española de la escala de depresión geriátrica de Yesavage abreviada. 19 Esta evaluación se realizó de forma independiente y a ciegas de la puntuación obtenida en los instrumentos para evaluar el funcionamiento cognitivo.
Los resultados se procesaron en los paquetes estadísticos EPIDAT 3.1 y MedCalc. Se obtuvieron frecuencias absolutas y relativas, valores mínimos y máximos, media aritmética, desviación estándar y la varianza. Se realizó un análisis de la varianza (ANOVA) para determinar si existen diferencias significativas entre los adultos mayores deprimidos y los controles, según las puntuaciones de las pruebas de funcionamiento cognitivo. Además se compararon las medias de las puntuaciones de los diferentes dominios cognitivos del MoCA con la prueba de diferencia de medias t-test. Los resultados quedaron representados en tablas estadísticas.En los aspectos éticos se tuvo en cuenta el consentimiento informado de los sujetos sobre su disposición a participar en la investigación.
RESULTADOS
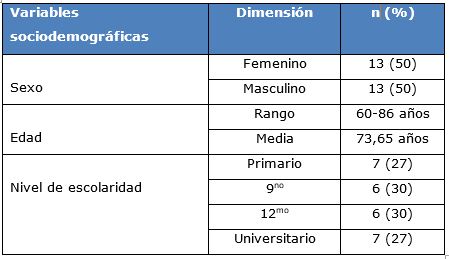
En los sujetos de estudio existió igual valor porcentual entre el sexo masculino y femenino (50 %). El rango de edad fue de 60-86 años, con una media de 73,65 años. Tenían nivel de escolaridad primario 7 (27 %) adultos mayores 6 (30 %) 9no grado de igual forma 6 (30 %) 12mo grado y 7 (27 %) universitario (Tabla 1).
Tabla 1 Distribución porcentual y edad media de la muestra en general según variables sociodemográficas
En el grupo de los casos (sujetos con depresión) 7 (54 %) eran del sexo masculino y 6 (46 %) femenino. La media de edad fue de 76,23 años. Presentaron nivel de escolaridad primario 5 (38 %), esa misma cantidad tenía 9no grado de escolaridad 2 (15 %) 12mo grado y 1 (8 %) universitario.
En el grupo de los controles 7 (54 %) eran de sexo femenino y 6 (46 %) masculino. La media de edad fue de 71,08 años. Tenían nivel de escolaridad primario 2 (15 %) adultos mayores, 1 (8 %) 9no grado, 4 (31 %) 12mo y 6 (46%) universitario (Tabla 2).
Tabla 2 Distribución porcentual y edad media de los casos y los controles según variables sociodemográficas

En el grupo de los casos aunque las puntuaciones del mini-examen del estado mental (MEEM) y del Test del Reloj se encontraron dentro de los valores normales, las puntuaciones medias y los valores mínimos resultaron menores que en el grupo de los controles. En el caso del MEEM una puntuación mínima de 24, con una media de 27,46 y desviación estándar de 1,98. En el Test del Reloj la puntuación mínima fue de siete y la media 8,92, con desviación estándar 1,87. Por otra parte en el Montreal Cognitive Assessment (MoCA), solo un sujeto obtuvo una puntuación (27 puntos) que indica ausencia de deterioro cognitivo, el valor mínimo fue de 13, la media 20,46 y la desviación estándar 1,75 (Tabla 3).
SD: desviación estándar
MEEM: mini-examen del estado mental
MoCA: Montreal Cognitive Assessment
Se evidenciaron diferencias estadísticas significativas entre los grupos en el MEEM (p=0,040) y en el MoCA (p= 0,0000). No ocurrió de igual forma en el Test del Reloj (p=0,104) (Tabla 4).
Tabla 4 Análisis de la varianza para comparar los grupos según las puntuaciones de los tests de funcionamiento cognitivo

gl: grados de libertad
F: valor de la proporción
Sig.: nivel de significación (p<0.05)
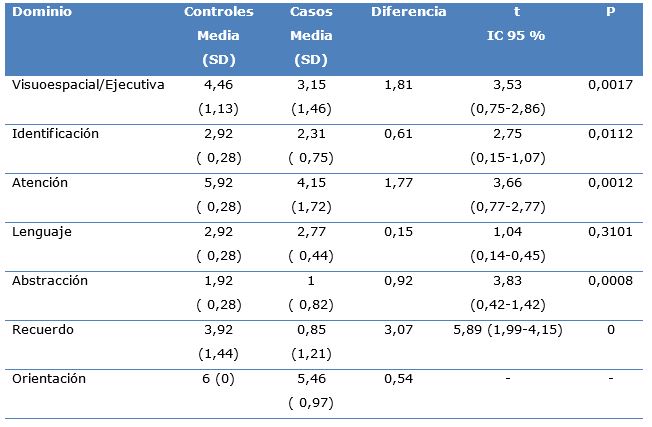
Los participantes con depresión obtuvieron puntuaciones significativas más bajas que los controles en los dominios cognitivos del MoCA. Se destacaron el recuerdo diferido (p=0,0000), la abstracción (p=0,0008) y la atención (p=0,0012) (Tabla 5).
Tabla 5. Diferencias entre las medias de las puntuaciones de los casos y los controles según los dominios cognitivos afectados en el MoCA.
SD: desviación estándar
IC: intervalo de confianza
p: nivel de significación (p<0.05 es significativo)
DISCUSIÓN
La depresión es frecuente en la etapa de la senectud y la presencia de la misma representa una importante carga de malestar para el paciente, la familia y las instituciones donde reside.
La depresión y el deterioro cognitivo leve son condiciones comunes en la adultez mayor. Ambos son factores que reducen la independencia del adulto mayor para realizar las actividades de la vida diaria. Estas condiciones son también factores de riesgo para el desarrollo de demencias en especial la demencia de tipo Alzheimer. 1
En estudios longitudinales se ha comprobado que la presencia de síntomas depresivos en los ancianos se asocia con incrementos en el número de visitas al médico, el uso de fármacos y la utilización de servicios de urgencias. 20
En un estudio de Lee et al. citado por Pérez AR et al. 1) realizado en Inglaterra en el 2007, 55 % adultos mayores diagnosticados con depresión mayor fueron diagnosticados también con deterioro cognitivo leve y esta cifra se redujo a 44,8 % posterior a un año de tratamiento para la depresión.
Otra de las hipótesis, descrita por Snowden MB et al. citado por Pérez AR et al. 1) plantean que existe una condición neuropatológica en la cual el desarrollo de depresión en la vida adulta refleja un inminente declive cognitivo y que la presencia de síntomas depresivos podría ser la señal temprana de una enfermedad neurodegenerativa.
El funcionamiento cognitivo de los adultos mayores puede afectarse ante la presencia de síntomas depresivos, aún sin que existan trastornos neurocognitivos en el anciano. La depresión y el deterioro cognitivo leve son factores de vulnerabilidad en adultos mayores y pueden ocurrir de forma independiente, pero múltiples estudios sugieren que comúnmente la aparición de una está ligada con la otra y que la presencia de ambas enfermedades aumenta el riesgo de mortalidad. Diversos autores como Pérez AR et al., 1) Yatawara CH et al. 20) y Banjongrewadee M et al. 21) señalan que a menudo coexisten la depresión y DCL.
Un estudio realizado por Valdés King M et al. 5 en La Habana, Cuba demuestran que la depresión y las enfermedades crónicas no transmisibles constituyen los principales factores de riesgo asociados al deterioro cognitivo en adultos mayores, lo cual coincide con los resultados obtenidos en la investigación.
Diferentes hipótesis, descritas por Lee et al. citado por Pérez AR et al. 1) se han planteado para describir la causa de la relación entre depresión y DCL. Una hipótesis plantea que las personas con depresión desarrollan DCL en el transcurso del trastorno emocional. Está sustentada en estudios dónde los tratamientos exitosos para la depresión son congruentes con la mejora en las funciones cognitivas.
En el estudio no se analizó la influencia de variables como el nivel de escolaridad, sexo, edad, nivel de procedencia en el rendimiento del MoCA, lo que puede traducirse como una limitación de la investigación. No obstante el mismo aborda un tema novedoso a nivel nacional, ya que se encontraron escasas investigaciones y publicaciones relacionadas con esta temática. Estos resultados corroboran la importancia de tener en cuenta la presencia de depresión al realizar el diagnóstico de deterioro cognitivo o demencia y de forma específica al utilizar el MoCA.
CONCLUSIONES
La depresión influye de forma negativa en el funcionamiento cognitivo de los adultos mayores sin trastornos neurocognitivos. Existen diferencias estadísticas significativas entre adultos mayores deprimidos y con ausencia de depresión en el rendimiento cognitivo. Se evidencia un bajo rendimiento en los dominios cognitivos visuoespacial/ejecutiva, identificación, atención, abstracción y recuerdo en participantes deprimidos.