Introducción
El hematoma duodenal (HD) es una enfermedad poco frecuente, entre los factores de riesgo se considera el antecedente traumático como el más frecuente secundario a lesiones contusas o penetrantes, los procedimientos endoscópicos como biopsias, escleroterapia o la colangiopancreatografía retrograda endoscópica (CPRE), el consumo de anticoagulantes o los trastornos hematológicos y menos frecuente la vasculitis, la pancreatitis, el tumor pancreático y el divertículo duodenal complicado. 1,2,3,4 La sintomatología varia en dependencia a la severidad de la lesión y a si es única o asociada a lesiones de órganos vecinos. 5,6,7,8)
García Santos E et al. 2 plantean que las lesiones duodenales traumáticas ocurren en un rango de 3,7 a 5 % de los traumas abdominales y raramente son únicas, que cuando se presentan son a forma de hematoma duodenal y presentan tasas de mortalidad de 6 % al 30 %. Asencio JA et al. 1 señalan que las lesiones iatrogénicas pueden alcanzar del 12 % a 14 % como causa de mortalidad, hecho que ha sucedido después del incremento de técnicas intervencionistas.
Entre los estudios imagenológicos que pueden guiar al diagnóstico, la radiografía simple de abdomen puede orientar lesión traumática en la región cuando ocurre fractura de apófisis trasversa de cuerpo vertebral, el neumoperitoneo en caso de perforación, la imagen de doble burbuja si cuadro oclusivo alto, todo esto como signo indirecto. La ecografía puede detectar proceso coleccionado en epigastrio, engrosamiento de la pared duodenal y presencia o no de líquido libre en cavidad abdominal.
La radiografía de estómago y duodeno con contraste hidrosoluble si se sospecha perforación en busca de escape del contraste o con sulfato de bario si esta sospecha no existe, pueden orientar el diagnóstico ante el ensanchamiento del diámetro duodenal vinculado al engrosamiento de la pared con visualización de pliegues mucosos transversales a forma anillos concéntricos dando el signo del muelle descrito por primera vez por Felson y Levin, citado por Asensio JA et al. 1)
La tomografía axial computarizada (TAC) con doble contraste, oral y endovenosa puede precisar mejor el engrosamiento de la pared duodenal y su densidad y la captación o no del contraste, los pliegues mucosos y la presencia de escape del contraste si perforación, además la detección de lesiones en órganos vecinos con mayor sensibilidad que los estudios anteriores, otros estudios de valor, pero de menor alcance a los diferentes centros de atención son la ecoendocopia y la resonancia magnética (RM). 8,9,10,11
Como complicaciones muchas relacionadas al diagnóstico tardío se encuentra la oclusión, hemorragia, peritonitis, fístulas, pancreatitis, sepsis y fallo multiórgano. (2,4,9,12) Estas son causantes del incremento de la mortalidad que ha llegado hasta un 40 % en series estudiadas. (2 De ahí se deriva la importancia de su adecuado diagnóstico y conducta terapéutica. Con la presentación de estos tres casos se desea describir las formas clínicas e imagenológicas de presentación y su vínculo con la revisión bibliográfica realizada.
Presentación de casos
Caso 1. Joven de 18 años que acude por dolor en epigastrio y vómitos biliosos. Al examen físico se palpa tumoración dolorosa hacia el epigastrio e hipocondrio izquierdo. La ecografía detecta imagen mixta de 10x7 cm, que hizo pensar la posibilidad de un tumor de duodeno o mesenterio o la duplicidad intestinal cerrada.
El estudio endoscópico no fue concluyente. La radiografía baritada de estómago y duodeno, siete días posteriores al inicio de los síntomas muestra dilatación de la tercera porción del duodeno con visualización de la imagen en muelle y evacuación retardada. Se interroga nuevamente, insistiendo sobre antecedentes traumáticos y refiere que recibió trauma directo con el codo de un compañero durante ejercicio militar lo que refuerza la sospecha del HD. Al no mejorar diez días posteriores se decide cirugía con evacuación del HD subseroso con evolución favorable y desaparición de la imagenecográfica en estudio evolutivo a las dos semanas.
Caso 2. Paciente masculino, negro de piel y de 46 años, con antecedentes de hipertensión arterial e ingreso hospitalario tres meses antes por dolor abdominal, donde se detectó anemia y no se concluye su estudio por solicitar alta a petición, luego mantuvo persistencia del dolor abdominal y vómitos frecuentes por lo que acude de nuevo con gran toma de estado general, dolor abdominal, vómitos, pérdida de peso, ligera coloración amarilla de piel, mucosas y síntomas respiratorios. Al examen físico presenta dolor y defensa abdominal en hemiabdomen superior. La ecografía muestra imagen eco mixta a predominio anecoica de 12x6 cm a la derecha de la cabeza del páncreas. La amilasa sérica resultó normal y en la endoscopia no fue concluyente. En la radiografía de estómago y duodeno con bario muestra dilatación gástrica y del bulbo duodenal con retardo en su evacuación con extensa estenosis e irregularidad de la segunda porción del duodeno (Figura 1.1).
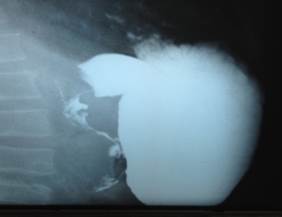
Figura 1.1 Caso 2. Radiografía de estómago y duodeno. Dilatación gástrica con estenosis irregular de la segunda porción del duodeno. (Imagen propia de los autores).
Solo en una de las proyecciones hacia la tercera porción se visualizaron algunas líneas transversales que sugirieron la posibilidad del HD y en vista tardía existen marcados signos de desplazamiento de asas (Figura 1.2).

Figura 1.2 Vista tardía del caso anterior. Retardo en la evacuación gástrica con acentuado desplazamiento de asas intestinales por el HD. (Imagen propia de los autores).
En TAC contrastada oral y endovenosa se aprecia dilatación del hepatocolédoco con colección mixta a predominio hipodensa de 12x8 cm que desplaza el estómago y rodea al duodeno con elongación y estenosis anfractuosa de la luz con aumento del diámetro de la pared sin realce al contraste y mejor visualización de segmentos de líneas transversales en la tercera porción, todo esto reafirma la impresión del HD. Al forzar el interrogatorio el paciente manifiesta haber recibido trauma directo en epigastrio en accidente de tránsito previo al primer ingreso que no había considerado de valor. La laparotomía confirma colección hemática dependiente de pared duodenal que se evacúa dejando drenaje externo y sonda en colédoco. En TAC evolutiva una semana posterior persiste pequeña colección hipodensa residual con páncreas de aspecto normal. Se apreció resolución de la imagen ecográfica con recuperación del paciente a las cuatro semanas (Figura 1.3).

Figura 1.3 TAC simple. Colección hipodensa residual del hematoma crónico en estudio post operatorio. Compresión de la mitra duodenal por el colédoco con sonda en su interior. Páncreas de aspecto normal. (Imagen propia de los autores).
Caso 3. Paciente de 42 años con antecedentes de escleroterapia endoscópica de úlcera sangrante que al día siguiente presenta vómitos y distensión abdominal. En la ecografía se aprecia área de baja ecogenicidad fija en epigastrio con sospecha de engrosamiento de pared duodenal. Ante la persistencia del cuadro oclusivo y la sospecha de posible proceso tumoral se realiza laparotomía exploradora sin apertura del retroperitoneo al detectar el hematoma de la pared duodenal con suspensión de vía oral y conducta expectante. En TAC simple post operatoria cuatro días posteriores se aprecia área hiperdensa post bulbar de 68 UH, densidad de sangre coagulada localizada entre vesícula y páncreas (Figura 2.1).

Figura 2.1 Caso 3. TAC simple cinco días posteriores al inicio del cuadro oclusivo. Dilatación gástrica y área hiperdensa 6x4 cm por debajo del bulbo duodenal de 68 UH en relación al hematoma iatrogénico. (Imagen propia de los autores).
La ecografía seis días posteriores muestra área ecogénica de 6 cm entre la vesícula y la luz del duodeno con visualización de movilidad de su contenido líquido y en estudio evolutivo dos semanas posteriores al inicio del proceso no fue visualizada reanudándose la vía oral con evolución asintomática (Figura 2.2).
Discusión
Los tres casos que se presentaron de HD fueron de causa traumática, dos de ellos por lesiones contusas de diagnóstico tardío y se sospechó el diagnóstico a través de estudios imagenológicos y el otro de causa iatrogénica como complicación de la terapéutica endoscópica de una úlcera sangrante de diagnóstico precoz con cuadro de oclusión intestinal alta, todas ellas como lesión única.
Asencio JA et al. (1) en una revisión de la literatura de 17 series publicadas en los últimos 22 años hasta el 2014 señalaron que el rango entre lesiones penetrantes y contusas fue de 3.5:1 y que el HD se produce por ruptura vascular por lo general en región subserosa aunque también se han registrado submucosos e intramusculares. García Santos E et al. 2) plantean que las lesiones duodenales únicas por lo general son vistas a forma de HD intramural con mayor frecuencia por lesiones contusas compresivas y su diagnóstico por lo general es más tardío si no se piensa en ello como ocurrió en dos de los casos. El tiempo de evolución previo al diagnóstico en la mayoría de los casos reportados varía entre 24, 72 horas y tres semanas. 1,2,5,10 En los casos que se presentaron fue de 48 horas, siete días y tres meses y no se encontraron reportes de diagnóstico tan tardío como el de este último caso. Se recoge también que el sexo masculino es el más frecuente con una relación de 5:1 y su localización más frecuentes en la 2da y 3ra porción, también coincidentes.
Como manifestación clínica se ha recogido dolor abdominal y vómitos con síntomas tolerables por un periodo hasta que aumente el hematoma que pueda ocasionar un proceso obstructivo, otros pueden cursar con anemia y diagnosticarse tardía a forma de íctero y peritonitis. 2,6,7,9) El caso presentado de diagnóstico más tardío presentó anemia en etapa post traumática inicial, tinte ictérico asociado a cuadro sub oclusivo, síntomas respiratorios y gran toma del estado general con signos clínicos de defensa abdominal. Solo en el primer caso se detectó tumor palpable coincidente con García Santos E et al. 2) que plantean que en la mayoría de los casos el examen físico en el adulto no recoge datos significativos.
La ecografía visualizó la colección en todos los casos y su patrón varió en dependencia al tiempo de evolución, hipoecoico en fase aguda, hiperecoica en etapa subaguda y mixto a predominio hipoecoico en el crónico descrito por Ofori E et al. 6 y Orel SG et al. 8) que relacionan a la degradación del hematoma con disminución del volumen o a mecanismos osmóticos y resangrado que pueden propiciar su aumento de volumen. Asensio JA et al. (1) plantean que las lesiones duodenales solo se sospechan en el 30 % de los casos estudiados por ecografía. Orel SG et al. 8) en su trabajo en niños realza el valor de este examen. Niehues SM et al. (9 plantean que ante una colección anecoica en epigastrio debe pensarse esa posibilidad.
La radiografía de estómago y duodeno en etapa sub aguda mostró el aumento del diámetro del duodeno con la imagen en muelle, pero en el caso de tres meses de evolución predominó la extensa zona de estenosis irregular, patrón no descrito con anterioridad, posiblemente por tratarse de un caso de larga evolución en el que se fue conformando un desfiladero figura 1.1 y 1.2 y la imagen antes referida menos definida. La TAC contrastada ofreció mayor información del grosor de la pared duodenal y la no captación de contraste así como de los pliegues mucosos, además de la información sobre estructuras vecinas. El HD presentó variación en relación al tiempo de evolución, hiperdensa con densidad de sangre coagulada en caso sub agudo, a predominio hipodenso en el crónico y completamente hipodenso en el crónico residual.
Niehues SM et al. (9) adicionan que la RM puede ofrecer valiosa información sin el riesgo de las reacciones adversas de las radiaciones ionizantes y también tiene en cuenta las modificaciones del hematoma en el tiempo al igual que ocurre en el sangramiento en el cerebro en estado híper agudo, agudo o crónico con la transformación de la oxihemoglobina en desoxihemoglobina y metahemoglobina, estudio no realizado en estos casos por no poseer la tecnología requerida.
La interpretación de los estudios imagenológicos fue decisiva en su sospecha en dos casos y al forzar el interrogatorio se confirmó el factor de riesgo, de ahí la importancia de la relación médico paciente y la experiencia del observador.
Se plantea que la conducta expectante es la primera opción de manejo del HD si el paciente está hemodinámicamente estable y que la laparotomía exploradora debe ser el último recurso diagnóstico a utilizar. 2,3,11) En el último caso presentado se realizó sin apertura del retroperitoneo con posterior seguimiento conservador, hecho que tal vez pudo evitarse de haber realizado la TAC de inicio con búsqueda minuciosa de gas libre o escape de contrate en la región en busca de posible perforación ya que el hematoma no fue muy voluminoso y el paciente se encontraba estable.
Se describen variadas técnicas quirúrgicas vinculadas en lo fundamental a la inestabilidad hemodinámica, perforación, lesiones asociadas, extensión del hematoma, oclusión, peritonitis, o la no mejoría ante un manejo inicial conservador. Se ha descrito la utilización de técnicas intervencionistas en casos aislados con drenaje percutáneo guiada por ultrasonido, TAC o Fluoroscopía así como por vía endoscópica, (5,7,11 pero no existe amplia casuística hasta el momento. La recuperación en dependencia al estado general del paciente y método empleado también ha variado de dos semanas a nueve meses. 5,7,8,11) En los casos presentados ocurrió entre las dos a cuatro semanas sin posteriores complicaciones.
Conclusiones
El HD como enfermedad poco frecuente no siempre se diagnóstica de forma precoz, para ello es necesario tener presente su posibilidad e indagar en los factores de riesgo, entre ellos la causa traumática como la más frecuente y valorarlos diferentes métodos de diagnóstico imagenológico disponibles con sus manifestaciones según complejidad y tiempo de evolución y de esa forma poder decidir la conducta terapéutica adecuada.















