Introducción
La retinopatía diabética es una microangiopatía retiniana, crónica progresiva, de causa diabética que engloba cambios anatómicos en los vasos retinianos y en la neuroglia. La retinopatía es la complicación ocular más grave de la diabetes. (1
En el año 2019 la prevalencia de diabetes en Cuba fue de 66,7 x 1 000 habitantes. En la provincia Camagüey fue de 81 enfermos de diabetes mellitus por cada 1 000 habitantes. La prevalencia de la provincia ocupa el cuarto lugar en Cuba, con tendencia al aumento, siguiendo en orden de frecuencia las provincias La Habana, Matanzas y Sancti Spiritus. 2,3
En Cuba las estimaciones de prevalencia han sido estudiadas en algunas áreas del país, no se cuenta hasta el momento con estudios poblacionales nacionales, aunque en la actualidad se realiza el rapid assessment of avoidable blindness (RAAB) a nivel nacional, dirigido por el Instituto Cubano de Oftalmología Ramón Pando Ferrer. 3
Según la federación internacional de diabetes existían 463 millones de personas que viven con diabetes en todo el mundo, cifra que va en ascenso. Se prevé que el total de personas con diabetes aumente a 578 millones hacia 2030 y a 700 millones hacia el año 2045. 4
Consideran que en países ricos la diabetes predomina en pacientes mayores de 60 años y en los países en vías de desarrollo entre los 40 y 60 años, también es mayor en la población indígena y en personas con bajos niveles educativos. Se plantea que la retinopatía diabética (RD) es la complicación más frecuente de la diabetes mellitus (DM). 4
Según cita Rodríguez, 5) estudios internacionales han demostrado que la prevalencia de la complicación está de manera directa relacionada con el tiempo de evolución y el control metabólico de dicha enfermedad.
Las principales manifestaciones microvasculares de la DM son la retinopatía diabética, la nefropatía diabética y la neuropatía diabética. La retinopatía diabética es una microangiopatía que afecta a los pequeños vasos retinianos: arteriolas, capilares y vénulas precapilares retinianas. Los vasos más grandes retinianos también pueden verse afectados. El daño endotelial es uno de los factores más importantes en el desarrollo de la enfermedad y a este nivel se van a desarrollar los acontecimientos de activación de receptores que desencadenan la proliferación vascular y el aumento de la permeabilidad de la membrana. (6
Las lesiones en el fondo del ojo suelen aparecer a partir de los 10 años del diagnóstico de la diabetes tipo I, mientras que en los pacientes con diabetes tipo II hay lesiones visibles en el momento del diagnóstico hasta en el 30 % de los pacientes, lo que significa que la enfermedad ha evolucionado varios años sin ser diagnosticada, el 90 % de los diabéticos tipo I muestran algún tipo de retinopatía a los 15 años del diagnóstico de la diabetes y el 10 % presenta signos de retinopatía diabética proliferativa. 7
El mayor y más largo estudio sobre pacientes con diabetes de Tipo II, el united kingdom prospective diabetes study (UKPDS), citado por García et al., (8 demuestran en forma concluyente que la mejoría del control de la glucosa sanguínea en estos pacientes reduce el riesgo de desarrollar retinopatía, nefropatía y muy posible evite la neuropatía. La tasa de complicaciones microvasculares disminuye en 25 % en pacientes al recibir terapia intensiva versus terapia convencional. El análisis epidemiológico de la UKPDS mostró una continua interrelación entre el riesgo de complicación microvascular y la glicemia, tal como para cada punto porcentual de disminución de HbA1c (Ej. De 9 % a 8 %), hay una reducción de 35 % en el riesgo de complicaciones microvasculares.
The diabetes control and complications trial (DCCT), demostró una relación definitiva entre el control de la glicemia y las complicaciones microvasculares diabéticas. DCCT fue un ensayo clínico controlado en sujetos con diabetes Tipo I (1982- 1993). 9
Un estilo de vida saludable con ejercicios y control del peso puede disminuir el riesgo de desarrollo de la diabetes en algunos pacientes. En muchos de ellos la diabetes no se puede prevenir; pero en muchos casos de diabéticos se puede prevenir la ceguera o al menos evitar las pérdidas visuales severas. 10
The wisconsin epidemiology study of diabetic retinopathy,11 es un estudio epidemiológico con un seguimiento a cuatro, 10 y 14 años ha permitido conocer la historia natural del RD y su relación con diferentes factores sistémicos. Sus principales hallazgos son: el evidenciar que la RD severa es muy rara en los cinco primeros años de diagnóstico, que el riesgo de progresión de la RD a una forma severa aumenta con la duración de la enfermedad y que los pacientes con cifras alta de hemoglobina glicosilada (HbA1c) o con micro albuminuria tienen un riesgo tres veces mayor de presentar RD a corto plazo.
Algunos estudios indicarían una leve disminución de los casos de retinopatía en años recientes, debido al mayor y mejor control de las cifras de glucemia. Estudios aleatorizados demostraron que el control riguroso de la glucemia en valores cercanos a la normalidad retarda de manera significativa el desarrollo y la progresión de la retinopatía, pero los beneficios serían evidentes sólo dos años y medio después de iniciar ese régimen. El control de la presión arterial también parece retardar la evolución en los diabéticos tipo II. 11,12,13
Factores de riesgo para la retinopatía diabética:
El tiempo de duración de la diabetes es el principal factor de riesgo, la aparición de la retinopatía diabética está muy relacionada a éste. La hiperlipidemia está asociada con la presencia y severidad de exudados céreos en la retinopatía diabética proliferativa (RDP) y con el edema macular diabético. La corrección de las dislipidemias disminuye el riesgo de pérdida de agudeza visual. La hipertensión arterial está asociada a mayor riesgo de progresión del edema macular y de la retinopatía diabética en general cuando no está controlada. (13
La nefropatía tiene un efecto adverso en la retinopatía diabética. Los diabéticos tipo I con micro albuminuria tienen tres veces más probabilidades de tener RDP. Los factores significativamente asociados con una mayor prevalencia de la retinopatía diabética fueron la antigüedad de la diabetes y los niveles altos de hemoglobina A1c y de presión. 14
La influencia del consumo de tabaco sobre la aparición de la RD es discutida. La mayoría de los estudios epidemiológicos no muestran relación entre el tabaquismo y la RD. Sin embargo, otros identifican al tabaquismo como un factor de riesgo de RD. 15
Existen métodos efectivos y beneficiosos para tratar la RD. Sin embargo, la RD persiste como la principal causa de ceguera en personas en edad productiva. Se estima que el 50 % de los pacientes con DM tienen un examen oftalmológico regular y muchos pacientes se quedan ciegos sin tratamiento, a pesar de los muchos estudios que demuestran el costo efectivo que resulta el tamizaje de esta enfermedad. Mejorar la educación de los pacientes a través de diversos programas, charlas educativas sobre (dieta sana, realizar ejercicios, control metabólico) puede motivar a que se sientan identificados con su enfermedad. 16,17)
El diagnóstico se basa en la historia clínica, examen físico y examen oftalmológico. El examen inicial de un paciente con diabetes mellitus, incluye todas las características de la atención médica completa, en especial aspectos relevantes para la RD como: duración de la diabetes, control glucémico, historia sistémica, historia ocular y medicación. 18,19,20
La exploración oftalmológica debe incluir:
- Agudeza visual.
- Presión intraocular.
- Biomicroscopia.
- Gonioscopía.
Los métodos más sensibles para detectar la RD son la fotografía de la retina y la biomicroscopía con lámpara de hendidura con las pupilas dilatadas. Ambos dependen de la interpretación por parte de profesionales de salud ocular entrenados. La fotografía del fondo de ojo tiene la ventaja de crear un registro permanente, y por esa razón, es el método preferido para la evaluación de la retinopatía. Sin embargo, los observadores bien entrenados pueden identificar la RD sin la fotografía y hay muchas situaciones en las que este sería el examen de elección. 21,22
Cuando la enfermedad muestre signos de progresión a las formas proliferativas será precisa la fotocoagulación extensa de áreas sin riego sanguíneo (isquémicas) para evitar la progresión a estos estadios de alto riesgo de complicaciones graves. No realizar este tratamiento por temor al láser es un grave error que puede desembocar en situaciones irreversibles. 23,24
Las alternativas de tratamiento para el edema macular diabético (EMD) aún están en investigación. La fotocoagulación con láser, los corticosteroides (intravítrea de acetato de triamcinolona), los agentes antiangiogénicos (bevacizumab, lucenti, macugen, eylea), la cirugía vítrea, o combinación de estas, son los principales pilares del tratamiento. 25
Algunos pacientes afectados por edema macular diabético muy leve y que no provocan sintomatología, solo precisan controles periódicos de su estado ocular. En otros casos es necesario aplicar inyecciones intravítreas antiangiogénicas o de corticoides de liberación lenta, o la combinación de ambas, para controlar el edema diabético, recuperar visión y prevenir la pérdida de visión a causa de cambios degenerativos irreversibles en las finas capas celulares de la retina. 26
Si la RD progresa a RDNP severa, muy severa o RDP moderada, los beneficios sobrepasan los riesgos y es razonable considerar la pan fotocoagulación (PFC) antes del desarrollo de retinopatía diabética proliferativa (RDP) de alto riesgo. Se recomienda una PFC temprana en aquellos pacientes que no cumplen con los controles o no pueden acceder a ellos por otros motivos y aquellos con otros factores de riesgo de rápida progresión, por ejemplo, el embarazo. 27
Existen varios tratamientos para los pacientes con retinopatía diabética proliferativa y con características de alto riesgo, con resultados alentadores dentro de ellos están: vitrectomía pars plana, corticoides intravítreos, agentes anti angiogénesis intravítreos. 28
El ranibizumab es un agente anti VEGF usado para la DMRE neovascular, RD y EMD, el bevacizumab es un agente anti VEGF, muy similar al ranibizumab. El bevacizumab parece tener una eficacia similar para el tratamiento de la DMRE neovascular y puede también ser efectivo para RDP y EMD, por último el aflibercep (Eylea) utilizado en el tratamiento de la DMRE con magníficos resultados. (29,30
La retinopatía diabética constituye un gran problema de salud. La vinculación de la atención primaria con la atención secundaria es fundamental. Dada el aumento de la diabetes mellitus en la población y sus complicaciones que conllevan en la mayoría de los pacientes a una ceguera irreversible, dificultando la incorporación a la sociedad y su calidad de vida. La investigación tuvo el objetivo de describir el comportamiento de los factores de riesgo en los pacientes con retinopatía diabética.
Métodos
Se realizó un estudio observacional, descriptivo, transversal con el objetivo de describir el comportamiento de los factores de riesgo en los pacientes con retinopatía diabética, los pacientes diabéticos fueron examinados en la consulta de retina del centro oftalmológico del Hospital Universitario Manuel Ascunce Domenech de la provincia Camagüey en el periodo comprendido de octubre de 2020 a febrero 2021.
La población estudiada estuvo conformada por 115 pacientes que acudieron remitidos a la consulta de retina y que cumplían con los criterios de inclusión:
1. Pacientes diabéticos que estuvieran de acuerdo en participar en la investigación.
Criterio de exclusión:
1. Pacientes con opacidad de los medios refringentes y con antecedentes de enfermedad vascular oclusiva.
2. Pacientes que abandonaran el estudio.
Se estudiaron variables como: tipo de diabetes (I y II), tratamiento actual, control glucémico, factores de riesgo de la retinopatía diabética y severidad de la misma. Las variables definidas coincidieron con los objetivos específicos.
A todos los pacientes se les realizó examen oftalmológico con: biomiscroscopia del segmento anterior, biomicroscopia del segmento posterior con lente de contacto y de no contacto, oftalmoscopia indirecta previa dilatación pupilar.
Se empleó para clasificar la severidad de la retinopatía diabética, la clasificación de American Diabetes Association. Diagnosis and classification of diabetes mellitus:
- Sin retinopatía aparente en la exploración del fondo ocular.
- Retinopatía diabética no proliferativa (RDNP) leve (microaneurismas).
- RDNP moderada (más microaneurismas).
- RDNP grave o preproliferante. Incluye alguno de los signos siguientes: > 20 hemorragias intrarretinianas en cada cuadrante, arrosariamiento venoso en > dos cuadrantes, anomalías microvasculares intraretinianas en > un cuadrante, pero sin proliferación.
- Retinopatía diabética proliferativa (RDP) (presencia de neovasos y hemorragia
vítrea o hemorragia prerretiniana.
Se consideró:
- Control glicémico bueno: glicemias en ayunas entre 5,2 y 7,7 m mol/L.
- Control glicémico deficiente: glicemias en ayunas mayores de 7,7m mol/L.
Para la nefropatía. Se tomó el diagnóstico previo del paciente por el nefrólogo.
Valor de triglicéridos normal. Menos de 150 miligramos por decilitros (mg/dl) o menos de 1.7 milimoles por litros. Límite: 150 a 199 mg/dl (1.8 a 2,2 mmol/l) Alto: 200 a 499 mg/dl (2.3 a 5.6 mmol).
Valor de colesterol. Deseado < 5.2 valor límite 5.2 -6.1 elevado> 6.2. Según normas internacionales.
Se utilizó el paquete de programas estadístico SPSS v-25,0 de Windows para el procesamiento estadístico de la información, como pruebas de estadística descriptiva se realizaron distribuciones de frecuencia de valores absolutos y porcientos.
Para buscar la posible asociación entre los factores de riesgo y la presencia de retinopatía se utilizó la prueba no paramétrica Ji cuadrado de homogeneidad con una significación del 95 %.
La investigación se realizó bajo los principios éticos básicos. Para la recolección y ordenamiento de la información se diseñó un formulario de recolección de datos, el cual presentó todas las variables que fueron objeto de estudio y se convirtió en la fuente primaria de obtención de la información.
Resultados
La diabetes tipo II predominó en la investigación con 69 pacientes, para un 60 %, sobre la diabetes tipo I, con 46 pacientes, 40 %. De un total de 35 pacientes que presentaban retinopatía diabética proliferativa 23 presentaban diabetes tipo I (Tabla 1).
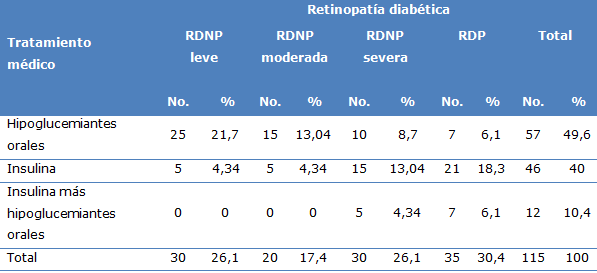
Según la severidad de la retinopatía diabética y el tratamiento médico. Los pacientes con retinopatía diabética no proliferativa leve 25, 21,7 % y moderada 15, 13,04 % utilizaron como tratamiento los hipoglucemiantes orales, 57 pacientes, 49,6 %, usaron la insulina, 46 pacientes, 40 % de ellos 21 presentaron retinopatía diabética proliferativa, 18,3 % (Tabla 2).
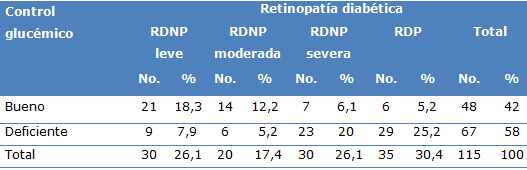
Al analizar el control glucémico se observó que el mayor grupo correspondió al control glucémico deficiente, 67 pacientes para el 58 %. De un total de 67 pacientes con control glucémico deficiente, 23 pacientes presentaron retinopatía diabética no proliferativa severa 20 % y 29 retinopatía diabética proliferativa 25,2 %, de los 48 pacientes con buen control glucémico 21 para un 18,3 % tenían retinopatía diabética no proliferativas leve y 14 pacientes retinopatía diabética no proliferativa moderada (Tabla 3).
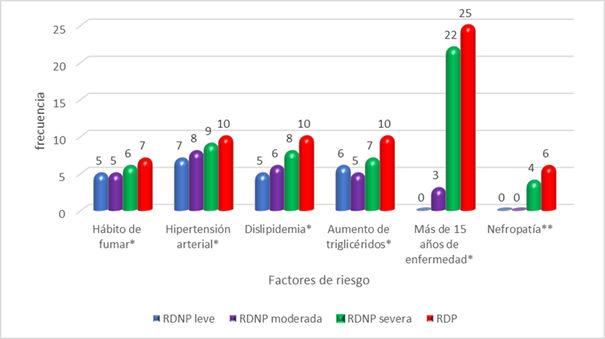
El factor de riesgo que predominó, fue el de más de 15 años de enfermedad, se constató que el mayor número de pacientes (50) tenían más de 15 años de diagnóstico de diabetes mellitus y en este grupo se encontró mayor número de pacientes con retinopatía diabética no proliferativa severa (22) y retinopatía diabética proliferativa (25), seguida de la hipertensión arterial con 34 pacientes, de ellos, nueve presentaron retinopatía diabética no proliferativa severa y 10 retinopatías diabéticas proliferativas.
Desde el punto de vista del análisis estadístico la probabilidad asociada al estadígrafo de Ji cuadrado fue mayor o igual a 0,05 para la nefropatía lo que conduce a plantear que no hay suficiente evidencia para plantear una asociación estadística entre la retinopatía y la nefropatía, no sucedió así con el resto de los factores analizados donde si existe suficiente evidencia estadística para plantear la asociación por cuanto la probabilidad asociada al estadígrafo de prueba en todos es menor de 0,05 (Figura 1).
Discusión
En los pacientes con diabetes tipo I el 97,5 % después de 15 años de diabetes, padecen algún grado de retinopatía diabética, al igual que los pacientes con diabetes tipo II. En el estudio predominaron los pacientes con diabetes mellitus tipo II, se presentaron formas de menor severidad en comparación con los pacientes con diagnóstico de diabetes mellitus tipo I, resultado compatible con lo planteado por Gasca et al., 5 los que refieren que personas con diabetes mellitus tipo I presentan con mayor frecuencia complicaciones oculares graves como la retinopatía diabética proliferativa. Adriazén et al., 16 insisten en la severidad y frecuencia de la diabetes tipo II, por el contrario, otros autores plantean que en las personas con diabetes mellitus tipo II la retinopatía diabética puede observarse en el 30 % de estas antes de los cinco años de evolución de la enfermedad, e incluso confirmarse en el momento del diagnóstico clínico.
En la investigación realizada se coincide con Oviedo et al., 19 que la frecuencia de la diabetes mellitus tipo II es mayor que la diabetes tipo I, por el aumento de la obesidad, malos hábitos dietéticos vida sedentaria y factores de riesgo asociados en la población. La diabetes tipo II presenta un comienzo y presentación lento, que difiere de la forma aguda como se manifiesta la diabetes mellitus tipo I, lo que hace que el momento real de inicio de la enfermedad sea difícil de establecer; es bien sabido que existe un largo periodo preclínico y que prácticamente por cada persona diagnosticada con diabetes mellitus II, existe otra sin diagnóstico, lo que de forma alarmante lleva a concluir que cerca de la mitad de la población diabética mundial se encuentra sin diagnosticar.
Coincide el estudio con Oviedo et al., 19 quienes plantean que la prevalencia de la diabetes ha aumentado debido al cambio en el estilo de vida de la población y llega incluso a más del 10 % en algunos países. Después de 20 años, el 90 % de los casos de diabetes tipo I y el 60 % de diabéticos tipo II, tienen alguna forma de retinopatía y el 5 % requiere de tratamiento para evitar la ceguera irreversible.
Estudios epidemiológicos como el realizado por Klein et al., 11) demuestran que el control óptimo de la glucosa en sangre, presión arterial y del metabolismo lipídico; pueden reducir el riesgo de desarrollar retinopatía y retardar su progresión. El 100 % de los pacientes del estudio que se controlaban con insulina, con dos o más fármacos, o con monoterapia; padecen retinopatía diabética, en el estudio de Yzquierdo et al., 25 predomina la retinopatía diabética en los pacientes tratados con hipoglicemiantes orales, sobre los tratados con insulina.
La investigación coincidió con Oviedo et al., 19 quienes plantean que la retinopatía es una de las complicaciones más graves de la DM el control estricto de la glucemia y la presión arterial son indispensables para prevenir el desarrollo y la progresión de las complicaciones oculares. El estudio diabetes control and complications trial (DCCT) y el estudio prospectivo sobre diabetes en el Reino Unido (UKPDS), demuestran una menor incidencia y una progresión más lenta de la retinopatía diabética con un control estricto de la glucosa en sangre. 8,9
El tiempo de evolución de la diabetes mellitus es el parámetro que clásicamente se ha relacionado con la aparición de la retinopatía diabética y se ha establecido como el factor de riesgo fundamental relacionado con su aparición. Tobaru et al., 10) afirman que después de 20 años de enfermedad, casi todos los pacientes con diabetes Tipo I y el 60 % de los pacientes con diabetes Tipo II tienen algún grado de retinopatía. Los autores coinciden además con Castillo et al., 26 los cuales le confieren un papel relevante a la duración de la diabetes mellitus como factor de riesgo de retinopatía diabética.
El control deficiente de la hipertensión arterial favorecen el desarrollo y progresión de la RD, en este sentido se coincide con Vallejo et al., 14) quienes señalan que la hipertensión arterial tiene un efecto multiplicador en el daño de la vasculatura retinal, por lo que se infiere que al disminuir los niveles de la presión arterial, se interviene de forma positiva para detener el progreso y desarrollo de la enfermedad.
Cada aumento de 10 mm Hg en la presión arterial sistólica se asocia a un riesgo adicional del 10 % de RPD temprana y 15 % para RPD proliferativa o EMD. El control de la presión arterial también parece retardar la evolución en los diabéticos tipo II. 15
En el estudio la nefropatía no presentó asociación estadística significativa con la presencia de retinopatía, resultado este, que no coincide con el estudio de Castillo et al., 26 que plantean que los pacientes con retinopatía diabética presentan como complicación la nefropatía entre otras, sin embargo, el control de la HTA, eventos cardiovasculares, muestran capacidad predictiva para la RD en ese estudio.
La influencia del consumo de tabaco sobre la aparición de la RD es discutida. La mayoría de los estudios epidemiológicos no muestran relación entre el tabaquismo y la RD. Sin embargo, Li et al., 15 identifican al tabaquismo como un factor de riesgo de RD.
Conclusiones
La diabetes tipo II predominó sobre la tipo I. La retinopatía diabética proliferativa fue más frecuente en los pacientes con diabetes tipo I. Los hipoglucemiantes orales constituyen el tratamiento más utilizado. La insulina fue el tratamiento utilizado en pacientes con retinopatía diabética no proliferativa severa y retinopatía diabética proliferativa. El mayor grupo presentó deficiente control glucémico. A mejor control glucémico menos severidad de la retinopatía diabéticas. Existió asociación estadística entre la retinopatía diabética y la mayoría de los factores de riesgo